- Le malaise vagal paracétamol est souvent une coïncidence liée à la douleur, la fièvre, le jeûne ou la déshydratation.
- Le malaise vagal provoque pâleur, sueurs, nausée, vision trouble et parfois une brève perte de connaissance.
- Le paracétamol n’explique pas une allergie avec urticaire, gonflement ou gêne respiratoire, ni un surdosage.
- Allongez la personne, surélevez légèrement les jambes et évitez de la relever trop vite.
- Appelez le 15 ou le 112 en cas de douleur thoracique, essoufflement, convulsions, faiblesse d’un côté ou malaise prolongé.
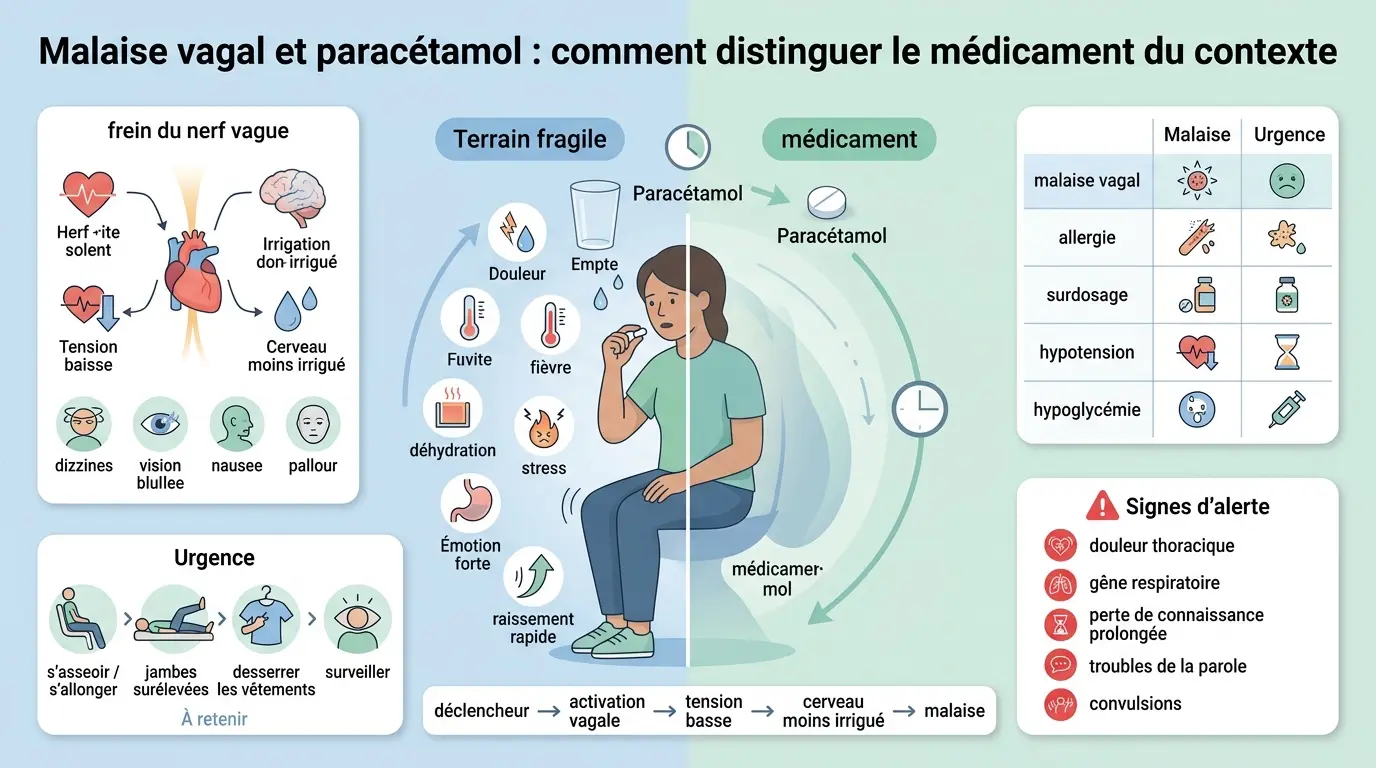
Vous avez pris un comprimé, puis le malaise est arrivé. Forcément, la question se pose : est-ce le paracétamol qui a déclenché le problème, ou bien tout ce qui entourait la prise, comme la douleur, la fièvre, le jeûne ou la déshydratation ? Quand on cherche à comprendre un malaise vagal paracétamol, le bon réflexe consiste à distinguer ce qui relève du médicament, de ce qui relève du terrain, et de ce qui doit vraiment alerter.
Malaise vagal et paracétamol : un vrai lien ou une simple coïncidence ?
Le doute naît souvent du timing. On prend le comprimé, puis on se sent mal, alors on relie les deux un peu trop vite.
Quand la prise coïncide avec un malaise, sans que le médicament soit forcément en cause
Un malaise après prise de paracétamol survient souvent dans un contexte déjà fragile. Estomac vide, fièvre avec sueurs, douleur aiguë, lever trop rapide, émotion forte ou pièce trop chaude : le malaise arrive alors au mauvais moment, mais pas forcément à cause du comprimé.
Vous vous demandez peut-être pourquoi cela tombe “pile” après la prise ? Parce que le médicament est souvent pris au moment précis où l’on se sent déjà mal. Le contexte brouille la lecture, et l’association paraît évidente alors qu’elle ne l’est pas toujours.
Le mécanisme reste assez simple. Le système nerveux autonome, qui règle la tension artérielle, la fréquence cardiaque et la vigilance, peut basculer un peu trop vite vers le ralentissement. La baisse de la fréquence cardiaque et de la tension artérielle réduit brièvement l’irrigation du cerveau, et apparaissent alors un étourdissement, une vision trouble, une nausée ou une sensation de faiblesse.
En consultation, je vois souvent ce scénario chez des personnes qui ont peu bu, ont mangé léger, puis prennent un antalgique parce qu’elles ont mal ou qu’elles font de la fièvre. Le médicament n’est pas forcément le déclencheur direct, mais il est présent au moment où le corps est déjà à bout de réserves. C’est un peu comme demander un effort supplémentaire à un réservoir presque vide.
Ce que la prise de paracétamol peut aggraver autour du malaise
Le paracétamol n’est pas un déclencheur typique de malaise vagal, mais le contexte de prise compte beaucoup. Une personne fatiguée, déshydratée, à jeun, ou ayant bu de l’alcool peut tolérer moins bien une baisse transitoire de tension ou un passage debout trop rapide.
Si vous prenez déjà un traitement, le raisonnement change un peu, car certains médicaments favorisent aussi les hypotensions ou la somnolence. Le stress, la douleur et la fièvre comptent également parmi les déclencheurs fréquents.
Le corps se met en tension, transpire, se contracte, puis relâche d’un coup. Chez certaines personnes, ce relâchement suffit à provoquer une lipothymie, c’est-à-dire un malaise avec sensation de défaillance sans aller jusqu’à la perte de connaissance.
Honnêtement ? Le plus souvent, le comprimé sert de repère temporel. On l’associe au malaise parce qu’il est pris juste avant, alors que la cause est ailleurs. C’est pour cela qu’il faut regarder les signes associés, pas seulement l’horloge.
Ce que le paracétamol peut expliquer, et ce qu’il n’explique pas
Le paracétamol peut parfois donner des effets indésirables discrets, comme une nausée, une gêne digestive ou une impression de faiblesse. Ce n’est pas spécifique, et cela ne suffit pas à parler de malaise vagal.
Si la gêne reste modérée et isolée, on pense d’abord au contexte, à la dose et aux autres facteurs en jeu. Une vraie réaction allergique au paracétamol ne ressemble pas à un simple vagal.
On attend plutôt de l’urticaire, un gonflement du visage ou des lèvres, une gêne respiratoire, parfois une sensation d’oppression. Là, on ne parle plus d’un malaise banal, mais d’une situation qui mérite une réaction rapide.
Le surdosage au paracétamol suit une autre logique. Au début, les symptômes peuvent être peu parlants, voire absents, alors que le foie est déjà exposé.
Si la dose recommandée a été dépassée, ou si plusieurs médicaments contiennent aussi du paracétamol, il faut réagir sans attendre que le malaise “passe tout seul”.
Comprendre le malaise vagal pour mieux reconnaître les signes qui comptent
Quand on comprend le mécanisme, on distingue plus vite le banal du préoccupant. Le nerf vague, la tension et la fréquence cardiaque jouent alors chacun leur rôle.
Le rôle du nerf vague, comme un frein qui s’active trop fort
Le rôle du nerf vague est de calmer la machine. Il ralentit le cœur, freine certaines réponses du corps et participe à l’équilibre entre activation et repos.
Le problème, c’est que ce frein peut s’enclencher trop fort lors d’une douleur, d’une émotion intense, d’une chaleur importante ou d’un effort de poussée. Le scénario est souvent le même : douleur ou stress, puis activation vagale, puis hypotension et ralentissement cardiaque.
Le cerveau reçoit alors moins de sang pendant un court moment, ce qui explique les sueurs, la pâleur, les troubles visuels et la sensation que “ça tourne”. Tout malaise n’est pas vagal, toutefois.
Si la personne a des antécédents cardiaques, des palpitations inhabituelles, une douleur thoracique ou des signes neurologiques, on sort du cadre habituel. Dans ce cas, il faut penser plus large, y compris à une cause cardiaque ou à un AVC.
Les signes typiques, puis le tri à faire avec les autres causes possibles
Les symptômes du malaise vagal sont assez reconnaissables. On retrouve souvent une nausée, des sueurs, une pâleur, une faiblesse, des bourdonnements d’oreille, une vision trouble, des jambes qui se dérobent, parfois une perte de connaissance très courte.
La personne peut aussi dire qu’elle se sent “bizarre” ou “vide” avant de tomber. Voici un repère simple pour faire le tri.
| Situation | Signes fréquents | Ce qui oriente |
|---|---|---|
| Malaise vagal | sueurs, pâleur, nausée, vision noire, amélioration en position allongée | déclencheur émotionnel, douleur, chaleur, lever rapide |
| Allergie au paracétamol | urticaire, gonflement, gêne respiratoire | réaction cutanée ou respiratoire |
| Surdosage au paracétamol | nausée, vomissements, parfois peu de signes au début | dose trop élevée, prise multiple de produits contenant du paracétamol |
| Hypotension simple | étourdissement au lever, faiblesse, flou visuel | déshydratation, traitement antihypertenseur, chaleur |
| Hypoglycémie | tremblements, sueurs froides, confusion, faim | jeûne prolongé, diabète, effort prolongé |
Le contexte aide beaucoup. Une personne à jeun qui a transpiré, puis se lève vite et fait un malaise, n’est pas dans la même situation qu’une personne qui présente une éruption cutanée ou des troubles neurologiques.
Vous voyez l’idée : le symptôme seul ne suffit pas, il faut regarder le décor.
Les indices pratiques pour différencier les causes
Le moment de survenue compte beaucoup. Un malaise juste après une émotion forte, une douleur ou un lever rapide évoque davantage un vagal qu’une réaction toxique au paracétamol.
À l’inverse, des vomissements répétés, une confusion, une respiration difficile ou une éruption orientent ailleurs. La présence d’alcool change aussi la lecture.
L’alcool peut majorer la déshydratation, favoriser les malaises et compliquer l’évaluation d’un effet secondaire du paracétamol. Chez certaines personnes, le mélange alcool, fatigue et prise de médicament suffit à faire apparaître un tableau trompeur.
Le saviez-vous ? Un malaise vagal peut très bien survenir sans douleur forte, simplement parce que la chaleur, le stress ou la station debout prolongée ont déjà entamé les réserves du corps. Quand on cherche le “coupable”, le réservoir vide est parfois plus parlant que le comprimé.
Quand le cœur s’emballe ou semble sauter un battement, la confusion est fréquente; les extrasystoles auriculaires, leurs signes et le bon moment pour consulter aident à mieux faire la différence.
Après la prise, que faire immédiatement et à quel moment cela devient une urgence ?
Une fois le malaise commencé, la priorité est simple : éviter la chute, sécuriser la personne, puis surveiller les signaux d’alerte. Le reste vient après.
Les bons gestes dans les premières minutes, sans improviser
Si la personne sent le malaise monter, il faut asseoir la personne ou, mieux, l’allonger tout de suite. Si elle est déjà au sol, on l’installe en sécurité, puis on soulève légèrement les jambes pour favoriser le retour du sang vers le cerveau.
On desserre les vêtements serrés et on calme l’environnement. Il vaut mieux éviter de la relever trop vite.
On évite aussi de lui faire boire si elle est confuse, nauséeuse ou somnolente, parce qu’elle peut s’étouffer. Et bien sûr, on ne redonne pas un comprimé “pour compenser” sans réfléchir au contexte.
La surveillance reste simple, mais utile. On regarde le retour des couleurs, la durée du malaise, la vigilance, et on cherche si la personne s’est cognée la tête. Une chute peut tout changer, même si le malaise lui-même semble bénin.
Les signes qui imposent un appel urgent, même si vous pensez à un simple vagal
Certains signes ne collent pas avec un simple malaise vagal. Une perte de connaissance prolongée, une douleur thoracique, des palpitations importantes, un essoufflement, une faiblesse d’un côté du corps, des troubles de la parole ou des convulsions imposent d’appeler le 15 ou le 112.
Là, on ne discute pas. Les malaises survenant à l’effort, en position allongée, ou sans signe annonciateur sont aussi plus suspects.
Une récupération incomplète doit alerter. Si la personne reste confuse, très fatiguée, ou peine à reprendre son état normal, il faut un avis médical rapide.
Chez un adulte ayant pris trop de paracétamol, l’absence de symptômes au début ne rassure pas. Le surdosage au paracétamol peut être trompeur, avec des signes hépatiques retardés.
Si la dose peut avoir dépassé la limite recommandée, le bon réflexe est de demander une évaluation sans attendre.
Chez l’enfant, la personne âgée, la femme enceinte ou en cas d’antécédents cardiaques, on ne raisonne pas pareil
L’enfant se déshydrate plus vite. La personne âgée peut avoir moins de réserve hydrique, prendre plusieurs traitements et récupérer plus lentement.
La femme enceinte, elle, peut faire des malaises plus facilement avec la compression veineuse, la fatigue ou la chaleur. Les antécédents cardiaques changent aussi la donne.
Un malaise avec cause cardiaque possible, palpitations, douleur thoracique ou chute inexpliquée mérite une vraie évaluation. Vous prenez déjà un antihypertenseur, un diurétique, un bêtabloquant ou un psychotrope ?
Ces traitements peuvent modifier la tension, la vigilance ou la fréquence cardiaque. L’alcool, encore une fois, brouille les pistes.
Il peut accentuer la somnolence, la déshydratation et certains effets indésirables. Chez les personnes fragiles, cela suffit parfois à transformer une simple prise en épisode mal toléré.
Faire le bon choix après coup
Le plus souvent, la question n’est pas “le paracétamol est-il dangereux ?”, mais “dans quel contexte a-t-il été pris ?”. Douleur, fièvre, chaleur, jeûne, manque de sommeil et déshydratation forment souvent le vrai terrain du malaise.
Si le tableau évoque un vagal simple et qu’il n’y a ni allergie ni surdosage, reprendre du paracétamol peut parfois être envisageable selon la dose recommandée et le contexte. Si les malaises se répètent, s’aggravent ou surviennent sans déclencheur clair, il faut chercher plus loin avec un médecin.
L’objectif est d’éliminer une cause cardiaque, neurologique, métabolique ou médicamenteuse. Mieux vaut un avis rassurant qu’un doute qui traîne.
Au moment de vérifier un nom de spécialité ou d’éviter un doublon de paracétamol, ce guide pour s’y retrouver dans les listes de médicaments peut clarifier les choses.
Foire aux questions
Le malaise vagal paracétamol existe-t-il vraiment ?
Le plus souvent, le paracétamol n’est pas la cause directe d’un malaise vagal. Le malaise survient plutôt dans un contexte de douleur, de fièvre, de jeûne, de fatigue ou de déshydratation, juste au moment de la prise. Le lien est donc souvent temporel plus que causal.
Quels signes font penser à un malaise vagal plutôt qu’à un problème lié au paracétamol ?
Un malaise vagal donne souvent des sueurs, une pâleur, des nausées, une vision qui se brouille et parfois un bref évanouissement. Une allergie au paracétamol évoque plutôt des boutons, un gonflement ou une gêne respiratoire, tandis qu’un surdosage peut rester discret au début. Le contexte et les symptômes associés orientent beaucoup le diagnostic.
Que faire tout de suite si une personne se sent mal après avoir pris du paracétamol ?
Allongez-la ou installez-la assise avec les jambes surélevées si elle est faible, puis laissez-la récupérer dans un endroit calme. Évitez de la relever trop vite ou de lui faire reprendre un comprimé sans vérifier la situation. Si elle perd connaissance longtemps, respire mal ou présente des signes inhabituels, appelez les secours.
Peut-on reprendre du paracétamol après un malaise ?
Cela dépend de la cause probable du malaise et de la dose déjà prise. Si tout évoque un vagal simple lié au contexte, la reprise peut parfois être possible dans le respect de la posologie, mais un avis médical reste préférable en cas de doute. En cas de réaction allergique ou de surdosage suspecté, ne reprenez pas le médicament sans avis médical.
Pourquoi un enfant ou une personne âgée peut-elle faire plus facilement un malaise ?
Les enfants et les personnes âgées se déshydratent plus vite et tolèrent parfois moins bien la fièvre, la chaleur ou le jeûne. Chez eux, un malaise peut aussi révéler une cause autre qu’un simple vagal, surtout s’il y a somnolence, chute, confusion ou répétition des épisodes.

