- Les extrasystoles auriculaires sont des battements prématurés fréquents souvent bénins mais perceptibles.
- Leur fréquence et contexte (stress, caféine, sommeil) déterminent la nécessité de consulter.
- Un ECG et un Holter permettent de confirmer le diagnostic et d’évaluer la charge des extrasystoles auriculaires.
- Réduire caféine, alcool, stress et améliorer le sommeil aide à diminuer les extrasystoles auriculaires.
- Un suivi médical est conseillé en cas de symptômes persistants, facteurs de risque ou signes d’alerte.
Vous sentez un « coup » dans la poitrine, comme un battement qui devance les autres, puis un petit blanc ? Ça peut arriver au repos, au bureau, ou juste au moment où on se couche. Et forcément, l’esprit part vite : « Mon cœur déraille ? ». En consultation, je vois souvent cette inquiétude monter en flèche quand les palpitations reviennent plusieurs soirs de suite.
L’idée ici est de remettre du cadre, sans minimiser. On va comprendre ce qu’est une extrasystole auriculaire, ce qui la déclenche, comment on la diagnostique et surtout quand il faut consulter.
Comprendre l’extrasystole auriculaire : le « battement en avance » qui brouille le rythme
On va d’abord poser le mécanisme et quelques repères simples. Plus on comprend le tempo cardiaque, moins ces sensations prennent toute la place, même quand elles sont très nettes.
Le mécanisme : nœud sinusal, foyer ectopique et « curseur » qui se décale
Le cœur a son métronome naturel : le nœud sinusal (dans l’oreillette droite) lance l’impulsion électrique qui déclenche chaque battement. Cette impulsion suit ensuite une route bien balisée via la conduction atriale, puis vers les ventricules. Quand tout va bien, le rythme est régulier.
Dans une extrasystole auriculaire (souvent abrégée ESA), un autre point dans l’oreillette se met à « tirer » avant le métronome. On parle de foyer ectopique : une petite zone « hors programme » qui émet un signal prématuré. Résultat, vous percevez un battement prématuré, parfois suivi d’une pause.
L’analogie que j’utilise souvent est celle d’un curseur sur une piste audio. Le rythme normal avance à vitesse constante, puis l’ESA décale brièvement le curseur vers l’avant. Ensuite, le lecteur « rattrape » le timing avec une micro-pause. Ce n’est pas forcément dangereux, mais c’est très perceptible.
À quelle fréquence c’est « normal » et quand ça devient un sujet
Les extrasystoles auriculaires sont fréquentes, y compris chez des personnes sans cardiopathie connue. Beaucoup ne les sentent même pas. D’autres, au contraire, les ressentent intensément, surtout quand l’attention est focalisée sur le corps ou quand on est fatigué.
Ce qui change la lecture du phénomène, c’est le contexte : âge, tension artérielle, sommeil, stimulants, antécédents familiaux et surtout répétition au fil des jours. Une ESA isolée et occasionnelle n’a pas la même portée qu’une série quotidienne avec une gêne nette.
Le repère utile n’est donc pas seulement « combien », mais aussi « quand » et « avec quoi ». Au repos ? Après café ? La nuit ? À l’effort ? C’est ce faisceau d’indices qui guide la suite du bilan.
Pourquoi ça inquiète autant et pourquoi on analyse par étapes
La sensation peut être impressionnante. Un « raté », puis un gros battement… et l’imagination complète le tableau avec la peur de l’arrêt cardiaque. Cette réaction est courante, et franchement compréhensible.
Le problème, c’est que l’anxiété augmente souvent les symptômes perçus. On entre dans une boucle : palpitations → inquiétude → adrénaline → palpitations plus fréquentes ou plus sensibles. En consultation, ce cercle s’installe souvent après une période de surmenage ou de mauvais sommeil.
C’est pour ça que la démarche se fait par étapes : vérifier qu’il n’y a pas de signaux d’alarme, objectiver le rythme (ECG/Holter), puis travailler sur les déclencheurs modifiables. On garde ainsi à la fois la sécurité et du concret.
Pourquoi ça arrive ? Déclencheurs du quotidien et causes médicales à rechercher
Avant de parler examens ou traitements, on gagne du temps en séparant ce qui relève des déclencheurs réversibles et ce qui mérite un dépistage médical plus poussé. Cette distinction évite de tout mettre sur le compte du stress… ou, à l’inverse, d’imaginer le pire trop vite.
Déclencheurs fonctionnels : ceux qu’on peut souvent corriger
Les déclencheurs du quotidien jouent beaucoup via deux leviers : le système nerveux autonome (adrénaline) et l’irritabilité électrique cardiaque. Quand on dort mal ou qu’on accumule du stress, le corps reste en mode « alerte ». Le cœur devient alors plus réactif aux variations internes.
La caféine, l’alcool et le tabac sont des irritants classiques. Non pas parce qu’ils « abîment » instantanément le cœur chez tout le monde, mais parce qu’ils modifient l’excitabilité et la perception des battements. Beaucoup remarquent des palpitations après un café tardif ou un apéritif plus arrosé que d’habitude.
La digestion compte aussi. Reflux acide, ballonnements importants, repas très copieux peuvent majorer les sensations thoraciques. Ce n’est pas toujours une cause directe d’arythmie, mais cela brouille les signaux corporels et amplifie parfois les palpitations ressenties.
Causes médicales à dépister : terrain cardiaque et facteurs biologiques
Parfois, il existe un terrain sous-jacent à rechercher : hypertension artérielle (HTA), maladie coronarienne connue, valvulopathie ou cardiomyopathie. Une extrasystole auriculaire n’en est pas la preuve en soi. En revanche, si les symptômes persistent, elle peut être un marqueur parmi d’autres.
Côté hormones et métabolisme, la thyroïde revient souvent dans les bilans. Une hyperthyroïdie (TSH basse) peut favoriser tachycardie et palpitations. Certains patients décrivent aussi une agitation interne assez typique.
Les électrolytes sont un autre grand chapitre. Potassium (K+) et magnésium (Mg2+) participent directement à l’équilibre électrique des cellules cardiaques. Quand ils baissent chez certains profils (diurétiques, diarrhées répétées, apports insuffisants), l’excitabilité augmente parfois.
Grille simple « réservoir » vs « irritants » pour prioriser vos actions
Quand on veut agir sans s’éparpiller, je propose une grille en deux tiroirs. D’abord votre réservoir : sommeil insuffisant, récupération faible, charge mentale élevée, entraînement trop intense sans repos. Si ce réservoir est vide, votre seuil de tolérance chute vite.
Ensuite viennent les irritants : caféine, alcool, nicotine, certains pré-entraînements stimulants, décongestionnants nasaux contenant des sympathomimétiques. Ces éléments appuient sur l’accélérateur au moment où votre réservoir est déjà bas.
Concrètement, si vous enchaînez trois nuits courtes, deux cafés, du sport tard et un verre d’alcool, on sait déjà où regarder avant d’imaginer le pire. Vous prenez un traitement type IPP (inhibiteur de pompe à protons) ou un diurétique ? C’est aussi une information utile, car cela influence parfois magnésium et potassium, donc la stratégie globale.
Signes à écouter : ce que vous ressentez, et quand il faut consulter vite
On va traduire vos sensations en termes utiles. L’objectif est simple : décider si on surveille tranquillement, si on organise un avis médical, ou si on accélère la prise en charge.
Sensations typiques : « raté », « coup », « flutter »… et pourquoi ça varie
L’extrasystole auriculaire donne souvent une impression de battement « en trop » ou « trop tôt ». Beaucoup décrivent ensuite une petite pause puis un battement plus fort. Ce dernier correspond parfois à un remplissage légèrement augmenté après la pause ressentie.
Certaines personnes parlent plutôt d’un frémissement dans la gorge (« flutter »), surtout si elles sont allongées sur le côté gauche ou après un repas copieux. La posture change la perception mécanique du cœur contre la paroi thoracique. On peut sentir davantage sans que cela signifie une aggravation réelle.
L’attention joue énormément. Quand on « scanne » son pouls dix fois par jour, chaque variation devient suspecte. À l’inverse, occupé dehors ou concentré sur autre chose, vous pouvez avoir des ESA sans rien percevoir.
Drapeaux rouges : gêne impressionnante vs urgence potentielle
Une palpitation très gênante n’est pas automatiquement dangereuse. En revanche, certains signes doivent faire consulter vite, voire appeler les urgences selon leur intensité : douleur thoracique persistante ou oppressante, syncope (perte de connaissance) ou malaise sévère, essoufflement important inhabituel au repos, palpitations avec sensation de cœur très rapide associée à une faiblesse extrême, ou signes neurologiques soudains (troubles de la parole, de la vision, faiblesse d’un côté).
Le point clé est l’association symptômes + contexte. Une ESA isolée ressentie comme spectaculaire n’a pas le même poids qu’un épisode accompagné d’un malaise franc. Chez certaines personnes anxieuses, hyperventiler suffit à donner vertiges et palpitations alors que le rythme reste globalement sinusal : seul l’enregistrement permet de trancher proprement.
Repères concrets pour décrire vos épisodes au médecin
Pour aider votre médecin, notez trois choses simples : durée, contexte, facteurs associés. Dix lignes bien ciblées valent mieux qu’un récit flou sur trois mois, et elles font gagner un temps précieux.
Observez si cela survient plutôt au repos (soir, coucher), pendant l’effort, juste après l’effort, ou lors d’un stress émotionnel. La présence d’une fièvre récente, d’une infection virale, ou d’une reprise sportive brutale après arrêt change aussi la lecture.
Enfin, listez vos consommations stimulantes : nombre de cafés, thés, colas, boissons énergisantes, alcool par semaine, tabac ou cigarette électronique. Et côté compléments : pré-entraînement caféiné, plantes, réglisse… Certains produits sont anodins chez beaucoup, mais déclenchent clairement chez quelques-uns.
Les symptômes d’une extrasystole auriculaire peuvent parfois être confondus avec d’autres affections. Par exemple, notre article sur les signes de l’alcoolisme sur le visage et la peau explore des manifestations qui pourraient également alerter sur des problèmes de santé.
Le diagnostic, étape par étape : ECG, Holter et comment lire les termes du compte-rendu
Ici, on passe du ressenti aux preuves enregistrées. C’est souvent là que l’anxiété baisse : on met enfin des mots précis sur ce que fait réellement votre cœur.
Parcours logique : ECG de repos puis Holter 24-72 h selon la fréquence
L’ECG au cabinet capture environ 10 secondes. Il est utile si vous êtes symptomatique pendant l’enregistrement. Sinon, il peut revenir normal tout en laissant persister vos sensations, ce qui est fréquent.
Quand les épisodes sont intermittents, on utilise un Holter ECG. Le classique est le Holter 24 h, parfois 48-72 h selon la disponibilité et la fréquence des symptômes. Pour des symptômes rares mais marquants, il existe des dispositifs prolongés (patch sur plusieurs jours ou semaines), voire des systèmes implantables dans certains cas ciblés.
Selon le contexte, votre cardiologue peut proposer une épreuve d’effort pour voir ce que fait le rythme pendant une montée progressive en intensité. Et si besoin, une échocardiographie vérifie la structure, les valves et la fonction ventriculaire. L’objectif reste simple : relier symptômes, fréquence des ESA et présence éventuelle d’une autre arythmie.
Traduire les mots : ESA isolées, salves, couplets, bigéminisme
Sur un compte-rendu, vous pouvez lire « ESA isolées ». Cela signifie quelques battements prématurés dispersés. C’est souvent banal, surtout en l’absence de cardiopathie identifiée.
Vous pouvez aussi voir « salves » ou « couplets » : deux extrasystoles successives = couplet ; trois ou plus = salve. Cela attire davantage l’attention clinique, car cela traduit une irritabilité plus marquée du foyer ectopique. Pour autant, ce n’est pas une catastrophe automatique : cela guide surtout la surveillance ou la prise en charge selon la gêne et le terrain.
Autre vocabulaire fréquent : bigéminisme et trigéminisme. Bigéminisme = alternance régulière normal/extrasystole ; trigéminisme = une extrasystole environ tous les trois battements. Ces motifs sont impressionnants à sentir, car ils donnent une régularité « anormale ». Mais on les interprète avec prudence : quantité totale sur 24 h, symptômes et contexte font foi.
| Terme sur Holter | Ce que ça décrit | Ce que vous pouvez ressentir | Interprétation générale |
|---|---|---|---|
| ESA isolées | Battements prématurés dispersés | Petits « coups » ponctuels | Souvent bénin selon le terrain |
| Couplet | Deux ESA consécutives | Série brève | Peut justifier un suivi si fréquent |
| Salve | Trois ESA ou plus | Rafales courtes | À discuter selon la charge et les symptômes |
| Bigéminisme | Alternance battement normal puis ESA | Rythme très irrégulier perçu | Impressionnant ; se juge sur le bilan global |
| Trigéminisme | Une ESA environ toutes trois contractions | Irrégularité régulière | Même logique : le contexte est déterminant |
Après ce tableau, retenez surtout ceci : ne tirez pas seul(e) des conclusions alarmistes à partir d’un mot technique. Le même terme n’a pas la même signification chez quelqu’un de jeune sans antécédent que chez quelqu’un avec HTA ancienne et essoufflement nouveau.
Bilan sanguin utile : TSH, ionogramme, potassium, magnésium
On cherche classiquement la TSH pour écarter un dérèglement thyroïdien susceptible d’entretenir les palpitations. Une NFS aide si l’on suspecte une anémie : fatigue et essoufflement disproportionné orientent parfois vers cette piste.
Un ionogramme sanguin mesure notamment le sodium et le potassium. Un potassium bas favorise certaines arythmies chez des profils fragiles. Le magnésium sérique est parfois demandé : il reflète imparfaitement les réserves intracellulaires, mais reste un repère utile lorsqu’on suspecte un déficit lié à des pertes digestives ou aux diurétiques.
Selon les symptômes associés, la ferritine peut aider en cas de fatigue chronique ou de règles abondantes. La glycémie est utile si des hypoglycémies réactionnelles sont perçues comme palpitations ou anxiété. La CRP se discute s’il existe une suspicion inflammatoire ou infectieuse récente avec une recrudescence nette des troubles du rythme.
Faire coller symptômes et tracé : journal et horodatage
Le piège classique est là : vous sentez quelque chose, mais ce jour-là le Holter montre peu ; inversement, le Holter montre beaucoup et vous ne sentez rien. Ça arrive tout le temps. C’est précisément pour ça que le journal minuté est si utile : il relie sensation, tracé et situation réelle.
Notez l’heure précise. Ajoutez l’activité (« réunion stressante », « après repas », « au coucher ») et les boissons, alcool ou caféine dans les six heures précédentes. Si vous pratiquez un sport, indiquez le type de séance, l’intensité et l’horaire.
Oui, cela prend deux minutes par épisode. Sur 14 jours, c’est très parlant. Et, dans beaucoup de cas, on identifie rapidement deux déclencheurs majeurs plutôt qu’une cause mystérieuse unique.
Prise en charge : rassurer, corriger les déclencheurs, traiter si nécessaire
On avance toujours en pesant bénéfices et risques. D’abord on sécurise, ensuite on réduit ce qui entretient, et enfin on traite médicalement quand la gêne, la charge ou le terrain le justifient.
Stratégie bénéfices/risques : sécurité, puis hygiène de vie, puis thérapeutique
La première marche est simple : exclure les drapeaux rouges et vérifier l’absence de cardiopathie significative quand le contexte s’y prête. C’est là que l’ECG, le Holter et l’échographie prennent tout leur sens. Une fois rassuré sur la structure et la fonction, beaucoup voient déjà baisser la vigilance anxieuse, donc la perception des symptômes.
Deuxième marche : travailler sur ce qui est modifiable. On vise moins d’irritabilité électrique, moins d’adrénaline « inutile » et une meilleure récupération. Ce n’est pas toujours spectaculaire en 24 heures, mais l’amélioration devient souvent nette en deux semaines quand le problème est surtout fonctionnel.
Troisième marche seulement : médicaments ou geste spécialisé. Traiter systématiquement chaque extrasystole n’a pas toujours d’intérêt. On traite surtout une gêne importante, une fréquence élevée, un retentissement réel, ou un terrain fragile.
Conseils actionnables : caféine, alcool, sommeil, hydratation, anxiété, sport
Pour la caféine, je préfère une réduction progressive. Passer brutalement de quatre cafés à zéro peut donner maux de tête, irritabilité et fatigue… donc paradoxalement plus de sensations. Une approche simple : retirer une boisson caféinée tous les trois jours, jusqu’à trouver votre seuil confortable.
Pour l’alcool, la tolérance varie énormément. Si vos épisodes suivent clairement vos verres, faites un test court et clair : 14 jours sans alcool. C’est objectif, instructif, et souvent très parlant. Même logique pour le tabac ou la cigarette électronique.
Côté sommeil, visez d’abord la régularité plutôt que la perfection. Une heure de coucher approximativement stable, une lumière plus douce le soir et un dîner moins lourd tard font souvent une vraie différence. Pensez aussi à l’hydratation, surtout en cas de sport ou de chaleur : un déficit léger favorise la tachycardie sinusale, donc la perception des battements.
Enfin, pour le sport : bonne nouvelle, bouger aide souvent à long terme. La nuance, c’est la reprise trop intense après un arrêt, notamment après un virus, qui peut entretenir les palpitations. Reprenez progressivement, gardez une intensité « respiratoire » maîtrisée et évitez les séances très tardives si elles sabotent votre nuit.
Micronutriments : potassium, magnésium, formes et interactions
Potassium et magnésium reviennent souvent dans ces discussions parce qu’ils influencent l’excitabilité musculaire et la conduction électrique. Mais supplémenter « au cas où » n’est pas anodin, et ce n’est pas une preuve en soi. On ajuste surtout quand les apports sont faibles, les pertes élevées, les signes compatibles, ou quand le bilan biologique oriente.
Le potassium se corrige idéalement via l’alimentation, sauf indication médicale spécifique. Des compléments concentrés peuvent être risqués, surtout en cas d’insuffisance rénale ou avec certains médicaments. Côté apports concrets, on pense aux légumineuses, pommes de terre, bananes, légumes verts, et à certaines eaux minérales riches.
Pour le magnésium, toutes les formes ne se valent pas en tolérance digestive et en absorption. Je vois souvent des personnes prendre de l’oxyde à forte dose, avec diarrhées, donc pertes… et un effet finalement contre-productif. Des formes mieux tolérées existent, et le choix dépend aussi du transit.
Vous prenez déjà des diurétiques, un IPP, un antiarythmique ou un anticoagulant ? Là, l’équation change. Certains traitements favorisent des pertes minérales, d’autres modifient l’élimination. Signalez toujours compléments et plantes lors du bilan.
| Option nutritionnelle ou complément | Quand y penser | Repères pratiques | Points de vigilance |
|---|---|---|---|
| Aliments riches en potassium | Crampes + alimentation pauvre en végétaux, sport, sueur | Ajouter une portion de légumineuses ou de féculents complets par jour selon tolérance | Prudence en cas d’insuffisance rénale ou de médicaments favorisant l’hyperkaliémie |
| Magnésium bisglycinate | Stress, sommeil fragile, transit sensible | Souvent 100 à 200 mg/j de magnésium élémentaire au dîner selon le produit | Surdosage possible ; interactions possibles selon traitements |
| Magnésium citrate | Constipation associée possible | Dose fractionnée, parfois mieux tolérée | Peut être laxatif |
| Éviter l’oxyde fortement dosé si transit fragile | Diarrhées sous le complément actuel, pertes digestives | Revoir forme, dose et moment de prise plutôt que d’insister | Diarrhée = pertes d’électrolytes |
Options médicales : bêtabloquant, antiarythmique, ablation
Si les symptômes gênants persistent malgré la correction des déclencheurs, les médecins peuvent proposer un bêtabloquant. Il réduit l’effet de l’adrénaline sur le cœur et diminue la perception et la fréquence chez certains. Il peut aussi entraîner fatigue, mains froides ou baisse de performance sportive : cela se discute au cas par cas.
Des antiarythmiques existent, mais leur utilisation dépend du profil et des risques. Ils ne sont pas prescrits « pour essayer » sans raison claire. Votre cardiologue pèse bénéfices et risques selon l’ECG, le Holter et votre terrain.
Dans des situations sélectionnées, avec un foyer ectopique très actif et gênant, une ablation par cathéter peut être discutée. C’est une procédure spécialisée visant la source électrique anormale. Ce n’est pas systématique : elle est réservée aux cas où le retentissement est réel et où les critères techniques sont favorables.
Pour mieux comprendre comment certains aliments peuvent influencer votre santé cardiaque, consultez notre article sur les aliments riches en potassium, qui jouent un rôle crucial dans la régulation du rythme cardiaque.
Suivi et situations particulières : grossesse, ménopause, viroses/COVID, risque de fibrillation auriculaire
Ici, on parle pronostic et profils où la surveillance a davantage de sens, sans basculer dans la peur permanente. L’objectif est de savoir quand rester simple… et quand être plus vigilant.
Pronostic : lien avec la fibrillation auriculaire chez certains profils
Chez certaines personnes, des extrasystoles auriculaires fréquentes peuvent être associées à un risque accru futur de fibrillation auriculaire. La fibrillation auriculaire est une arythmie différente, avec contraction désorganisée des oreillettes et des enjeux spécifiques.
Cela ne veut pas dire que chaque ESA annonce une fibrillation auriculaire. Mais lorsque le Holter montre une charge élevée, des salves répétées, et qu’il existe des facteurs cardio-métaboliques, on surveille davantage. L’objectif devient une prévention raisonnée : tension contrôlée, poids stable, sommeil réparateur, activité physique adaptée.
En clair, on remplace la panique par le suivi. Votre médecin peut proposer un contrôle Holter si les symptômes évoluent, ou si le premier examen était limite. Et si vous vous demandez « à partir de combien c’est fréquent », la réponse honnête est : cela dépend du total, des symptômes et du terrain. D’où l’importance de la personnalisation.
Qui surveiller davantage : âge, HTA, apnées, cardiopathie, charge élevée
Certains contextes augmentent la probabilité que ces battements prématurés soient un marqueur plutôt qu’un simple « bruit » de fond. On pense notamment à l’âge plus avancé, l’HTA, le diabète, le surpoids abdominal, une apnée obstructive du sommeil suspectée (ronflements forts, pauses respiratoires, somnolence), une cardiopathie connue, ou un souffle nouveau.
La charge au Holter compte aussi. Beaucoup de comptes-rendus mentionnent un pourcentage de battements ectopiques ou un nombre total sur 24 heures. Plus c’est élevé et symptomatique, plus la discussion sur le suivi ou la médication prend du poids.
Et il y a un facteur souvent sous-estimé : le sommeil. Les apnées entraînent des variations d’oxygène, des pics d’adrénaline nocturnes, et une irritabilité cardiaque. Si vos palpitations réveillent la nuit avec sueurs ou besoin d’uriner, parlez-en.
Cas particuliers : grossesse, post-partum, ménopause, post-viroses/COVID
Grossesse et post-partum : le volume sanguin augmente, le cœur travaille différemment et l’anxiété est fréquente. Des extrasystoles peuvent apparaître ou être plus ressenties. On surveille notamment le fer et la ferritine si la fatigue ou la dyspnée sont disproportionnées, car certaines carences majorent la tachycardie sinusale.
Ménopause : bouffées de chaleur, sommeil fragmenté, palpitations nocturnes sont fréquents. Parfois, c’est davantage lié aux variations hormonales et au système nerveux autonome qu’à une arythmie sévère. Mais les mêmes règles s’appliquent : ECG ou Holter si c’est persistant ou inquiétant, et travail sur le sommeil et les stimulants.
Après viroses, dont COVID : inflammation, déconditionnement et reprise sportive trop rapide forment un cocktail classique. Beaucoup décrivent une conscience accrue du cœur pendant plusieurs semaines. Dans ces cas, progressivité de l’effort, hydratation, et un bilan (thyroïde, électrolytes) si les symptômes persistent ont du sens.
Conduite à tenir : quand recontrôler, objectifs, journal
Après un premier bilan rassurant, le recontrôle dépend de l’évolution. Si les symptômes diminuent avec les ajustements d’hygiène de vie, il n’y a souvent pas d’urgence à répéter les examens rapidement. En revanche, si les épisodes augmentent en fréquence ou en durée, si de nouveaux symptômes apparaissent, ou si vous commencez un nouveau traitement, une réévaluation est raisonnable.
Fixez des objectifs simples : moins d’épisodes gênants, un sommeil plus stable, moins de stimulants, une reprise du sport sans peur. Votre journal redevient alors un allié : vous voyez des tendances, plutôt que de vivre chaque palpitation comme un événement majeur.
Si vous avez un tensiomètre, notez aussi la tension artérielle à domicile. L’HTA silencieuse est un facteur fréquent de remodelage atrial à long terme. Quelques mesures bien faites sur deux semaines peuvent donner une information très utile à votre médecin.
Le suivi des problèmes cardiaques est essentiel, surtout dans des situations particulières. Découvrez notre article sur vivre avec une insuffisance cardiaque pour des conseils pratiques et des repères au quotidien.
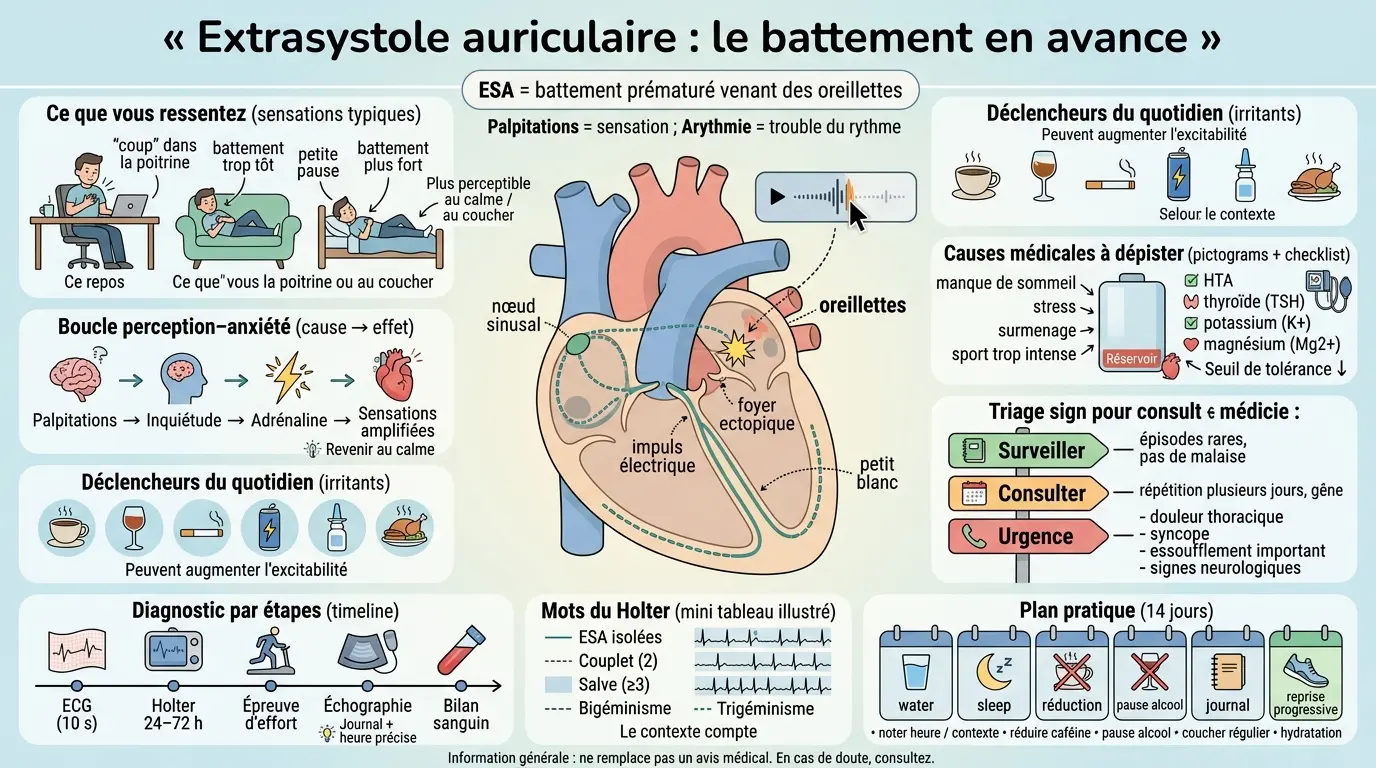
Reprendre la main : vos prochains pas selon votre contexte
On termine par des décisions concrètes, parce que lire beaucoup sans agir laisse souvent intacte cette petite boule au ventre face aux palpitations. La bonne approche dépend surtout de la fréquence, de la gêne et du contexte.
Si vos extrasystoles sont occasionnelles, sans malaise, dans un contexte de fatigue, stress ou caféine, le prochain pas est souvent simple : journal et ajustements ciblés. Ensuite, consultez si cela persiste au-delà de deux semaines ou si la gêne augmente.
Si elles sont fréquentes et gênantes, organisez un ECG et un Holter, et passez en revue les déclencheurs de façon méthodique pendant l’attente. Et s’il existe un drapeau rouge, ne négociez pas avec vous-même : demandez une prise en charge urgente.
Gardez un plan pratique sur 14 jours : notez chaque épisode (heure, contexte), réduisez la caféine progressivement, mettez l’alcool en pause, stabilisez l’heure de coucher, hydratez-vous surtout autour du sport, évitez les pré-entraînements stimulants, et prenez rendez-vous si l’amélioration n’est pas claire. Une règle ne change pas : ne stoppez jamais un traitement seul(e), et mentionnez toujours compléments et plantes, car certaines interactions modifient l’absorption ou l’élimination.
Foire aux questions
Qu’est-ce qu’une extrasystole auriculaire et comment se manifeste-t-elle ?
Une extrasystole auriculaire est un battement prématuré qui prend naissance dans une zone anormale des oreillettes, perturbant temporairement le rythme cardiaque. Elle se traduit souvent par une sensation de « coup » ou de battement en avance, parfois suivie d’une pause, ce qui peut être ressenti comme une irrégularité ou un « raté » dans le cœur.
Quels sont les facteurs courants qui déclenchent ces extrasystoles auriculaires ?
Les extrasystoles auriculaires peuvent être favorisées par des éléments comme le stress, le manque de sommeil, la consommation excessive de caféine, d’alcool ou de tabac, ainsi que par une digestion difficile. Ces facteurs augmentent l’excitabilité électrique du cœur, rendant les battements prématurés plus fréquents ou plus perceptibles.
Quand faut-il consulter un médecin en cas d’extrasystoles auriculaires ?
Une consultation s’impose si les palpitations sont répétées plusieurs jours d’affilée, si elles s’accompagnent de symptômes comme une douleur thoracique, un essoufflement important, une syncope ou une faiblesse inhabituelle. En présence de ces signes ou si vous avez des antécédents cardiaques, un avis médical rapide est recommandé.
Quels examens permettent de confirmer la présence d’extrasystoles auriculaires ?
Le diagnostic repose principalement sur un électrocardiogramme (ECG) au repos et un enregistrement prolongé du rythme cardiaque via un Holter sur 24 à 72 heures. Ces examens permettent d’objectiver la fréquence et le type d’extrasystoles, ainsi que d’évaluer leur impact sur le rythme global du cœur.
Peut-on réduire les extrasystoles auriculaires par des changements de mode de vie ?
Oui, ajuster son hygiène de vie peut diminuer la fréquence des extrasystoles auriculaires. Limiter la caféine, l’alcool et le tabac, améliorer la qualité du sommeil, gérer le stress et rester bien hydraté sont des mesures efficaces pour réduire l’irritabilité électrique du cœur et atténuer les symptômes.

