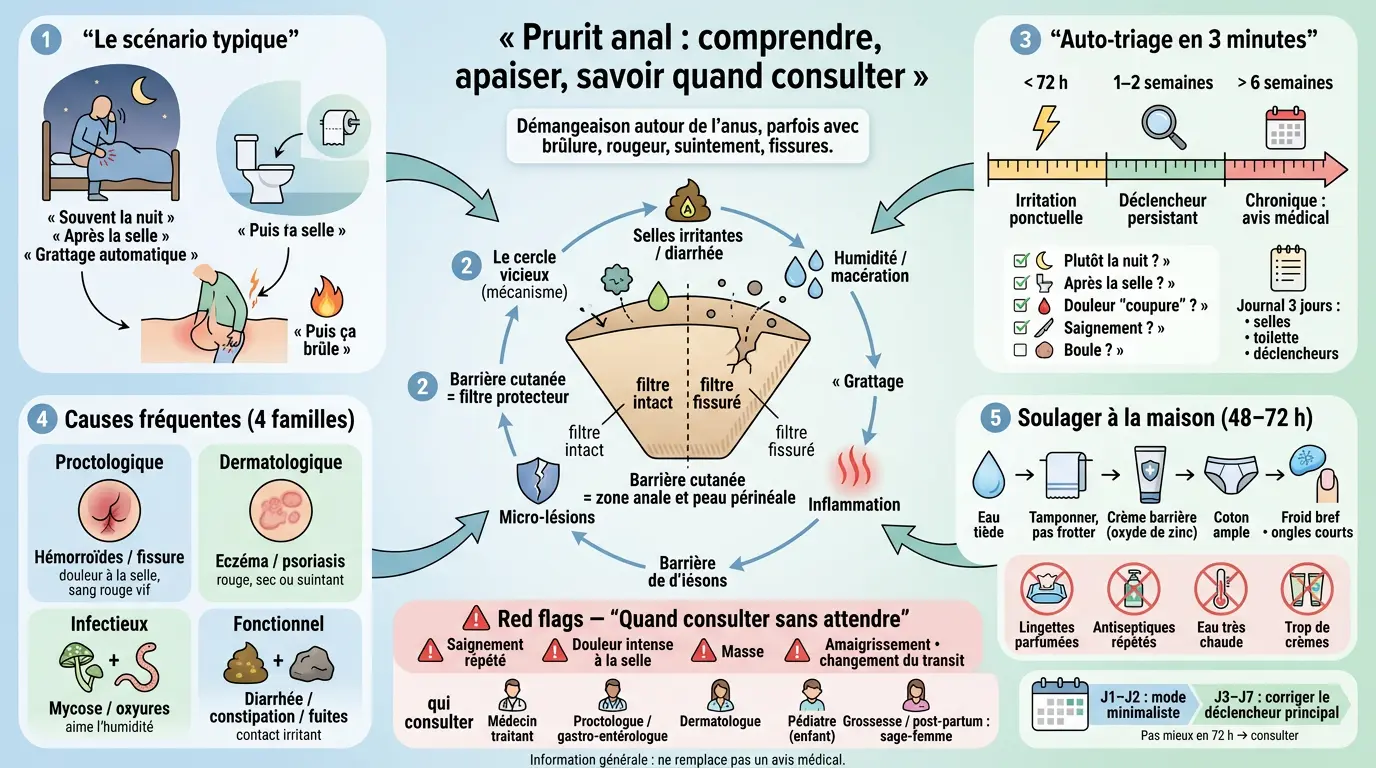
- La démangeaison anale résulte souvent d’un cercle vicieux irritation-inflammation-grattage à éviter.
- Adoptez une toilette douce à l’eau tiède, un séchage tamponné et une crème barrière pour protéger la peau.
- Évitez les lingettes parfumées, antiseptiques répétés et frottements excessifs qui aggravent les symptômes.
- Un prurit anal persistant au-delà de 6 semaines nécessite une consultation médicale pour un diagnostic précis.
- Tenir un journal simple des habitudes et symptômes aide à identifier les déclencheurs et à mieux gérer le problème.
- Corriger le transit intestinal et limiter l’humidité sont essentiels pour prévenir les récidives de démangeaison anale.
Vous vous réveillez la nuit avec l’anus qui gratte, ou tout commence juste après être allé à la selle : sans réfléchir, vous grattez… puis ça brûle. Ce scénario, je l’entends souvent en consultation. Le plus déroutant, c’est que la gêne peut être très intense alors que, « visuellement », on ne voit pas grand-chose.
Quand ça dure, on hésite entre laisser passer, changer d’hygiène intime, ou se demander s’il y a une mycose, des hémorroïdes, voire un parasite. On va remettre de l’ordre, simplement, avec des repères concrets et des signaux d’alerte.
Pourquoi ça gratte ? Comprendre le prurit anal sans folklore
On peut soulager vite, mais on gagne surtout à comprendre ce qui entretient les démangeaisons anales et comment éviter le cercle vicieux. Une fois le mécanisme identifié, les bons gestes deviennent plus évidents… et souvent plus efficaces.
Le scénario typique : quand l’inconfort revient (souvent la nuit ou après les selles)
La question se pose rarement au premier épisode. Elle arrive quand l’irritation anale revient par vagues, parfois après chaque passage aux toilettes, parfois surtout le soir au lit. Et plus on y pense, plus la sensation prend de place.
Le grattage devient automatique. On se dit « juste deux secondes », puis la peau chauffe et ça pique davantage. Honnêtement, c’est un piège classique, et il entretient le problème.
En consultation, je vois souvent des personnes qui ont déjà changé trois fois de papier toilette, ajouté une lingette « spéciale hygiène », puis un antiseptique. Au final, la zone est plus réactive qu’au départ. Trop de « solutions » finissent par faire monter le curseur inflammation.
Le mécanisme simple : irritation → inflammation → grattage (le filtre cutané qui lâche)
La peau autour de l’anus agit comme un filtre protecteur. Elle doit rester souple, légèrement hydratée, et résistante aux frottements et à l’humidité. Quand cet équilibre se casse, tout devient plus sensible.
Quand elle est agressée (selles acides, diarrhée, macération, produit irritant), elle s’enflamme. Cette inflammation déclenche une démangeaison, et le grattage crée des micro-lésions. Même léger, il fragilise la barrière.
Résultat : encore moins de protection, donc encore plus d’irritants qui passent. C’est exactement comme un filtre fissuré dans une cafetière : même si l’eau n’a pas changé, tout passe plus facilement… et le « goût » final est pire.
Soulager oui, masquer non : raisonner bénéfices/risques
Soulager rapidement a du sens. Dormir avec un prurit anal tenace épuise et rend irritable, et la fatigue diminue la tolérance à l’inconfort. Mais certaines situations demandent d’identifier la cause plutôt que d’empiler des crèmes.
Vous avez du saignement anal ? Une douleur vive à la selle ? Une masse ? Dans ces cas-là, on ne joue pas au détective trop longtemps à la maison : mieux vaut faire vérifier.
Autre point : certains produits calment sur 24 heures, puis entretiennent une dermatite de contact ou une macération. L’objectif est double : apaiser et éviter les faux amis.
Auto-triage en 3 minutes : durée, contexte, symptômes associés
On va faire simple : quelques questions bien posées orientent souvent vers la bonne famille de causes et le bon interlocuteur. Ce n’est pas un diagnostic, mais un tri utile pour décider quoi faire ensuite.
Un mini-algorithme utile : aigu, subaigu ou chronique
Un épisode aigu (moins de 72 h) évoque souvent une irritation locale récente : diarrhée passagère, frottements sportifs avec transpiration, ou nouveau produit d’hygiène intime. Dans ces cas, une routine douce suffit fréquemment.
Entre 1 et 2 semaines (subaigu), on pense davantage à une cause persistante : fissure anale débutante sur constipation, hémorroïdes inflammatoires, eczéma qui s’installe. Le contexte du transit et la douleur associée deviennent des indices majeurs.
Au-delà de 6 semaines (chronique), il faut sortir du mode « crème au hasard ». On recherche des facteurs durables (macération liée à de petites fuites ou à une incontinence fécale partielle), une dermatose (psoriasis), un lichen scléreux ou plan, ou un prurit idiopathique (sans cause retrouvée).
| Durée | Ce que ça suggère souvent | Ce qu’on fait en priorité |
|---|---|---|
| < 72 h | Irritation ponctuelle (diarrhée, frottement) | Routine douce + barrière 48–72 h |
| 1–2 semaines | Déclencheur persistant (constipation/fissure) | Corriger le transit + examen si douleur |
| > 6 semaines | Dermatose, récidives, cause fonctionnelle | Consulter pour un examen ciblé |
Vous vous demandez peut-être où vous placer si ça va et vient depuis des mois. Comptez plutôt le nombre de jours gênants par semaine et la tendance globale. Si ça s’installe régulièrement malgré vos ajustements simples, on traite ça comme chronique.
Les questions courtes qui orientent vite
Le moment où ça gratte donne beaucoup d’informations. Plutôt la nuit ? On garde en tête les oxyures (surtout chez l’enfant), mais aussi les peaux très inflammatoires qui « chauffent » au repos.
Plutôt après les selles ? Cela oriente vers une irritation par résidus de selles acides ou diarrhée, ou vers fissure/hémorroïdes si une douleur se rajoute. La combinaison démangeaison + brûlure post-selle est particulièrement parlante.
Posez-vous aussi ces questions directes : douleur anale vive type « coupure » ? saignement sur le papier ? sensation de boule ? fièvre ? écoulement purulent ? Ce sont vos balises pour décider si vous testez 72 h à domicile ou si vous consultez vite.
Tenir un journal 3 jours : simple mais redoutablement efficace
Quand on a mal dormi deux nuits à cause du grattage, on oublie facilement ce qu’on a changé dans sa routine. Un mini-journal aide à repérer le déclencheur sans se perdre dans les hypothèses. Et il rend la consultation plus efficace si vous devez y aller.
Notez pendant trois jours : type de selles (molles/liquides/dures), fréquence d’essuyage, produits utilisés (papier toilette parfumé, lingettes, savon), sport/chaleur/sous-vêtements serrés. L’objectif est d’observer, pas de tout contrôler.
Ajoutez deux items souvent révélateurs : café/alcool/épices dans les heures précédentes, et niveau de stress perçu. Chez certaines personnes sensibles au niveau recto-anal, ces facteurs agissent comme un curseur sur la sensation de brûlure après la selle.
Qui consulter selon votre profil ?
Si c’est récent mais très douloureux avec saignement anal visible, commencer par le médecin traitant est logique. Il pourra trier fissure anale, hémorroïdes, infection locale, et vous orienter si besoin.
Si ça récidive ou si vous avez une masse, un gastro-entérologue ou un proctologue pourra proposer un examen clinique ciblé et une anuscopie selon le contexte. Pour un aspect eczémateux diffus ou une suspicion d’allergie/dermatite de contact, le dermatologue est souvent pertinent.
Chez l’enfant avec démangeaisons nocturnes marquées, le pédiatre pensera rapidement aux oxyures et au scotch-test. En grossesse ou post-partum, sage-femme ou médecin peuvent aider à gérer des hémorroïdes fréquentes sans bricolage risqué.
Causes fréquentes : du plus courant au plus rare, sans se perdre
Quatre grandes familles expliquent la majorité des cas. L’idée est d’associer vos signes concrets à une piste plausible, sans s’enfermer dans un autodiagnostic rigide.
Quatre familles utiles pour s’orienter
Les causes proctologiques regroupent hémorroïdes internes/externes et fissure anale. Elles donnent volontiers une douleur anale lors des selles et parfois un saignement rouge vif sur le papier toilette.
Les causes dermatologiques incluent eczéma, psoriasis, dermatite irritative ou allergique. Ici, c’est souvent rouge, sec, parfois suintant, avec une peau qui s’épaissit si le grattage devient chronique.
Les causes infectieuses comprennent mycose (candidose), intertrigo dans les plis humides, parasites intestinaux comme les oxyures. Elles aiment l’humidité et récidivent plus facilement si la macération persiste.
Enfin, il y a les causes fonctionnelles liées aux selles trop liquides/acides, à la constipation avec efforts répétés, ou à de petites fuites. Dans ces contextes, la peau subit trop longtemps un contact irritant ou mécanique.
Facteurs aggravants fréquents (et sous-estimés)
La transpiration est un accélérateur classique. Sport, vêtements serrés et sous-vêtements synthétiques créent une macération rapide autour de l’anus, surtout en été ou en salle chaude. Même une légère humidité répétée peut suffire à entretenir l’irritation.
La sur-toilette fait aussi des dégâts : eau très chaude, savon décapant, antiseptiques répétés, frottements insistants au papier toilette. La peau perd alors son film protecteur naturel, et devient plus réactive au moindre contact.
Et puis il y a les produits supposés « doux » mais parfumés ou enrichis en conservateurs. Les lingettes sont championnes ici, surtout si elles sont utilisées après chaque selle. Le problème n’est pas l’intention, c’est l’exposition répétée.
Repères concrets selon timing/aspect/contexte
Une gêne majoritairement nocturne fait penser aux oxyures chez l’enfant. Chez l’adulte, cela peut aussi refléter une inflammation cutanée installée : au repos, quand on « décroche », les sensations prennent le dessus.
Une brûlure surtout après des selles liquides évoque des selles acides qui irritent, comme du citron sur une égratignure. À l’inverse, une douleur aiguë type lame, avec peur d’aller à la selle, pointe vers une fissure anale sur constipation.
Un aspect rouge vif et humide dans un pli peut évoquer un intertrigo ; s’il existe de petites lésions satellites autour, une candidose est possible. Un aspect d’eczéma sec et prurigineux après changement de lessive ou de savon oriente plutôt vers une dermatite de contact ou une allergie.
Causes moins abordées mais importantes
Le lichen scléreux ou plan peut donner un prurit chronique avec peau fragile et parfois douleurs. Il mérite un diagnostic médical, car un traitement spécifique est possible, avec une surveillance selon le contexte.
Certaines neuropathies locales donnent des démangeaisons sans grande rougeur visible. Et chez les personnes diabétiques, la peau est parfois plus vulnérable aux mycoses et aux microfissures, ce qui complique les récidives.
Il existe aussi des prurits dits idiopathiques, où aucune cause claire n’est retrouvée malgré un bilan correct. Dans ces cas, on travaille beaucoup sur la barrière cutanée, les déclencheurs alimentaires individuels et la qualité du transit.
Soulager rapidement à la maison : gestes proctologiques et erreurs fréquentes
L’objectif est simple : baisser l’inflammation et reconstruire une barrière cutanée stable pour arrêter le cycle démangeaison-grattage. Et, souvent, cela passe par moins de choses… pas plus.
L’objectif réel : casser le curseur inflammation et protéger la peau
Imaginez que votre peau soit un petit réservoir étanche. Quand il y a trop d’irritants (humidité, frottements, résidus), le réservoir déborde. Votre mission consiste à réduire ce qui déborde et renforcer les bords.
Cela passe par moins d’agressions mécaniques, moins de produits, et plus de protection physique type crème barrière. Ce n’est pas spectaculaire, mais c’est souvent efficace quand le problème est surtout irritatif.
Et oui, c’est frustrant quand ça gratte fort. Pourtant, chaque moment où vous évitez le grattage donne une chance à la zone de cicatriser et de redevenir moins réactive.
Routine en 5 points (simple et réaliste)
Premier point : toilette douce. L’eau tiède seule suffit souvent. Si besoin, utilisez un syndet sans parfum (pain dermatologique), brièvement, puis rincez soigneusement.
Deuxième point : séchage minutieux. Tamponnez, ne frottez pas. Un sèche-cheveux tiède, à distance, peut aider chez ceux qui macèrent facilement.
Troisième point : barrière. Une crème barrière à base d’oxyde de zinc forme un film protecteur utile en cas de selles irritantes ou de suintement. Appliquez finement, 1 à 2 fois par jour selon l’inconfort.
Quatrième point : vêtements. Privilégiez le coton, plutôt ample, et changez après le sport. Évitez les collants serrés prolongés quand c’est inflammatoire, car ils entretiennent chaleur et humidité.
Cinquième point : gérer le grattage. Gardez les ongles courts ; en crise nocturne, essayez une compresse froide quelques minutes puis remettez une fine couche de barrière. C’est basique, oui, mais c’est souvent là que tout se joue.
Un exemple concret : après une diarrhée virale, beaucoup essuient dix fois par passage. Passer à rinçage doux, tamponnage, puis zinc pendant 48 h peut suffire à calmer nettement.
Les erreurs fréquentes qui entretiennent… même avec bonne intention
Les lingettes parfumées sont responsables de nombreuses dermatites de contact. Même celles affichées « bébé » contiennent parfois des conservateurs sensibilisants, et l’usage répété finit par irriter.
Les antiseptiques répétés assèchent et perturbent l’équilibre local. On croit désinfecter ; on décape surtout, et la peau devient plus vulnérable aux frottements du quotidien.
Le talc peut irriter certains types de peaux déjà lésées, et former une pâte humide en se mélangeant à la sueur ou au suintement. Et bien sûr : eau très chaude + frottements = augmentation quasi assurée du prurit anal quelques heures plus tard.
Dernier piège : multiplier les crèmes actives simultanément (corticoïde local, antifongique, pommade mentholée). Sans diagnostic, on brouille les pistes et on augmente le risque d’irritation.
Pour mieux comprendre les causes de certaines douleurs, notre article sur la douleur au milieu du dos peut fournir des informations utiles.
Quand consulter sans attendre : signaux d’alerte et examens possibles
Certains signes doivent faire sortir du mode auto-soin rapide. Ils orientent vers un examen clinique, car traiter sans voir peut retarder la solution adaptée.
Drapeaux rouges clairs
Un saignement anal répété mérite un avis médical, même si vous suspectez des hémorroïdes. Rouge vif sur le papier toilette plusieurs jours : c’est une raison suffisante pour vérifier.
Une douleur intense dès la selle, une sensation de déchirure, ou des spasmes prolongés évoquent une fissure anale compliquée. Une masse nouvelle, dure ou douloureuse, doit aussi être examinée rapidement.
Fièvre, frissons, écoulement purulent, mauvaise odeur inhabituelle font penser à une infection locale nécessitant une prise en charge rapide. Amaigrissement involontaire ou changement récent important du transit sont également des signaux sérieux.
Vous hésitez parce que « c’est gênant » ? C’est compréhensible. Côté médical, ce sont des symptômes très courants, consultés quotidiennement.
Profils où on attend moins longtemps avant contrôle
En cas de diabète, d’immunodépression ou de traitements immunosuppresseurs, les infections cutanées et mycoses évoluent parfois plus vite. Même logique après des antibiotiques récents : une candidose est possible.
Grossesse et post-partum : entre pression veineuse, constipation et modifications hormonales, les hémorroïdes flambent facilement. Mieux vaut être guidé proprement plutôt que subir six semaines en espérant que ça passe.
Des antécédents dermatologiques (eczéma sévère, psoriasis) augmentent la probabilité que la zone périnéale soit touchée. Dans ce cas, un diagnostic précis aide à choisir le bon traitement local.
Vous prenez déjà un corticoïde oral ou inhalé, ou un traitement anticoagulant ? Dites-le lors du rendez-vous : cela modifie l’évaluation du risque infectieux ou hémorragique.
Ce que fait concrètement le médecin (et pourquoi)
L’interrogatoire cible la durée, le timing nocturne ou après la selle, les produits utilisés, et les antécédents digestifs. Ces détails valent presque autant qu’un examen, car ils orientent vers les bonnes hypothèses.
Ensuite, il y a l’inspection locale, parfois un toucher rectal selon les symptômes. Une anuscopie peut être proposée pour visualiser le canal anal en cas de suspicion d’hémorroïdes internes, de fissure interne ou d’autres lésions.
Si une mycose ou une candidose est suspectée, un prélèvement peut être réalisé. Si des parasites intestinaux sont envisagés, le scotch-test est recommandé, surtout chez l’enfant, car il détecte les œufs d’oxyures déposés autour de l’anus durant la nuit.
Selon le contexte, un bilan complémentaire est rare mais possible, notamment si le prurit est chronique, inexpliqué, ou si les lésions sont atypiques.
| Situation suspectée | Examen/test souvent proposé | À quoi ça sert |
|---|---|---|
| Hémorroïdes/fissure | Inspection ± toucher rectal ± anuscopie | Visualiser des lésions proctologiques |
| Oxyures | Scotch-test matinal | Rechercher des œufs autour de l’anus |
| Mycose/candidose | Examen clinique ± prélèvement | Confirmer une infection fongique |
| Dermatose chronique | Avis dermatologique ± dermoscopie/biopsie (rare) | Identifier eczéma, psoriasis, lichen |
Pour gagner du temps, décrivez précisément : « ça gratte surtout après des selles molles », « j’utilise des lingettes X », « j’ai essayé la crème Y trois jours ». Simple, factuel, efficace.
Reprendre la main sur les récidives : alimentation, transit et habitudes qui comptent
Quand ça revient, il y a presque toujours un terrain mécanique : humidité, composition des selles, frottements. Agir là-dessus réduit la fréquence, même si la cause initiale était bénigne.
Habitudes → mécanisme → symptôme: selles liquides/acides vs constipation
Des selles liquides augmentent le contact prolongé avec des enzymes digestives résiduelles. Chez certains, elles sont aussi plus acides. Résultat : brûlure anale post-selle avec rougeur rapide, parfois dès les premières minutes.
À l’inverse, la constipation entraîne efforts, micro-traumatismes, fissures. Puis la douleur pousse à retenir, ce qui aggrave la constipation. C’est un cercle vicieux très classique.
Les petites fuites « invisibles » existent. Certaines personnes constatent juste une trace humide dans le sous-vêtement, surtout après le sport, et cette humidité suffit à entretenir un intertrigo ou une macération.
Si votre problème suit clairement des épisodes de diarrhée et de constipation alternés, notez-le. Cela change beaucoup la stratégie : stabiliser le transit devient la priorité.
Aliments déclencheurs possibles: approche curseur plutôt qu’interdit total
Épices fortes, café, alcool, chocolat aggravent chez certaines personnes. Pas parce qu’ils seraient « toxiques », mais parce qu’ils modifient la motricité intestinale, la vascularisation locale ou la sensibilité nerveuse.
L’idée n’est pas une suppression définitive. Pensez plutôt « curseur » : réduire pendant 7 jours, puis réintroduire progressivement. Vous observez votre seuil personnel, sans vous priver inutilement.
Exemple pratique : deux expressos le matin et du piment le midi suffisent, chez certains, à rendre les selles plus molles. Derrière, l’irritation augmente. En diminuant la caféine quelques jours, certains voient déjà une baisse du prurit anal.
Même logique avec les boissons énergisantes chez les sportifs : elles combinent souvent caféine et édulcorants, qui peuvent ramollir le transit chez les personnes sensibles.
Optimiser le transit sans brutaliser votre intestin
Augmenter les fibres, oui, mais progressivement. Ajouter d’un coup pain complet, légumineuses et son peut provoquer gaz et parfois diarrhée. Mauvais plan quand la zone anale est déjà irritée.
Commencez simple : légumes cuits bien tolérés au dîner, flocons d’avoine en petite quantité, fruits entiers plutôt que jus. Une hydratation régulière aide les fibres à faire leur travail sans durcir.
Le rythme compte aussi. Repas avalé trop vite, puis grand café : chez certains, le réflexe gastro-colique devient très fort, avec urgence et essuyages répétés. Manger plus posé peut déjà réduire ce facteur.
L’activité physique modérée stabilise souvent le transit, mais attention aux frottements (vélo, course longue distance). Si vous avez des antécédents, ajustez la tenue et appliquez une barrière avant une sortie longue.
Cas particuliers: sport/chaleur/protections… adapter selon votre contexte
Sport intensif = sueur + frottements. Une douche immédiate ne suffit pas toujours : ce qui protège vraiment, c’est un séchage complet et un sous-vêtement propre, respirant, dès que possible.
En période de chaleur, changez de sous-vêtements dès que l’humidité devient notable. C’est contraignant, mais souvent décisif contre l’intertrigo et les irritations qui s’auto-entretiennent.
Protections menstruelles ou protège-slips peuvent augmenter l’occlusion chez certaines personnes sensibles ; même chose avec les protections en cas d’incontinence fécale légère. Ici, la crème barrière à l’oxyde de zinc prend tout son sens comme film protecteur régulier.
Si vous alternez piscine et chlore, rincez bien la zone périnéale puis séchez soigneusement. Le chlore assèche et fragilise une barrière cutanée déjà irritée.
Adopter une alimentation adaptée est essentiel pour le bien-être. Découvrez notre sélection d’aliments riches en potassium qui peuvent soutenir votre santé.
Votre prochain pas : un plan simple sur 7 jours, et les repères pour ajuster
On termine avec quelque chose d’actionnable, tout en respectant vos limites. L’objectif : sortir vite du cercle vicieux, puis corriger ce qui entretient le problème.
Plan J1–J2: apaiser rapidement sans multiplier les actifs
Jour 1–2 = mode minimaliste. Toilette à l’eau tiède, séchage tamponné méticuleux, puis crème barrière en fine couche matin et soir si besoin. En cas de crise forte, un froid local court (compresse froide enveloppée dans un tissu, quelques minutes) peut aider.
Stoppez les lingettes parfumées et les antiseptiques répétés. Réduisez les frottements mécaniques autant que possible : c’est souvent le levier le plus rapide, même si ce n’est pas le plus « séduisant ».
Si la diarrhée est actuelle, l’objectif est de limiter l’agressivité locale immédiatement via un rinçage doux plutôt que des essuyages multiples. Si une constipation douloureuse est probable, misez sur une hydratation régulière et une alimentation qui facilite un transit doux pendant ces deux jours.
Surveillez l’évolution du sommeil et du prurit nocturne. Une amélioration partielle compte déjà : c’est souvent le signe que vous êtes sur la bonne piste.
Plan J3–J7: corriger déclencheur principal (produits/humidité/transit)
À partir du jour 3, choisissez une hypothèse prioritaire issue du journal simple : produit irritant, macération, diarrhée, constipation. Puis tenez ce cap pendant cinq jours, sans changer de stratégie tous les soirs.
Si un produit est suspect, supprimez-le totalement pendant une semaine et remplacez-le par une version neutre sans parfum. Si la macération domine, passez au coton ample, changez après le sport, renforcez le séchage, et mettez du zinc avant l’activité.
Si le transit est en cause, augmentez les fibres progressivement, hydratez-vous régulièrement, et réduisez temporairement les déclencheurs plausibles (café, épices, alcool) si le lien est clair. Si une mycose ou un intertrigo persiste malgré routine sèche et barrière, cela justifie un avis médical plutôt que de bricoler un antifongique seul.
Gardez l’idée centrale : moins vous re-grattez mécaniquement cette semaine-là, plus vite le filtre cutané reprend ses droits.
Repères pour réévaluer vite et éviter chronicisation
Pas d’amélioration nette en 72 heures malgré une routine douce, ou aggravation ? Cela justifie une consultation courte plutôt que de prolonger des essais aléatoires. Vous gagnerez du temps, et souvent du confort.
Des récidives fréquentes au-delà de six semaines appellent un tri médical, car une dermatose chronique ou une cause proctologique méconnue peut se cacher derrière une symptomatologie banale. Et dès qu’il y a saignement anal répété, douleur importante ou masse palpable, la priorité est l’examen.
Votre objectif n’est pas de traiter toutes les hypothèses seul. C’est de retrouver un confort durable, sans passer à côté d’un signal important.
Foire aux questions
Quelles sont les causes les plus fréquentes des démangeaisons anales ?
Les démangeaisons anales peuvent venir d’irritations liées à l’humidité, aux frottements ou à des selles acides. Elles sont souvent associées à des hémorroïdes, des fissures, des infections comme la candidose, ou des affections dermatologiques comme l’eczéma. Le contexte et la durée des symptômes aident à orienter vers la cause probable.
Comment soulager rapidement une démangeaison anale à la maison ?
Pour apaiser rapidement, privilégiez une toilette douce à l’eau tiède sans savon agressif, un séchage délicat, et l’application d’une crème barrière à base d’oxyde de zinc. Évitez les lingettes parfumées et les produits antiseptiques qui peuvent aggraver l’irritation. Limiter le grattage est aussi crucial pour ne pas entretenir l’inflammation.
Quand faut-il consulter un médecin pour des démangeaisons anales ?
Une consultation s’impose si les démangeaisons persistent plus de six semaines, s’accompagnent de saignements, de douleurs intenses, ou d’une masse palpable. De même, la présence de fièvre, d’écoulements purulents ou de symptômes inhabituels nécessite un avis médical rapide pour un diagnostic précis et un traitement adapté.
Le régime alimentaire peut-il influencer les démangeaisons anales ?
Oui, certains aliments comme les épices, le café ou l’alcool peuvent aggraver les démangeaisons en modifiant la consistance des selles ou en irritant la muqueuse. Il vaut mieux observer leur impact personnel et ajuster leur consommation plutôt que de les éliminer totalement. Une hydratation suffisante et un transit régulier contribuent aussi à réduire les irritations.
Comment différencier une démangeaison anale liée à une infection d’une cause mécanique ou dermatologique ?
Les infections, notamment mycoses ou parasites, se manifestent souvent par une humidité persistante, des rougeurs avec parfois des lésions satellites. Les causes mécaniques sont plutôt liées à la macération ou aux frottements, tandis que les dermatoses présentent une peau sèche, épaissie ou squameuse. L’évolution et le contexte clinique orientent vers la cause probable.

