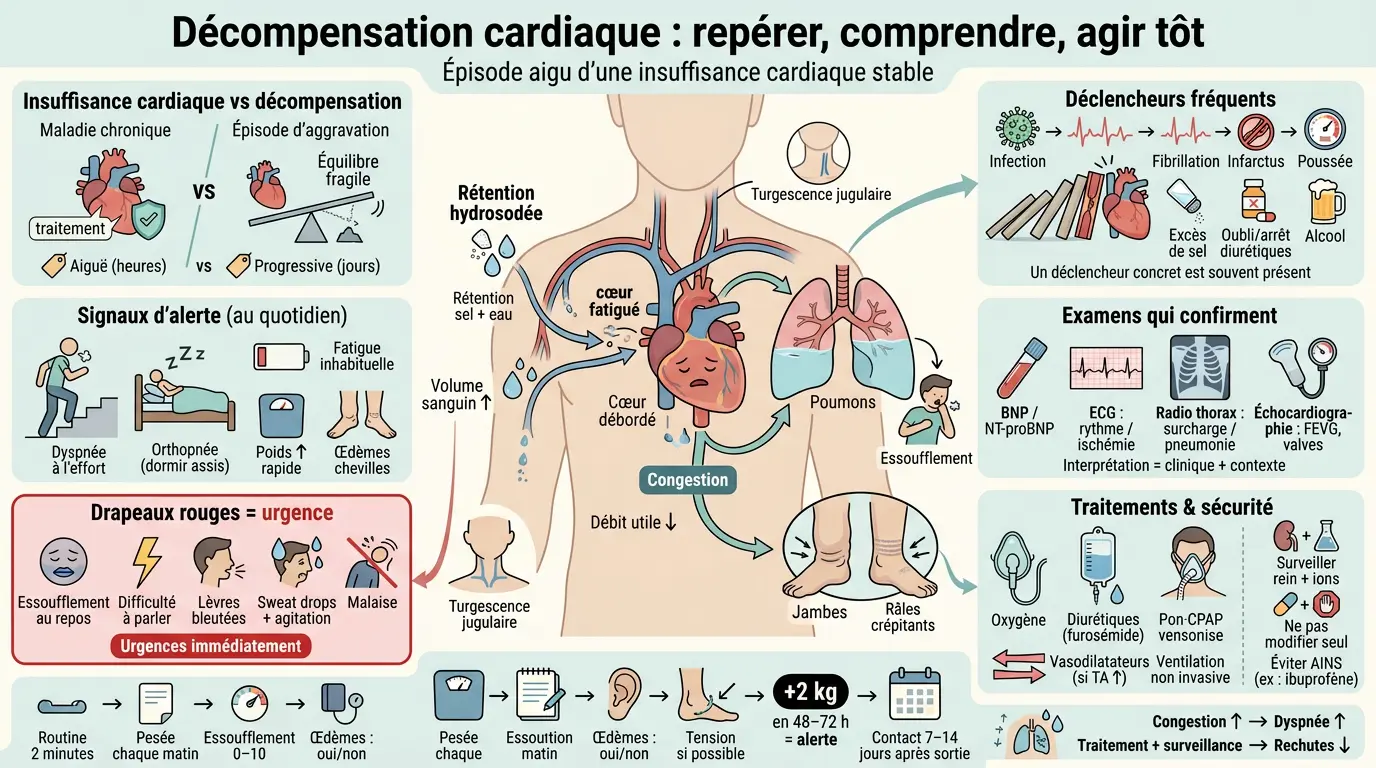
- La décompensation cardiaque est une aggravation de l’insuffisance cardiaque stable, souvent due à une rétention hydrosodée.
- Les symptômes d’alerte incluent dyspnée, orthopnée, fatigue intense et œdèmes des jambes.
- Les déclencheurs fréquents incluent infections, arythmies, infarctus et excès de sel ou alcool.
- Un suivi médical rapproché et une hygiène de vie adaptée préviennent les rechutes.
Quand on vit avec une insuffisance cardiaque, on apprend vite à écouter son corps. Un essoufflement qui s’installe, des chevilles qui gonflent, un poids qui grimpe sans raison… et la question qui tourne en boucle : est-ce que ça va passer ou est-ce le début d’une décompensation cardiaque ? Dans cet article, nous allons mettre des mots simples sur ce mécanisme, repérer les signaux d’alerte et comprendre les examens et traitements. L’objectif est clair : agir tôt et éviter les rechutes.
Décompensation cardiaque : comprendre le mécanisme et la différence avec l’insuffisance cardiaque
Nous posons d’abord les bases pour distinguer la maladie de fond et l’épisode aigu, puis pour comprendre ce que signifie « congestion » au quotidien.
Insuffisance cardiaque vs décompensation : la maladie de fond et l’épisode qui fait basculer
L’insuffisance cardiaque est une maladie chronique : le cœur n’arrive plus à pomper le sang aussi efficacement qu’avant, ou il se remplit moins bien. Cela peut venir d’un muscle cardiaque affaibli, d’un cœur trop « raide », ou d’un problème de valves. On peut vivre longtemps avec, surtout si le traitement de fond est bien suivi.
La décompensation cardiaque, elle, correspond à une aggravation de cet état jusque-là relativement stable. Elle peut être brutale (décompensation aiguë) ou s’installer sur plusieurs jours (décompensation progressive). Dans les deux cas, un équilibre fragile se rompt.
Le mécanisme central est souvent la rétention hydrosodée. Le corps retient du sel et de l’eau, le volume sanguin augmente, et le cœur déjà fatigué se retrouve débordé. Résultat : la congestion s’accumule dans les poumons et/ou dans les jambes.
Ce qui se passe dans le cœur et les poumons : congestion, baisse du débit, essoufflement
Quand le cœur pompe moins bien, le sang « remonte » en amont et la pression augmente. Les poumons peuvent alors se gorger de liquide, ce qui gêne les échanges d’oxygène. C’est là que surgit la dyspnée, cet essoufflement disproportionné à l’effort.
Parfois, l’aggravation est spectaculaire. La personne ne peut plus parler sans reprendre son souffle, tousse, s’agite, transpire. Cela peut correspondre à un œdème aigu du poumon, une urgence.
Dans le même temps, l’organisme reçoit moins bien le sang oxygéné. Fatigue intense, confusion chez certains patients âgés, baisse des performances physiques… Si tout semble arriver « d’un coup », c’est souvent qu’un déclencheur a accéléré la congestion en quelques heures ou quelques jours.
Aiguë ou chronique : vocabulaire utile pour décrire ce que l’on ressent (et ce que l’on observe)
On parle de décompensation aiguë quand l’état se dégrade rapidement : essoufflement majeur au repos, détresse respiratoire possible. À l’inverse, la décompensation progressive s’installe plus lentement, avec prise de poids et gonflement des jambes qui augmentent jour après jour.
Certains mots reviennent souvent en consultation. L’orthopnée, c’est l’essoufflement quand on s’allonge, au point d’être obligé de dormir assis ou avec plusieurs oreillers. Les râles crépitants sont des bruits entendus à l’auscultation, qui évoquent du liquide dans les poumons.
Autre signe classique : la turgescence jugulaire, ces veines du cou qui paraissent gonflées car la pression augmente dans le système veineux. Dit comme ça, c’est technique, mais c’est simplement un indicateur visible de congestion chez certains patients.
Causes et facteurs déclenchants : ce qui fait basculer l’équilibre
Une décompensation n’arrive pas « par hasard » dans la majorité des cas. Chercher le déclencheur aide à traiter mieux… et à prévenir les récidives.
Déclencheurs majeurs : infection, arythmie, infarctus du myocarde, poussée hypertensive
Les infections sont en tête de liste. Une grippe ou une bronchite augmente les besoins en oxygène et accélère le rythme cardiaque. Le cœur peine à suivre, et la congestion peut monter vite.
Les troubles du rythme comptent aussi beaucoup, surtout la fibrillation atriale. Le cœur bat alors de façon irrégulière et parfois trop vite ; il se remplit moins bien et éjecte moins efficacement. On peut se sentir « vidé » en quelques heures.
Autres causes fréquentes : infarctus du myocarde, poussée d’hypertension artérielle, embolie pulmonaire ou aggravation d’une maladie valvulaire. Une hausse tensionnelle prolongée suffit parfois à faire céder un équilibre jusque-là stable.
Écarts du quotidien : sel caché, alcool, hydratation mal adaptée et arrêt des traitements
Le quotidien pèse lourd dans la balance. Un week-end riche en charcuteries, fromages ou plats préparés peut apporter beaucoup de sodium sans qu’on s’en rende compte. Et sodium rime souvent avec eau retenue.
L’alcool peut aussi jouer un rôle : il favorise certaines arythmies et perturbe l’équilibre hydrique chez certaines personnes fragiles. Quant à l’hydratation, elle doit être personnalisée ; boire trop peut aggraver une congestion si une restriction hydrique a été recommandée.
Le facteur évitable numéro 1 reste souvent un souci d’observance thérapeutique. Oublier ses diurétiques plusieurs jours, ou réduire seul les doses parce qu’on urine « trop », arrive plus souvent qu’on ne le croit. Et derrière cette décision logique sur le moment, on retrouve parfois une réhospitalisation.
Comorbidités : insuffisance rénale, BPCO… quand tout devient plus instable
Certaines maladies associées compliquent fortement l’équilibre cardio-respiratoire. L’insuffisance rénale limite l’élimination du sel et de l’eau ; ajuster un diurétique devient plus délicat et nécessite des bilans réguliers (créatinine, ions). La marge de manœuvre est alors plus étroite.
La BPCO (bronchopneumopathie chronique obstructive) rend chaque infection respiratoire plus risquée. Essoufflement pulmonaire et essoufflement cardiaque peuvent se cumuler, ce qui complique le quotidien et le diagnostic. Diabète mal équilibré, anémie sévère ou apnée du sommeil peuvent aussi fragiliser l’ensemble.
Quand plusieurs problèmes coexistent, on gagne beaucoup à coordonner médecin traitant, cardiologue et pharmacien. Cette coordination limite les erreurs médicamenteuses et réduit le risque de réhospitalisation.
Symptômes : reconnaître les signaux d’alerte et les situations d’urgence
Savoir identifier tôt les bons signaux change tout. Cela permet souvent d’éviter que la congestion n’explose en quelques heures.
Symptômes typiques au quotidien : dyspnée, orthopnée, fatigue inhabituelle
Le premier symptôme rapporté est souvent la dyspnée : on s’essouffle pour monter quelques marches alors qu’hier encore ça allait « à peu près ». Certains décrivent une oppression, d’autres un besoin fréquent de reprendre leur souffle en parlant. Ce décalage par rapport à l’habitude est un indice précieux.
L’orthopnée est très parlante aussi. Si vous devez ajouter deux oreillers ou dormir presque assis pour respirer correctement, c’est un signal d’alerte clinique chez une personne insuffisante cardiaque connue. La toux nocturne ou les réveils essoufflés vont souvent avec.
La fatigue devient parfois écrasante. On dort mal, on récupère moins, et les gestes simples coûtent plus cher. Si ces signes sont nouveaux ou s’aggravent rapidement, mieux vaut appeler tôt plutôt que d’attendre « de voir demain ».
Signes visibles évocateurs : œdèmes des jambes, râles crépitants, turgescence jugulaire
Les œdèmes des membres inférieurs sont classiques : chevilles gonflées, traces de chaussettes marquées, jambes lourdes en fin de journée. Ce n’est pas toujours spectaculaire au début, mais l’apparition rapide ou l’aggravation en quelques jours est très évocatrice.
À l’examen médical, on recherche aussi des bruits pulmonaires appelés râles crépitants. Ils suggèrent une accumulation liquidienne dans les poumons. Ce n’est pas quelque chose que l’on peut diagnostiquer seul, mais comprendre le terme aide à suivre ce que dit votre médecin.
La turgescence jugulaire correspond aux veines du cou dilatées quand on est semi-allongé. C’est un signe indirect que « ça refoule » du côté de la circulation veineuse. En pratique, il renforce la suspicion quand il s’ajoute aux autres symptômes.
Seuils chiffrés utiles et drapeaux rouges : quand contacter rapidement
Un indicateur simple reste la balance. Une prise rapide suggère souvent une rétention hydrosodée plutôt qu’une prise alimentaire réelle. Beaucoup d’équipes utilisent comme repère environ 2 kg en 48 à 72 heures, surtout si cela s’accompagne d’essoufflement ou d’œdèmes.
Les drapeaux rouges imposent une action immédiate. Essoufflement intense au repos, impossibilité de parler par phrases complètes, lèvres bleutées, douleur thoracique persistante, malaise… Dans ces situations, on ne temporise pas : on appelle les urgences.
Pour aider à trier, voici un tableau pratique basé sur des situations fréquentes. Il ne remplace pas un avis médical, mais il donne un cadre concret quand on doute.
| Signal observé | Ce que cela peut évoquer | Action recommandée |
|---|---|---|
| Prise de poids ≥ 2 kg en 2–3 jours | Rétention hydrosodée | Appeler rapidement votre médecin/équipe cardio |
| Œdèmes des chevilles nouveaux | Congestion périphérique | Surveiller et demander un avis médical si aggravation |
| Orthopnée (besoin de dormir assis) | Congestion pulmonaire | Avis médical rapide dans la journée |
| Dyspnée au repos / agitation / sueurs | Décompensation aiguë possible | Urgences immédiatement |
| Douleur thoracique prolongée | Syndrome coronarien possible | Urgences immédiatement |
Un point simple : notez vos symptômes avec vos mots. Cette petite chronologie aide énormément lors de l’appel médical, surtout si la situation évolue vite.
Il est essentiel de reconnaître les symptômes d’une décompensation cardiaque, tout comme il est crucial de surveiller la couleur des urines et son lien avec le diabète pour une meilleure santé globale.
Diagnostic : les examens qui confirment l’épisode et évaluent la gravité
Après interrogatoire et examen clinique, certains examens orientent vite vers une décompensation. Ils aident surtout à décider du niveau d’urgence et du traitement adapté.
Parcours classique : interrogatoire ciblé puis examen clinique
Le médecin commence par retracer ce qui a changé : infection récente ? oubli médicamenteux ? repas salés ? palpitations ? C’est souvent là qu’on trouve le déclencheur, celui qu’on pourra corriger ensuite pour limiter les récidives.
L’examen recherche ensuite des signes concrets : fréquence respiratoire élevée, saturation basse, œdèmes, bruits pulmonaires évocateurs. La tension artérielle compte aussi : trop haute, elle favorise la surcharge ; trop basse, elle suggère une perfusion fragile.
On évalue également l’état général : confusion chez le sujet âgé, fatigue extrême, difficultés à s’alimenter. Tout cela participe au tri : traitement ambulatoire renforcé ou hospitalisation nécessaire.
BNP/NT-proBNP : marqueurs utiles mais pas magiques
Le dosage du BNP ou du NT-proBNP aide beaucoup lorsqu’on hésite entre une cause respiratoire et une cause cardiaque. Ces marqueurs augmentent quand le cœur subit une pression et un étirement importants. Des valeurs élevées soutiennent donc le diagnostic.
Ils ne sont pas infaillibles. Ils peuvent être élevés chez certaines personnes âgées ou insuffisantes rénales même sans épisode aigu, et parfois moins élevés chez certaines personnes obèses malgré une vraie décompensation. Le chiffre se lit toujours avec le contexte.
En pratique, ils servent surtout à guider rapidement : conforter une suspicion, suivre l’évolution sous traitement, et apprécier la gravité selon la clinique. Ce n’est pas « juste un résultat », mais une pièce du puzzle.
ECG et radiographie thoracique : chercher arythmie et signes pulmonaires
Un ECG vérifie le rythme et repère notamment une fibrillation atriale, une tachycardie, ou des signes d’ischémie pouvant évoquer un infarctus récent. C’est rapide, indolore, et parfois déterminant pour la suite. Il peut orienter immédiatement vers un traitement ciblé.
La radiographie thoracique montre souvent des indices indirects : cardiomégalie, surcharge vasculaire, signes compatibles avec un œdème pulmonaire, épanchement pleural. Elle aide aussi à repérer une pneumonie, cause déclenchante fréquente.
La logique est simple : confirmer qu’il s’agit bien d’une décompensation, et comprendre pourquoi maintenant. Sans cette réponse, traiter devient moins précis.
Échocardiographie et fraction d’éjection : comprendre structure et fonction
L’outil clé pour caractériser l’insuffisance cardiaque reste l’échocardiographie. Elle visualise les cavités, les valves, estime certaines pressions et mesure notamment la fraction d’éjection du ventricule gauche. Elle permet aussi de comparer avec des examens antérieurs.
La fraction d’éjection indique approximativement quelle proportion de sang le ventricule éjecte à chaque battement. Elle guide une partie des choix thérapeutiques et du suivi, car les mécanismes diffèrent selon qu’elle est diminuée ou préservée. Les symptômes, eux, peuvent se ressembler.
On profite souvent de l’échographie pour évaluer une maladie valvulaire ou rechercher des signes d’hypertension pulmonaire. Après un épisode, la comparaison avec les examens précédents aide à repérer un événement nouveau, comme un infarctus passé inaperçu.
Voici comment ces examens répondent concrètement aux décisions médicales :
| Examen | Ce qu’il apporte | Comment cela influence la prise en charge |
|---|---|---|
| BNP / NT-proBNP | Soutient le diagnostic cardiaque vs autre cause | Oriente la rapidité et l’intensité des traitements |
| ECG | Détecte fibrillation atriale/ischémie | Décide du contrôle du rythme ou de la fréquence |
| Radiographie thoracique | Surcharge pulmonaire/pneumonie/pleurésie | Confirme la congestion et recherche une infection |
| Échocardiographie | Fraction d’éjection / valves / structure | Ajuste le traitement au long cours |
Après ces examens, un bilan sanguin complet est souvent nécessaire : fonction rénale, sodium et potassium, inflammation, recherche d’infection. Ces résultats permettent d’ajuster finement, surtout si des diurétiques puissants sont nécessaires.
Traitements : de l’urgence à la stabilisation au long cours
La priorité est double : soulager rapidement la respiration et la congestion, puis sécuriser le terrain cardiovasculaire pour éviter la rechute précoce.
Prise en charge hospitalière : oxygène, diurétiques, vasodilatateurs, ventilation non invasive
En phase aiguë, on vise d’abord la respiration. L’oxygénothérapie corrige l’hypoxémie ; dans certains cas, un masque avec pression positive est utilisé via une ventilation non invasive, surtout si l’œdème pulmonaire menace ou si le patient s’épuise. Le but est de stabiliser vite et de réduire le travail respiratoire.
Les médicaments phares sont les diurétiques, souvent administrés par voie intraveineuse au début. La molécule classique est le furosémide, qui aide à éliminer sel et eau en augmentant la diurèse. En réduisant la congestion pulmonaire, il peut améliorer l’essoufflement en quelques heures.
Dans certains contextes, les médecins utilisent aussi des vasodilatateurs, surtout si la tension artérielle est élevée et la congestion importante. Cela diminue la charge de travail du cœur et la pression de remplissage. Chaque choix dépend étroitement de la tension, de la fonction rénale et des électrolytes.
Après stabilisation : ajuster traitement de fond, tension, rythme et éducation thérapeutique
Une fois la respiration améliorée et le poids en baisse, l’équipe réévalue la stratégie de traitement au long cours. L’objectif est d’optimiser les traitements selon le type d’insuffisance cardiaque et de mieux contrôler les facteurs déclenchants, comme l’hypertension ou l’ischémie. C’est souvent à ce moment qu’on « verrouille » la stabilité.
Si une fibrillation atriale a contribué à l’épisode, le contrôle de la fréquence ou du rythme devient central pour éviter une rechute. Une anticoagulation peut être discutée selon le profil de risque ; cette décision est toujours individualisée. Le suivi rapproché permet ensuite d’ajuster sans prendre de risques.
Une grande partie du succès repose sur l’éducation : reconnaître les signes précoces, comprendre les médicaments, gérer le sel, planifier les bilans. Ce sont des gestes simples, mais ce sont eux qui réduisent le plus les réadmissions, parce qu’ils relient l’hôpital à la vraie vie.
Sécurité : ne pas modifier seul doses et surveiller rein/ions ; attention aux AINS
Beaucoup d’accidents surviennent quand on ajuste seul son traitement sans surveillance. Modifier la dose de diurétiques peut déséquilibrer le potassium ou le sodium, ou aggraver rapidement la fonction rénale chez les personnes fragiles. Sauf plan écrit par l’équipe, mieux vaut éviter toute auto-modification.
Les reins comptent énormément pendant une intensification de traitement. On cherche à retirer l’excès d’eau, sans provoquer une déshydratation trop importante. Des contrôles réguliers de la créatinine et des électrolytes guident les ajustements dans les jours et semaines suivant la sortie.
Piège fréquent : certains antalgiques de la famille des anti-inflammatoires, comme l’ibuprofène, appartiennent aux AINS (anti-inflammatoires non stéroïdiens). Ils peuvent favoriser la rétention d’eau et de sel et altérer les reins, augmentant le risque d’aggravation de l’insuffisance cardiaque. En cas de douleur, demandez une option adaptée à votre situation à votre médecin ou à votre pharmacien.
Après un traitement, il est important de suivre un régime alimentaire adapté, comme indiqué dans notre article sur les aliments à éviter en cas d’albumine élevée.
Prévenir les rechutes : plan d’action à domicile et parcours de soins après l’hospitalisation
Après un épisode, on ne « revient » pas simplement à la normale. On met en place une routine concrète avec des seuils, des habitudes alimentaires et un suivi qui protègent la stabilité sur le long terme.
Plan patient concret : seuils chiffrés et actions selon symptômes
Un plan écrit enlève beaucoup d’hésitation quand les symptômes apparaissent à domicile. Il combine en général la courbe de poids, le niveau d’essoufflement et la présence d’œdèmes. C’est pragmatique, et souvent rassurant pour le patient comme pour l’entourage.
Les déclencheurs les plus utiles à surveiller sont la prise de poids rapide et l’apparition d’une orthopnée. Si l’on attend l’essoufflement au repos, la situation se complique et l’urgence devient plus probable. Appeler tôt permet parfois d’éviter l’hospitalisation.
Voici un exemple de cadre à discuter avec votre équipe pour qu’il corresponde à votre cas :
| Situation à domicile | Exemple concret | Que faire |
|---|---|---|
| Alerte modérée | +2 kg en 48–72 h avec chevilles gonflées | Appeler médecin/cardiologue dans la journée |
| Alerte respiratoire progressive | Essoufflement nouveau lors d’une marche courte + toux nocturne | Avis médical rapide et surveillance si possible |
| Urgence respiratoire | Dyspnée au repos + difficulté à parler + sueurs | Urgences immédiatement |
| Symptôme inhabituel inquiétant | Malaise/syncope/palpitations fortes persistantes | Avis médical sans attendre, urgences selon intensité |
Ce type de grille, affichée à portée de main, réduit le doute au mauvais moment. Elle aide aussi les proches à réagir de façon cohérente si vous êtes fatigué ou anxieux.
Hygiène de vie : régime hyposodé, restriction hydrique possible, activité adaptée et vaccinations
La pierre angulaire est souvent le régime hyposodé, ajusté au cas par cas. Les principales sources de sel sont souvent les soupes industrielles, plats préparés, charcuteries, fromages, sauces, et parfois le pain en grande quantité. Lire les étiquettes devient un réflexe très utile.
Parfois, une restriction hydrique est recommandée, notamment en cas d’hyponatrémie ou de congestion persistante. Elle n’est pas automatique et ne se résume pas à un chiffre universel. C’est votre équipe qui fixe un objectif selon vos analyses et vos symptômes.
L’activité compte aussi : marche douce, exercices adaptés ou réadaptation cardiaque améliorent la tolérance à l’effort avec le temps. Les vaccinations, quand elles sont indiquées, réduisent le risque d’infections respiratoires, qui déclenchent souvent des décompensations. Enfin, la qualité du sommeil pèse plus qu’on ne l’imagine, notamment si une apnée du sommeil est en cause.
Suivi post-hospitalisation : rendez-vous 7–14 jours, coordination soignants et réadaptation cardiaque
Après la sortie, la période la plus à risque de rechute est précoce. Beaucoup de recommandations insistent sur un contact médical dans les 7 à 14 jours, pour revoir la courbe de poids, les bilans sanguins, la tension et ajuster les traitements. Ce suivi rapproché évite que la congestion ne se réinstalle « en silence ».
Les programmes de réadaptation cardiaque proposent un entraînement supervisé et des séances d’éducation thérapeutique. On y apprend des gestes très concrets : gérer le sel, reconnaître les signes d’alerte, comprendre ses médicaments. Ce n’est pas seulement de l’exercice, c’est un cadre structuré et sécurisé.
La coordination entre médecin et pharmacien limite les interactions et les erreurs, comme les doublons ou l’achat d’un anti-inflammatoire inadapté. Si vous avez plusieurs prescripteurs, apportez une liste de traitements à jour à chaque rendez-vous. C’est simple, mais très efficace.
Cas particuliers : sujet âgé, BPCO, insuffisance rénale… surveillance ajustée
Chez le sujet âgé, les signes peuvent être moins « typiques ». Au lieu de se plaindre d’essoufflement, la personne peut présenter une fatigue brutale, une confusion, une perte d’appétit ou une baisse d’autonomie. Dans ce contexte, l’entourage et les soignants à domicile jouent un rôle clé pour repérer les changements.
En cas de BPCO, la frontière entre aggravation respiratoire et décompensation cardiaque est parfois difficile à tracer. Une infection banale peut déstabiliser rapidement l’ensemble, d’où l’intérêt d’un plan d’action clair et d’un avis médical précoce. La surveillance de la saturation, si elle est disponible et bien interprétée, peut aussi aider.
Avec une insuffisance rénale, l’ajustement des diurétiques et des traitements de fond est plus délicat. Il faut surveiller de près la créatinine et les électrolytes, car l’équilibre peut bouger vite. Dans ces situations, la prudence n’empêche pas d’agir : elle permet d’agir efficacement, sans se mettre en danger.
La prévention des rechutes passe aussi par une bonne hydratation, comme nous l’expliquons dans notre article sur l’hydratation et la santé des reins.
Foire aux questions
Qu’est-ce que la décompensation cardiaque ?
La décompensation cardiaque est une aggravation soudaine de l’insuffisance cardiaque, où le cœur ne parvient plus à pomper efficacement le sang. Cela entraîne une rétention de sel et d’eau, causant une congestion dans les poumons et les jambes. Elle peut survenir rapidement ou progressivement, nécessitant une attention médicale immédiate.
Quels sont les symptômes d’une décompensation cardiaque ?
Les symptômes incluent un essoufflement accru, une fatigue intense, des chevilles enflées et une prise de poids rapide. L’orthopnée, ou difficulté à respirer en position allongée, est également fréquente. Ces signes indiquent souvent une congestion et doivent être surveillés de près pour éviter une aggravation.
Comment prévenir une décompensation cardiaque ?
Pour prévenir une décompensation cardiaque, il est crucial de suivre un traitement médical régulier, de surveiller son poids, et de limiter la consommation de sel. Une bonne observance des traitements et une coordination avec les professionnels de santé sont essentielles pour réduire le risque de récidive.
Quels examens confirment une décompensation cardiaque ?
Les examens courants incluent l’électrocardiogramme (ECG), la radiographie thoracique et le dosage du BNP ou NT-proBNP. Ces tests aident à évaluer la fonction cardiaque et à détecter des signes de congestion pulmonaire ou de troubles du rythme cardiaque. Ils orientent le diagnostic et le traitement approprié.

