- La stase stercorale est une accumulation prolongée de selles dans le côlon, nécessitant une attention particulière.
- Les signes d’alerte incluent douleurs abdominales, diarrhée paradoxale et sensation d’évacuation incomplète.
- Les médicaments constipants, la déshydratation et l’immobilisation augmentent le risque de stase stercorale.
- Un diagnostic rapide et précis est crucial pour éviter des complications graves comme la perforation colique.
La constipation, on la banalise vite. Pourtant, quand les selles s’accumulent et se durcissent au point de former un véritable bouchon, la situation peut devenir sérieuse. C’est là qu’on parle de stase stercorale, un problème fréquent chez les personnes fragiles, mais pas seulement. Vous vous demandez peut-être comment la reconnaître avant que ça ne dégénère ? Nous allons clarifier le mécanisme, les signes qui doivent alerter, les examens utiles et surtout les bons réflexes pour prévenir les récidives, sans dramatiser ni minimiser.
Stase stercorale : comprendre ce qui se passe dans l’intestin
Avant de parler traitements et prévention, posons une image simple de ce qui se joue dans le côlon quand le transit ralentit trop. Quand les selles stagnent, le corps réabsorbe progressivement l’eau qu’elles contiennent. Résultat : elles deviennent plus sèches, plus dures, et finissent parfois par s’accumuler au point de bloquer l’évacuation.
Stase, fécalome ou constipation sévère : comment faire la différence
La stase stercorale correspond à une accumulation prolongée de selles dans le gros intestin. Le transit ralentit, l’eau est réabsorbée, et les selles deviennent plus sèches et plus compactes. À ce stade, on n’est pas juste sur « un jour sans ».
Quand cette masse durcit et se coince (souvent dans le rectum), on parle de fécalome ou d’impaction fécale. Imaginez une boule de selles compacte qui bloque partiellement ou totalement le passage. Résultat : soit plus rien ne sort, soit seulement de petites quantités.
Et c’est là que surgissent des signes déroutants comme la diarrhée paradoxale. Des selles liquides peuvent « fuiter » autour du bouchon, donnant l’impression que tout va mieux alors que l’intestin reste encombré. Certaines personnes décrivent aussi une incontinence fécale ou des pertes anales salissantes, malgré une constipation sévère en arrière-plan.
Les symptômes associés sont assez typiques : douleurs abdominales, ballonnements tenaces, sensation d’évacuation incomplète et parfois nausées. Si on alterne « rien » puis « liquide » avec un ventre gonflé, c’est un scénario qui mérite qu’on y pense. Et surtout, qu’on en parle.
Pourquoi cela devient dangereux : pression sur la paroi et manque d’irrigation
Quand les selles restent coincées longtemps, elles exercent une pression mécanique sur la paroi du côlon. Cette pression peut diminuer l’irrigation locale, car le sang circule moins bien dans la zone comprimée. Le risque augmente chez les personnes déshydratées ou déjà fragiles.
Dans certains cas rares mais graves, cela peut provoquer une ulcération stercorale, c’est-à-dire une plaie liée au frottement et à la compression. Cette irritation peut ensuite évoluer vers une inflammation plus marquée appelée colite stercorale.
Le risque majeur reste la perforation colique, exceptionnelle mais potentiellement dramatique. Elle survient lorsque la paroi s’abîme au point de se rompre. On comprend pourquoi les soignants prennent très au sérieux une suspicion d’occlusion intestinale ou même de sub-occlusion.
Ce n’est pas pour faire peur. C’est pour rappeler qu’une constipation sévère n’est pas « juste inconfortable », surtout quand elle s’installe avec douleur et distension.
Causes et facteurs de risque : qui est le plus exposé ?
La stase stercorale apparaît rarement « sans raison ». Le plus souvent, c’est l’addition de plusieurs facteurs qui fait basculer vers une impaction fécale. Repérer ces facteurs aide à agir tôt, et à éviter les récidives.
Médicaments constipants : les principaux responsables à connaître
Certains traitements ralentissent directement le transit ou diminuent les sécrétions digestives. Les plus connus sont les opioïdes (antalgiques morphiniques), souvent en cause après chirurgie ou en cas de douleurs chroniques. La constipation sous opioïdes peut survenir rapidement, parfois dès les premiers jours.
On retrouve aussi des médicaments à effet anticholinergique (certains antidépresseurs tricycliques, traitements urinaires), ainsi que certains antipsychotiques. Ils peuvent réduire la motricité intestinale et assécher les muqueuses, ce qui favorise le durcissement des selles.
Le fer par voie orale est un autre classique : chez certaines personnes, il rend les selles plus dures et plus difficiles à évacuer. D’autres classes peuvent jouer un rôle selon le contexte (certains antiémétiques, antiacides contenant de l’aluminium). Une règle simple aide : relire sa liste de traitements quand le transit change brutalement.
En pratique, c’est souvent un trio qui fait des dégâts : médicament constipant, hydratation insuffisante et immobilisation temporaire. Pris séparément, chacun peut être gérable ; ensemble, ils créent un terrain idéal.
Situations à risque : âge, immobilisation, troubles neurologiques
L’âge augmente le risque via plusieurs mécanismes : moins de sensation rectale, muscles abdominaux moins efficaces et parfois alimentation appauvrie en fibres alimentaires. En EHPAD ou en soins à domicile avec dépendance, la stase stercorale est un sujet quotidien pour les équipes.
L’immobilisation pèse lourd aussi, qu’elle soit liée à un post-opératoire, une fracture avec alitement prolongé ou une baisse d’activité après un épisode infectieux. Moins on bouge, moins l’intestin bénéficie de la stimulation naturelle de la marche, qui aide le transit.
Les troubles neurologiques jouent enfin un rôle central (Parkinson, AVC, lésions médullaires). Ils perturbent la commande nerveuse du côlon et du sphincter anal. Dans ces situations, la constipation sévère et les épisodes d’impaction fécale peuvent se répéter si rien n’est anticipé.
Une grille simple pour repérer les périodes critiques
Pour se repérer sans devenir anxieux au moindre retard, on peut raisonner en faisceau d’indices. Un seul facteur isolé n’explique pas toujours une stase stercorale durable. En revanche, quand plusieurs éléments s’additionnent, le risque monte vite.
Un exemple très courant : voyage, moins d’eau, et retenue volontaire faute de toilettes accessibles. Ajoutez un médicament constipant récemment introduit, et le terrain devient propice à la formation d’un bouchon de selles.
Certaines périodes sont particulièrement critiques : début d’un opioïde après chirurgie, hospitalisation avec changement alimentaire, épisode fébrile avec déshydratation, retour à domicile sans routine « toilettes » claire. Dans ces moments, surveiller la fréquence et la consistance des selles devient vraiment utile.
Un outil simple consiste à noter trois éléments pendant quelques jours : la date des dernières selles, la présence de douleurs abdominales et la sensation d’évacuation incomplète. En consultation, ces informations font gagner un temps précieux.
| Facteur | Exemple concret | Effet principal | Niveau de risque si isolé | Risque si cumulé |
|---|---|---|---|---|
| Hydratation faible | 3–4 verres/jour | Selles sèches | Modéré | Élevé |
| Peu de fibres alimentaires | Peu de fruits et légumes | Volume des selles réduit | Modéré | Élevé |
| Sédentarité / alitement | Post-opératoire | Transit ralenti | Élevé | Très élevé |
| Médicaments constipants | Opioïdes | Motricité diminuée | Élevé | Très élevé |
| Retenue volontaire | Voyage / travail | Blocage réflexe | Modéré | Élevé |
Signes à reconnaître et critères de gravité : quand agir vite
Les symptômes évoluent souvent progressivement. Savoir lire cette progression aide à agir avant la sub-occlusion ou l’occlusion intestinale complète. Et, dans le doute, mieux vaut demander un avis plutôt que de laisser la situation s’installer.
Les signaux trompeurs qui retardent le bon geste
La stase stercorale commence souvent par une constipation prolongée, puis une sensation de blocage rectal ou un besoin non satisfait après être allé aux toilettes. Les douleurs abdominales arrivent ensuite : crampes diffuses, pesanteur, ou gêne basse dans le ventre.
Le piège classique reste la diarrhée paradoxale. On pense « ça repart », alors qu’il s’agit parfois d’un liquide irritant qui contourne l’impaction fécale. Cela peut s’accompagner d’odeurs plus fortes qu’à l’habitude et de salissures imprévues sur les sous-vêtements (incontinence fécale).
Autre signal trompeur : réussir à évacuer « un petit peu » et croire que tout est réglé, alors que le gros du bouchon reste en place. Si ballonnements et douleur persistent malgré ce passage minimal, on garde l’hypothèse sur la table.
Et oui, c’est un sujet gênant. Beaucoup attendent trop longtemps avant d’en parler, alors que quelques questions bien posées suffisent souvent à orienter la prise en charge.
Urgence ou pas : notre check-list simple
Une sub-occlusion se manifeste souvent par des douleurs abdominales avec alternance possible entre périodes calmes et crises douloureuses. Une occlusion intestinale s’accompagne davantage d’un arrêt net des matières et des gaz, avec vomissements possibles et ventre très distendu.
Il faut aussi être attentif aux signes généraux : fièvre, frissons, fatigue inhabituelle, confusion chez une personne âgée, déshydratation visible (bouche sèche). Ces éléments peuvent orienter vers une complication comme une colite stercorale, voire une perforation colique dans des cas extrêmes.
La présence de sang rouge dans les selles n’indique pas forcément quelque chose de grave (les hémorroïdes sont fréquentes), mais associée à une douleur intense ou à de la fièvre, elle doit pousser à consulter rapidement. Même logique si les vomissements se répètent : on n’est plus dans une constipation « banale ».
Notre boussole reste simple : douleur forte, ventre tendu, arrêt des gaz… avis urgent, sans attendre le lendemain.
- Douleur abdominale intense ou continue
- Vomissements répétés
- Fièvre ou frissons
- Sang dans les selles associé à douleur importante
- Ventre très distendu et dur
- Altération nette de l’état général (faiblesse majeure)
- Confusion chez une personne âgée
Il est crucial de savoir reconnaître les signes d’alerte de la stase stercorale. Pour approfondir ce sujet, consultez notre article sur les symptômes, causes et solutions de la stase stercorale.
Diagnostic : les examens vraiment utiles et ce qu’ils recherchent
Le diagnostic vise surtout à confirmer l’impaction fécale et à vérifier qu’on n’a pas basculé vers une complication de type occlusion intestinale ou colite stercorale. L’objectif est d’aller à l’essentiel, sans examens inutiles, mais sans passer à côté d’un scénario à risque.
Le toucher rectal : un examen clé, et pourquoi
Le parcours commence généralement par un interrogatoire précis : durée depuis les dernières selles, habitudes alimentaires, hydratation, niveau d’activité physique, prise récente de médicaments constipants (opioïdes en tête). On évalue aussi nausées, vomissements et diminution éventuelle des gaz pour repérer une occlusion ou une sub-occlusion.
L’examen clinique recherche ensuite un abdomen distendu et douloureux à la palpation, et vérifie les signes vitaux (pouls, tension, température). On observe aussi l’état d’hydratation, car la déshydratation favorise mécaniquement la dureté des selles et complique l’évacuation.
Le toucher rectal est souvent déterminant, car il permet parfois de sentir directement un fécalome bas, au niveau du rectum. Ce geste oriente alors vers des prises en charge adaptées, comme un traitement local ou une désimpaction encadrée selon le contexte.
C’est intime, oui, mais rapide et utile. Et surtout, cela évite parfois des errances diagnostiques et des examens plus lourds.
Imagerie : radiographie abdominale ou scanner, dans quels cas
En cas de suspicion d’une accumulation importante, certains médecins demandent une radiographie abdominale (ASP). Elle peut montrer une surcharge stercorale et, parfois, des signes indirects en faveur d’un tableau occlusif. Elle reste toutefois limitée si l’on craint une complication.
Le scanner abdomino-pelvien est demandé quand les symptômes sont sévères, atypiques, ou quand le risque de complication est plus élevé : suspicion d’occlusion intestinale complète, colite stercorale, perforation colique. Il permet d’évaluer la distension, l’état de la paroi, les signes inflammatoires, et d’écarter d’autres causes de douleur abdominale aiguë.
Le but n’est pas de multiplier les examens. Il s’agit de choisir le chemin le plus sûr : mesures à domicile, extraction médicale, ou prise en charge hospitalière avec surveillance. Si une imagerie est proposée, c’est généralement pour éliminer rapidement un scénario dangereux, pas parce que tout est perdu.
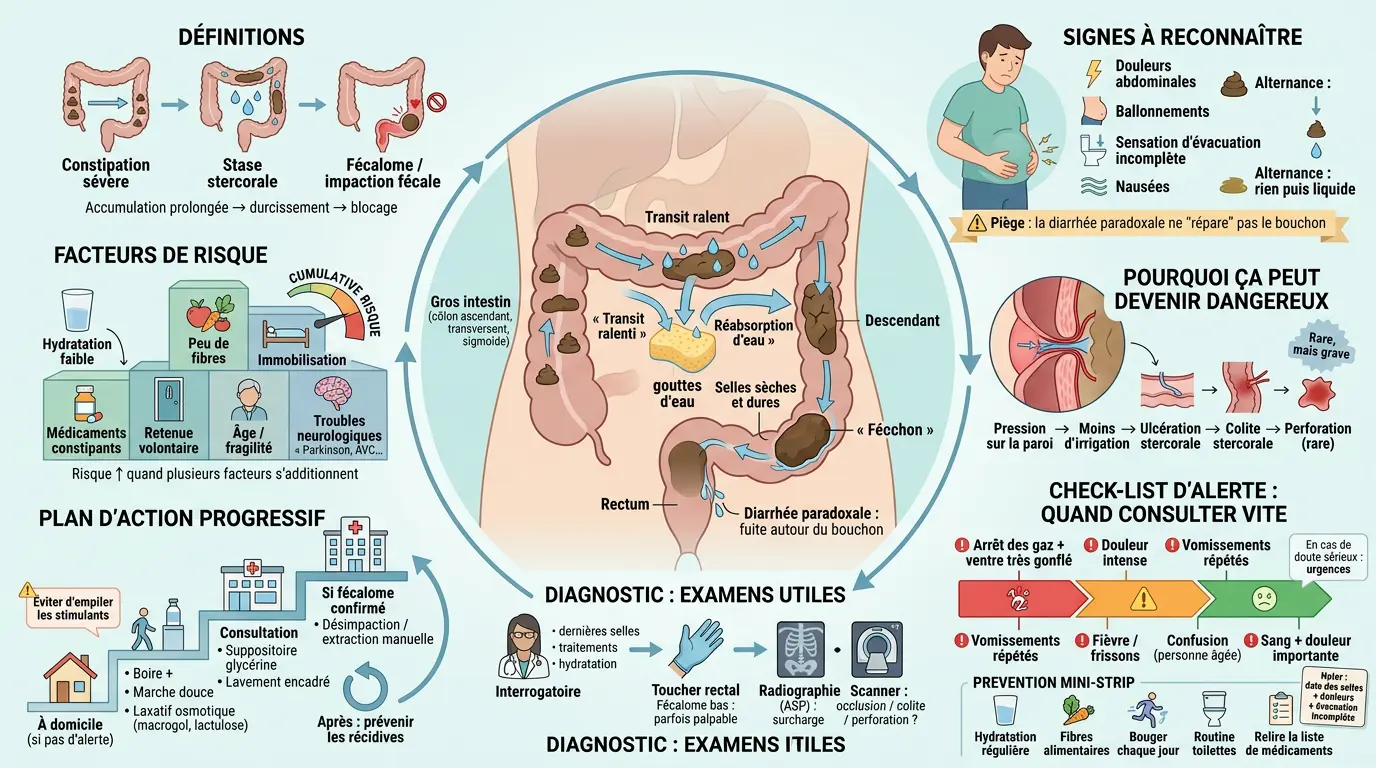
Traitements : un plan d’action progressif
de la maison à l’hôpital Chaque situation demande son rythme. On peut néanmoins retenir quelques étapes simples pour agir efficacement, tout en restant prudent face aux signes d’alerte. Le bon traitement dépend surtout d’un point : constipation « simple » ou impaction déjà installée.
À domicile : les premières mesures qui aident vraiment
Si aucun signe inquiétant n’est présent (pas de vomissements répétés, pas d’arrêt complet des gaz avec ventre très tendu), on peut commencer par renforcer l’hydratation, doucement mais régulièrement. Boire davantage aide surtout lorsque le problème vient du dessèchement progressif des selles, plutôt que d’un blocage déjà constitué.
Bouger compte aussi beaucoup. Une marche tranquille, notamment après les repas, stimule chez certaines personnes le réflexe gastro-colique et peut relancer le transit. Ce n’est pas magique, mais c’est souvent un vrai coup de pouce.
Côté aides médicamenteuses, on utilise fréquemment des laxatifs osmotiques (comme le macrogol ou le lactulose), avec l’avis d’un professionnel de santé ou d’un pharmacien selon le profil et les contre-indications. Ces produits attirent l’eau dans l’intestin et ramollissent les selles sans provoquer de contractions trop brutales.
À éviter : empiler rapidement plusieurs laxatifs stimulants « pour être sûr ». Cela peut déclencher crampes et diarrhée sans résoudre une impaction fécale si elle est déjà présente. En cas d’hésitation, demander conseil avant d’augmenter les doses est souvent la décision la plus sûre.
En consultation : suppositoires, lavements et désimpaction
Quand une impaction est suspectée bas dans le rectum, le médecin peut proposer un suppositoire à la glycérine pour stimuler l’évacuation. Cela peut suffire si le bouchon est partiel ou encore modérément dur. En revanche, si la masse est très compacte, l’effet peut être limité.
Un lavement peut être utilisé sous encadrement médical. L’objectif est de réhydrater les selles distales et d’aider à les mobiliser, avec une solution adaptée à l’âge, aux comorbidités et à l’état d’hydratation. Ce geste n’est pas anodin, d’où l’intérêt d’un avis professionnel.
Si un fécalome est confirmé et accessible, une désimpaction avec extraction manuelle peut être proposée par un professionnel formé. C’est impressionnant sur le papier, mais parfois c’est la manière la plus rapide de soulager, de réduire la douleur, et d’éviter des complications comme la colite stercorale.
Après l’évacuation, on ne s’arrête pas à « c’est réglé ». On recherche la cause (médicaments, hydratation, fibres alimentaires, sédentarité, routine toilettes), car les récidives sont fréquentes si le terrain n’est pas corrigé.
Un repère utile pour comprendre les options :
| Mesure | Quand c’est envisagé | Objectif principal | Limites / précautions |
|---|---|---|---|
| Macrogol / lactulose (laxatif osmotique) | Constipation sans signe grave | Ramollir progressivement | Hydratation nécessaire ; avis professionnel si terrain fragile |
| Suppositoire à la glycérine | Bouchon bas suspecté léger à modéré | Déclencher un réflexe rectal local | Souvent insuffisant si vrai fécalome |
| Lavement encadré | Impaction distale probable | Réhydrater et désencombrer localement | Prudence si douleur intense, fièvre, suspicion d’occlusion |
L’hydratation joue un rôle fondamental dans la santé intestinale. Découvrez pourquoi l’eau est essentielle pour le corps dans notre article sur l’hydratation et la santé des reins.
Foire aux questions
Qu’est-ce que la stase stercorale ?
La stase stercorale est un ralentissement du transit intestinal qui entraîne une accumulation de selles dans le côlon. Cela peut provoquer des complications comme un fécalome, où les selles deviennent très dures et bloquent l’évacuation normale.
Quels sont les signes d’une stase stercorale ?
Les symptômes incluent des douleurs abdominales, des ballonnements, une sensation d’évacuation incomplète et parfois une diarrhée paradoxale. Si vous remarquez une alternance entre constipation et selles liquides, cela peut indiquer une stase stercorale.
Quels facteurs augmentent le risque de stase stercorale ?
Plusieurs facteurs peuvent contribuer, notamment l’âge, l’immobilisation, certains médicaments constipants comme les opioïdes, et une hydratation insuffisante. Une combinaison de ces éléments peut accroître le risque de développer une stase stercorale.
Quand faut-il consulter un médecin pour une stase stercorale ?
Il est conseillé de consulter si vous ressentez une douleur abdominale intense, un arrêt des gaz, des vomissements répétés, ou si vous observez du sang dans les selles. Ces symptômes peuvent indiquer une complication nécessitant une prise en charge médicale rapide.
Quels traitements sont disponibles pour la stase stercorale ?
Les traitements peuvent inclure l’hydratation, l’utilisation de laxatifs osmotiques, et dans certains cas, des interventions médicales comme des lavements ou une désimpaction manuelle. Le choix du traitement dépend de la gravité et de la localisation de l’impaction fécale.

