- Appliquez de la chaleur modérée sur le bas-ventre pour soulager rapidement les règles très douloureuses.
- Combinez chaleur, respiration lente et hydratation tiède pour diminuer la tension et les crampes.
- Utilisez l’automassage et l’acupression douce pour réduire la douleur sans risque.
- Choisissez des tisanes adaptées comme la camomille ou la mélisse selon vos symptômes dominants.
- Adoptez une alimentation anti-inflammatoire riche en oméga-3 et évitez les excès de sucre pendant les règles.
- Le remède de grand-mère pour règle très douloureuse remède de grand-mère est un outil de gestion symptomatique, pas une solution miracle.
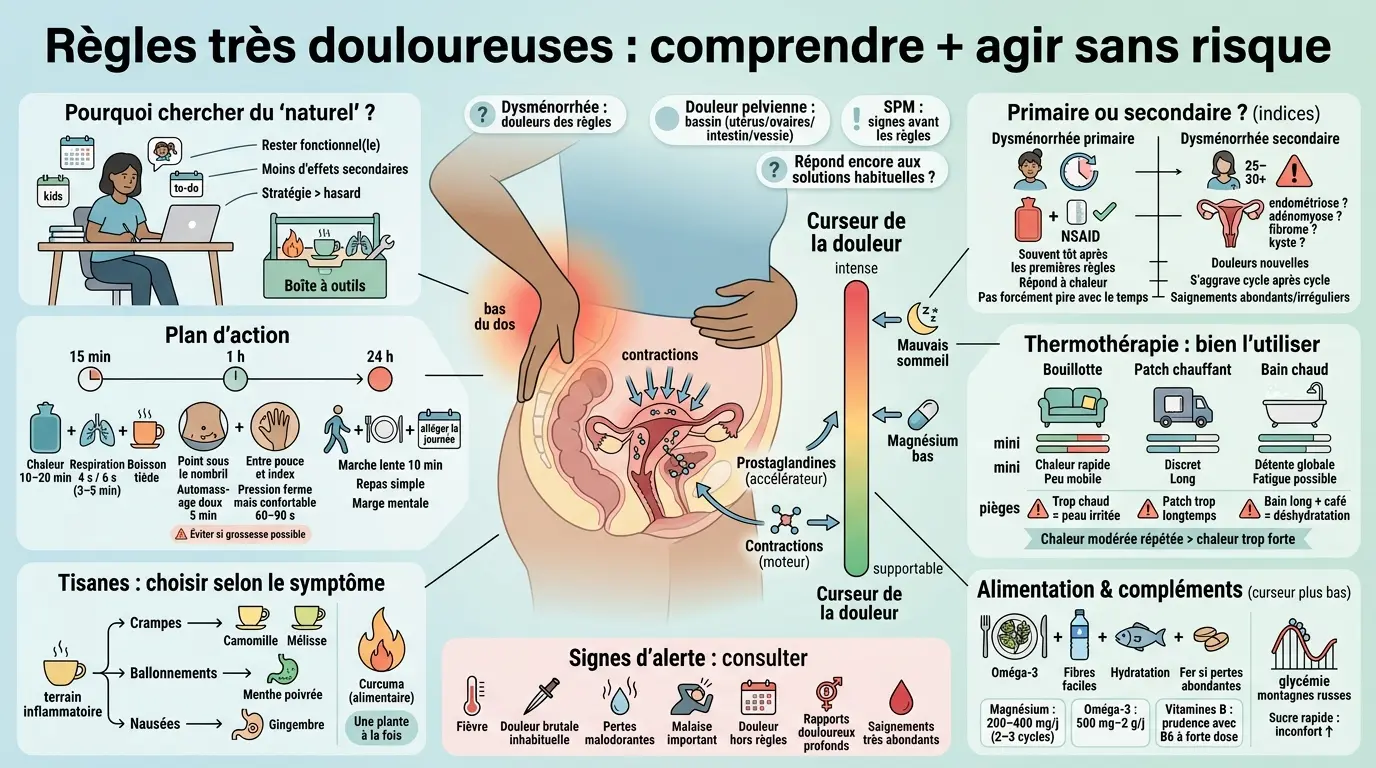
Vous avez mal au bas-ventre, ça serre, ça irradie dans le dos, et la journée continue quand même. Courses, réunions, enfants à gérer… on n’a pas toujours la possibilité de se mettre en boule avec une bouillotte. Alors on cherche un remède “de grand-mère” crédible pour des règles très douloureuses, sans se raconter d’histoires et sans prendre de risques inutiles. Ici, je vous propose une lecture simple du mécanisme (le fameux curseur de la douleur), puis un plan d’action concret sur 15 minutes, 1 heure et 24 heures.
Règles très douloureuses : comprendre ce qui se passe (dysménorrhée, prostaglandines, inflammation)
Un bon “remède” commence souvent par une bonne compréhension. Selon le type de douleurs menstruelles, on n’appuie pas sur les mêmes leviers, et c’est souvent là que tout se joue.
Pourquoi on cherche un soulagement “naturel” (et ce qu’on peut en attendre)
Quand les crampes menstruelles vous clouent sur place, l’idée n’est pas de “faire comme si”. On veut baisser l’intensité, rester fonctionnel(le), et limiter les effets secondaires des solutions qu’on empile parfois au fil des cycles.
En consultation, je vois souvent des personnes qui alternent entre chaleur, tisanes et antalgiques “au feeling”. Ça peut aider… jusqu’au mois où ça déborde. Le problème n’est pas votre motivation : c’est l’absence de stratégie claire, surtout quand la douleur varie d’un cycle à l’autre.
Un remède dit “de grand-mère” peut être utile si on le voit comme un outil de gestion des symptômes, pas comme une promesse. La douleur a plusieurs interrupteurs, et certains sont plus accessibles que d’autres selon votre contexte (stress, sommeil, digestion, contraception, pathologies). L’objectif, c’est de trouver votre combinaison réaliste.
Le mécanisme en simple : contractions utérines + prostaglandines + inflammation
Pendant les règles douloureuses (dysménorrhée), l’utérus se contracte pour évacuer l’endomètre. Ces contractions utérines sont en partie pilotées par des molécules appelées prostaglandines, produites localement.
Plus il y a de prostaglandines (ou plus vous y êtes sensible), plus le muscle lisse se contracte fort. Résultat classique : douleur pelvienne, crampes dans le bas-ventre, parfois nausées ou diarrhée, parce que les prostaglandines agissent aussi sur l’intestin.
Imaginez un curseur. La contraction est le moteur, les prostaglandines appuient sur l’accélérateur, et l’inflammation sert de “bruit de fond” qui amplifie la perception douloureuse. Quand on dort mal ou qu’on est à sec en magnésium, le curseur monte plus vite.
Dysménorrhée primaire vs secondaire : indices concrets pour s’orienter
La dysménorrhée primaire apparaît souvent dans les années qui suivent les premières règles. Elle peut être intense, mais elle reste typiquement liée aux cycles ovulatoires et répond assez bien aux anti-inflammatoires et à la chaleur. Elle n’empire pas forcément avec le temps, même si certains cycles sont plus durs.
La dysménorrhée secondaire arrive plus tard ou change de visage. Douleurs nouvelles après 25–30 ans, douleurs qui s’aggravent cycle après cycle, saignements plus abondants ou irréguliers… là, on pense davantage à une cause comme l’endométriose, l’adénomyose, un fibrome utérin ou un kyste ovarien.
Posez-vous deux questions courtes : “Est-ce que c’était déjà comme ça à 16 ans ?” et “Est-ce que ça répond encore aux solutions habituelles ?”. Si la réponse est non, on sort du schéma classique, et ça vaut le coup de se faire accompagner.
Règle très douloureuse remède de grand-mère : le plan d’action en 15 minutes, 1 heure, 24 heures
L’idée est simple : agir vite sur ce qui détend et apaise, puis ajouter des outils qui stabilisent sur la durée. On vise du concret, pas une routine impossible à tenir.
En 15 minutes : calmer le pic sans tout compliquer
Si la douleur monte fort, commencez par la chaleur tout de suite. Bouillotte sur le bas-ventre ou le bas du dos pendant 10 à 20 minutes, intensité modérée. Trop chaud ne soulage pas mieux, et ça finit surtout par irriter la peau.
Ajoutez une respiration lente pour faire redescendre la tension globale. Essayez 4 secondes d’inspiration par le nez, puis 6 secondes d’expiration, pendant 3 à 5 minutes. Ça paraît basique, mais quand on panique face à la douleur, le corps se contracte encore plus.
Hydratez-vous avec quelque chose de tiède si possible. Un grand verre d’eau chaude ou une tisane légère aide souvent quand il y a nausées ou spasmes digestifs associés. Évitez simplement d’enchaîner les boissons sucrées : une glycémie en montagnes russes peut majorer l’inconfort chez certaines personnes.
En 1 heure : ajouter automassage et acupression (sans se faire mal)
L’automassage du bas-ventre peut aider à relâcher la zone et à détourner une partie du signal douloureux. Utilisez vos mains bien chaudes, avec un peu d’huile neutre si vous aimez. Faites des cercles doux autour du nombril vers le bas pendant 5 minutes, sans chercher à “forcer” la détente.
Pour l’acupression simple (sans matériel), beaucoup apprécient le point situé environ quatre largeurs de doigts sous le nombril, au centre du ventre (zone dite “mer d’énergie” en tradition). Appliquez une pression ferme mais confortable pendant 60 à 90 secondes, relâchez, puis recommencez deux fois. Vous devez sentir une sensation nette, pas vive : si ça pique ou si vous vous crispez, vous appuyez trop fort.
Une autre option facile est la pression entre le pouce et l’index, zone souvent utilisée contre la douleur. C’est pratique au bureau, et ça ne demande rien d’autre que vos mains. Ce n’est pas magique chez tout le monde, mais c’est peu risqué si vous restez dans le confort et que vous évitez en cas de grossesse possible ou suspectée.
En 24 heures : organiser votre journée pour éviter l’effet “rebond”
Dans les premières 24 heures des règles douloureuses, alternez chaleur courte et pauses actives plutôt que de rester figé(e) toute la journée, si c’est possible pour vous. Une marche lente de 10 minutes peut réduire la raideur lombaire et améliorer l’humeur via les endorphines. Parfois, ce n’est pas la marche qui “enlève” la douleur, c’est ce qu’elle évite : la crispation en continu.
Côté repas, privilégiez quelque chose de simple à digérer. Par exemple : riz ou pommes de terre + œufs ou poisson + légumes cuits + une huile riche en oméga-3 si vous en avez (colza, noix). Trop gras ou trop épicé peut aggraver nausées et reflux chez certaines personnes pendant J1-J2.
Gardez aussi une marge mentale. Annulez ce qui peut l’être, sans culpabiliser quand c’est nécessaire. La contrainte sociale augmente parfois le stress perçu, et le curseur douloureux remonte malgré toutes les plantes du monde.
Chaleur, bain, patch chauffant : bien utiliser la thermothérapie (et éviter les pièges)
La chaleur est souvent l’outil numéro un, parce qu’elle agit vite sur les muscles et sur le ressenti global. Encore faut-il l’utiliser de façon intelligente, sans se brûler ni s’épuiser.
Pourquoi ça marche : muscles lisses et perception de la douleur
La chaleur favorise la détente musculaire locale et améliore légèrement le flux sanguin tissulaire. Chez certaines personnes, cela atténue les spasmes liés aux contractions utérines. Elle agit aussi comme un “bruit blanc sensoriel” : le système nerveux reçoit un signal thermique constant qui concurrence partiellement le signal douleur.
On obtient souvent un effet intéressant quand on combine chaleur et respiration lente. Moins d’hypervigilance corporelle, c’est souvent une meilleure tolérance des crampes menstruelles. Vous vous demandez peut-être si c’est “dans votre tête” : non, c’est surtout dans vos nerfs périphériques, puis dans votre cerveau qui interprète ces signaux. Les deux comptent.
Attention toutefois : si vos douleurs sont secondaires à une pathologie (endométriose sévère, adénomyose marquée), la chaleur peut soulager mais rarement suffire seule lors des crises fortes. Elle reste utile comme base, parce qu’elle est simple et peu coûteuse ; simplement, ne lui demandez pas tout.
Bouillotte vs patch chauffant vs bain chaud : lequel choisir ?
Choisissez selon votre contrainte logistique : maison ou extérieur. La bouillotte chauffe fort au début puis baisse ; elle convient bien au canapé ou au lit, avec une protection textile épaisse. Le patch chauffant diffuse moins fort mais plus longtemps : pratique au travail ou dans les transports.
Le bain chaud relaxe globalement, mais il fatigue parfois. Certaines personnes ressortent vidées, avec une légère hypotension. Si vous êtes sujet(te) aux malaises pendant des règles abondantes, surveillez ce point ; dans ce cas, une douche chaude ciblée ou une bouillotte est souvent plus confortable qu’un bain long.
| Option | Durée typique | Avantages | Limites | Situations pratiques |
|---|---|---|---|---|
| Bouillotte | 20 à 40 min | Chaleur rapide | Peu mobile | Maison |
| Patch chauffant | 6 à 10 h selon modèle | Discret | Chaleur modérée | Travail, transport |
| Bain chaud | 10 à 20 min | Détente générale | Déshydratation ou malaise possible | Soir, J1 |
Après ce tableau, retenez surtout ceci : mieux vaut une chaleur modérée répétée qu’une chaleur trop forte trop longtemps. Votre peau n’a rien demandé.
Erreurs fréquentes vues en consultation
Première erreur : chauffer trop fort “pour que ça marche”. Une peau rouge persistante après usage répété n’est pas normale ; utilisez toujours un tissu barrière avec une bouillotte. Deuxième erreur : rester collé(e) au patch chauffant plusieurs heures sur une peau fragile, surtout si vous transpirez sous des vêtements serrés.
Troisième erreur : bain chaud long, puis café serré pour repartir travailler. C’est un classique, et c’est aussi un bon moyen de finir déshydraté(e), avec palpitations chez certain(e)s. Pensez plutôt à boire de l’eau tiède ensuite, et à prendre une petite collation salée si les pertes sont importantes : ça stabilise mieux.
Dernière erreur : oublier que chaleur = vasodilatation, donc sensation de faiblesse possible. Si vos règles sont très abondantes avec étourdissements, soyez prudent(e). La priorité devient alors aussi la gestion du volume sanguin perdu, et parfois un bilan.
Quand la chaleur ne suffit pas ou ne convient pas
Si vous avez une douleur aiguë inhabituelle et brutale (“coup de poignard”), de la fièvre, des pertes malodorantes, ou un malaise important, stop : l’auto-traitement thermique ne doit pas être votre seule réponse. On cherche autre chose derrière, et la thermothérapie ne doit pas retarder une prise en charge en cas de suspicion d’infection ou de complication gynécologique.
Autre cas : ventre très gonflé avec constipation importante. Parfois, chauffer augmente juste l’inconfort digestif. Dans ces situations, testez plutôt marche douce, hydratation tiède et tisane adaptée avant d’insister sur une chaleur continue.
Et si vous portez déjà un dispositif intra-utérin ? La chaleur externe reste généralement compatible, mais toute modification récente des douleurs mérite d’en parler. Beaucoup mettent tout sur le compte du stérilet, alors qu’il y a parfois une coexistence : SPM marqué, carence martiale légère, fatigue… et une sensibilité douloureuse qui grimpe.
Pour compléter votre approche de la thermothérapie, il peut être utile de se pencher sur les bienfaits du sève de bouleau, qui aide à réduire l’inflammation.
Tisanes et plantes : lesquelles choisir selon vos symptômes (crampes, ballonnements, nausées)
Les plantes peuvent soutenir certains mécanismes (spasmes digestifs, inflammation légère, nervosité), à condition d’être choisies selon votre symptôme dominant et votre terrain médical. Elles ne remplacent pas une évaluation quand la douleur sort du cadre habituel.
Grille simple : antispasmodique, digestif, apaisant
Si votre symptôme principal est une crampe “en étau” dans le bas-ventre, visez plutôt un antispasmodique doux et une relaxation globale via respiration et chaleur. Si ce sont les ballonnements, les gaz, un ventre dur, choisissez une plante digestive : intestin irrité = perception pelvienne amplifiée, et on le sous-estime souvent.
Si les nausées dominent, le gingembre est souvent cité, car il agit sur la motilité gastrique et les centres de la nausée chez certain(e)s. Et si l’irritabilité ou l’agitation prémenstruelle prépare un mauvais J1, mélisse ou camomille peuvent aider : elles soutiennent la détente sans assommer, chez beaucoup de personnes.
Gardez un principe simple : commencez par une seule plante ciblée avant d’empiler des mélanges. Sinon, impossible de savoir ce qui aide vraiment. Et oui, il arrive qu’une tisane parfaite sur le papier soit inutile chez vous : la réponse individuelle varie.
Camomille, mélisse, menthe poivrée : usages réalistes
La camomille matricaire se prend souvent en infusion, surtout si des crampes digestives accompagnent les règles douloureuses. Repère simple : 1 cuillère à soupe rase par tasse, infusion 7 à 10 minutes, jusqu’à 2 à 3 tasses par jour dès J-1 puis J1-J2 selon le besoin.
La mélisse convient bien quand douleurs et nervosité font duo. Même logique : une infusion régulière dans la journée est souvent plus utile qu’une seule tasse au moment où ça explose. Beaucoup oublient ce point, alors que l’effet apaisant léger se construit parfois par répétition.
La menthe poivrée aide surtout quand ballonnements et spasmes intestinaux dominent. Infusion après repas, ou gélules gastro-résistantes dans certains cas sensibles. Attention toutefois au reflux : la menthe peut relâcher le sphincter inférieur de l’œsophage ; si vous avez déjà des brûlures, testez prudemment.
Gingembre, curcuma, framboisier : où ils ont leur place
Le gingembre s’utilise frais râpé en infusion, ou en poudre. Repère pratique : 1 à 2 g par jour en plusieurs prises pendant J1-J2 pour nausées ou contractures légères ; certaines études suggèrent aussi un intérêt contre la dysménorrhée, mais la réponse reste variable. Évitez les doses élevées si vous prenez des anticoagulants, sans avis médical.
Le curcuma vise davantage un terrain inflammatoire léger. En tisane seule, il est peu biodisponible ; sous forme standardisée, on change de catégorie, donc les précautions augmentent. En cuisine, pensez “petit rituel” : curcuma + poivre noir + matière grasse (huile) dans une soupe ou des légumes ; l’effet est discret, mais cohérent dans une stratégie globale.
Le framboisier est traditionnellement utilisé pour le confort menstruel via une action tonique utérine supposée. Les preuves modernes sont limitées et les effets hétérogènes : certaines femmes adorent, d’autres ne sentent rien. Un essai raisonnable peut se faire : infusion quotidienne de J-7 à J2 pendant deux cycles, puis évaluation honnête.
| Plante | Symptôme ciblé | Forme pratique | Timing typique | Prudences principales |
|---|---|---|---|---|
| Camomille | Crampes, détente | Infusion | J-1 à J2 | Allergies aux astéracées |
| Mélisse | Nervosité, sommeil léger | Infusion, extrait doux | Plutôt le soir, J-1 à J2 | Hypothyroïdie traitée : prudence |
| Menthe poivrée | Ballonnements, spasmes intestinaux | Infusion, gélules adaptées | Après repas, J1-J2 | Reflux gastro-œsophagien |
| Gingembre | Nausées, inconfort général | Infusion, poudre alimentaire | J0 à J2, fractionné | Anticoagulants, doses élevées |
| Curcuma (alimentaire) | Terrain inflammatoire léger | Cuisine, boisson tiède à faible dose | Sur plusieurs semaines et cycles | Calculs biliaires, extraits concentrés |
Après ce tableau, gardez cette règle simple : plus c’est concentré (extrait), plus il faut réfléchir aux interactions et aux contre-indications. Les infusions restent généralement plus douces.
Précautions concrètes : traitements, grossesse/allaitement, terrains sensibles
Vous pourriez être enceinte, même en cas de doute ? Alors prudence maximale avec les huiles essentielles et les extraits concentrés. Pour beaucoup, camomille et mélisse restent raisonnables en infusion ponctuelle, mais chaque contexte compte, et les allergies existent.
Vous prenez déjà des anticoagulants ou des antiagrégants ? Gingembre concentré et curcuma en extrait peuvent, chez certains profils, augmenter le risque hémorragique. Ce n’est pas automatique, mais cela mérite un arbitrage individuel, surtout si vous avez déjà des saignements abondants.
Asthme ou allergies polliniques marquées ? La camomille peut déclencher une réaction croisée chez quelques personnes sensibilisées aux astéracées. Reflux connu ? La menthe poivrée peut empirer les brûlures. Et si vous prenez déjà un inhibiteur de la pompe à protons, l’absorption du magnésium et de la vitamine B12 peut parfois être modifiée : toute stratégie de compléments mérite alors d’être adaptée.
Alimentation et compléments : réduire le terrain inflammatoire et les carences qui amplifient la douleur
On ne contrôle pas tout avec son assiette, mais certains réglages diminuent clairement les facteurs qui font grimper ce fameux curseur douloureux. L’idée n’est pas d’être parfait(e), juste d’être un peu plus stratégique.
Habitudes → mécanismes : glycémie, transit, rétention, fatigue
Quand on saute des repas puis qu’on compense par du sucre rapide, on crée des variations glycémiques. Chez certain(e)s, cela amplifie irritabilité prémenstruelle, fringales et fatigue, donc une tolérance moindre face aux crampes menstruelles. Rien d’ésotérique : juste de la physiologie.
Le transit compte aussi. Constipation = pression abdominale augmentée, sensation pelvienne lourde, douleurs majorées. À l’inverse, les diarrhées induites par les prostaglandines épuisent vite l’eau et les sels minéraux : faiblesse, maux de tête, parfois palpitations légères.
Enfin, des pertes abondantes répétées peuvent faire baisser progressivement la ferritine (stock de fer). On tient debout… jusqu’au mois où tout devient trop dur. La fatigue chronique abaisse le seuil douloureux, et ça se mesure : une ferritine basse se documente.
Repères alimentaires simples pendant SPM/J1-J2
Pour soutenir une anti-inflammation douce, visez des sources régulières d’oméga-3 alimentaires : sardines, maquereau, hareng, truite, noix, graines de chia ou de lin moulues. Deux portions de poisson gras par semaine changent parfois plus qu’un complément pris au hasard.
Ajoutez des fibres faciles : légumes cuits, compotes, flocons d’avoine, légumineuses si elles sont bien tolérées. Le but n’est pas la performance nutritionnelle, mais d’éviter la constipation. Buvez régulièrement ; une urine jaune pâle reste un repère pratique.
Si les pertes sont abondantes, pensez au fer alimentaire bien absorbé : viande rouge occasionnelle, boudin noir si apprécié, abats ponctuels. Sinon, associez un végétal riche en fer (lentilles) avec de la vitamine C (kiwi, citron) pour améliorer l’absorption. Et limitez l’alcool autour des règles : il augmente la vasodilatation et perturbe le sommeil, double peine quand on a mal.
Compléments utiles possibles : magnésium, oméga-3, vitamines B
Le magnésium revient souvent parce qu’il intervient dans l’excitabilité neuromusculaire. Chez certaines femmes, une supplémentation réduit spasmes, irritabilité et améliore le sommeil ; l’effet s’évalue plutôt sur 2 à 3 cycles. La forme compte : le bisglycinate est souvent mieux toléré que l’oxyde, et le citrate peut être plus laxatif, ce qui peut aider si la constipation domine.
Repères usuels chez l’adulte : environ 200 à 400 mg par jour de magnésium élémentaire, plutôt le soir ou réparti. Si une diarrhée apparaît, baissez la dose ou changez de forme. En cas d’insuffisance rénale connue, la supplémentation sans suivi médical n’est pas anodine.
Les oméga-3 (EPA et DHA) visent une modulation de l’inflammation, donc indirectement des prostaglandines, chez certain(e)s. Les repères courants varient selon les produits, souvent autour de 500 mg à 2 g par jour d’EPA+DHA, pris au repas. Certaines vitamines B, notamment B1 et B6, sont étudiées dans la dysménorrhée et le SPM ; prudence avec la B6 à fortes doses sur le long terme, car un excès peut entraîner des troubles neurologiques.
| Complément | Objectif plausible associé aux règles douloureuses | Repère fréquent chez l’adulte (à adapter) | Durée d’essai avant jugement | Points de vigilance |
|---|---|---|---|---|
| Magnésium (bisglycinate ou citrate) | Spasmes, sommeil, tension nerveuse | 200 à 400 mg/j de magnésium élémentaire | 2 à 3 cycles | Diarrhée, insuffisance rénale |
| Oméga-3 (EPA+DHA) | Modulation de l’inflammation, inconfort cyclique | Environ 500 mg à 2 g/j d’EPA+DHA | 2 cycles | Ecchymoses faciles, anticoagulants |
| Vitamines B (B1, B6) | SPM, fatigue, sensibilité à la douleur | Selon produit et avis professionnel | 2 à 3 cycles | B6 à dose élevée sur la durée |
Gardez une règle simple : un complément se teste, se dose, puis se réévalue. Si vous ne voyez aucun bénéfice après la durée d’essai prévue, inutile d’insister “par principe”.
L’alimentation joue un rôle crucial dans la gestion de la douleur, et des aliments riches en potassium, comme ceux mentionnés dans notre article sur les aliments riches en potassium, peuvent être bénéfiques.
Foire aux questions
Quels sont les mécanismes principaux derrière une règle très douloureuse ?
La douleur vient surtout des contractions utérines provoquées par les prostaglandines, des molécules qui augmentent l’inflammation locale. Plus leur production est élevée ou la sensibilité importante, plus les crampes sont intenses. Ce processus peut aussi entraîner des symptômes digestifs comme nausées ou diarrhée.
Comment un remède de grand-mère peut-il soulager une règle très douloureuse ?
Un remède de grand-mère agit souvent en combinant chaleur modérée, détente musculaire et apaisement nerveux, ce qui aide à réduire la perception de la douleur. Par exemple, appliquer une bouillotte et pratiquer une respiration lente diminue les spasmes et le stress associés aux crampes. Ces méthodes ne remplacent pas un traitement médical, mais offrent un soulagement accessible et sans risque.
Quand faut-il consulter un professionnel pour des règles très douloureuses ?
Si les douleurs changent de nature, s’aggravent avec le temps, ou s’accompagnent de symptômes inhabituels comme des saignements abondants, des douleurs en dehors des règles ou des malaises, un avis médical devient nécessaire. Ces signes peuvent indiquer une dysménorrhée secondaire liée à une pathologie sous-jacente.
Quelles plantes sont recommandées pour accompagner le soulagement des règles douloureuses ?
La camomille et la mélisse sont souvent utilisées pour leurs propriétés relaxantes et antispasmodiques, tandis que la menthe poivrée aide contre les ballonnements. Le gingembre peut réduire les nausées. Il est conseillé de privilégier une plante à la fois pour mieux évaluer son effet, en évitant les mélanges trop complexes.
Comment adapter son alimentation pour limiter l’intensité des douleurs menstruelles ?
Favoriser des repas simples, riches en oméga-3 et en fibres facilite la digestion et réduit l’inflammation. Éviter les excès de sucre et les aliments trop gras ou épicés aide à stabiliser le transit et la glycémie, ce qui peut diminuer la sensibilité à la douleur. Une bonne hydratation complète cette approche.

