- La présence de sang dans les urines peut indiquer une infection urinaire ou d’autres causes comme calculs ou tumeurs.
- Une infection urinaire avec sang se manifeste souvent par brûlures, pollakiurie et douleur sus-pubienne.
- Un prélèvement urinaire bien réalisé est crucial pour éviter les faux positifs et guider le traitement.
- Le sang dans les urines avec fièvre, douleur lombaire ou caillots nécessite une consultation médicale urgente.
- Le traitement antibiotique doit être adapté selon l’ECBU et l’antibiogramme pour éviter les résistances.
- Chez les populations à risque, comme femmes enceintes ou immunodéprimés, la vigilance face à une infection urinaire avec sang est renforcée.
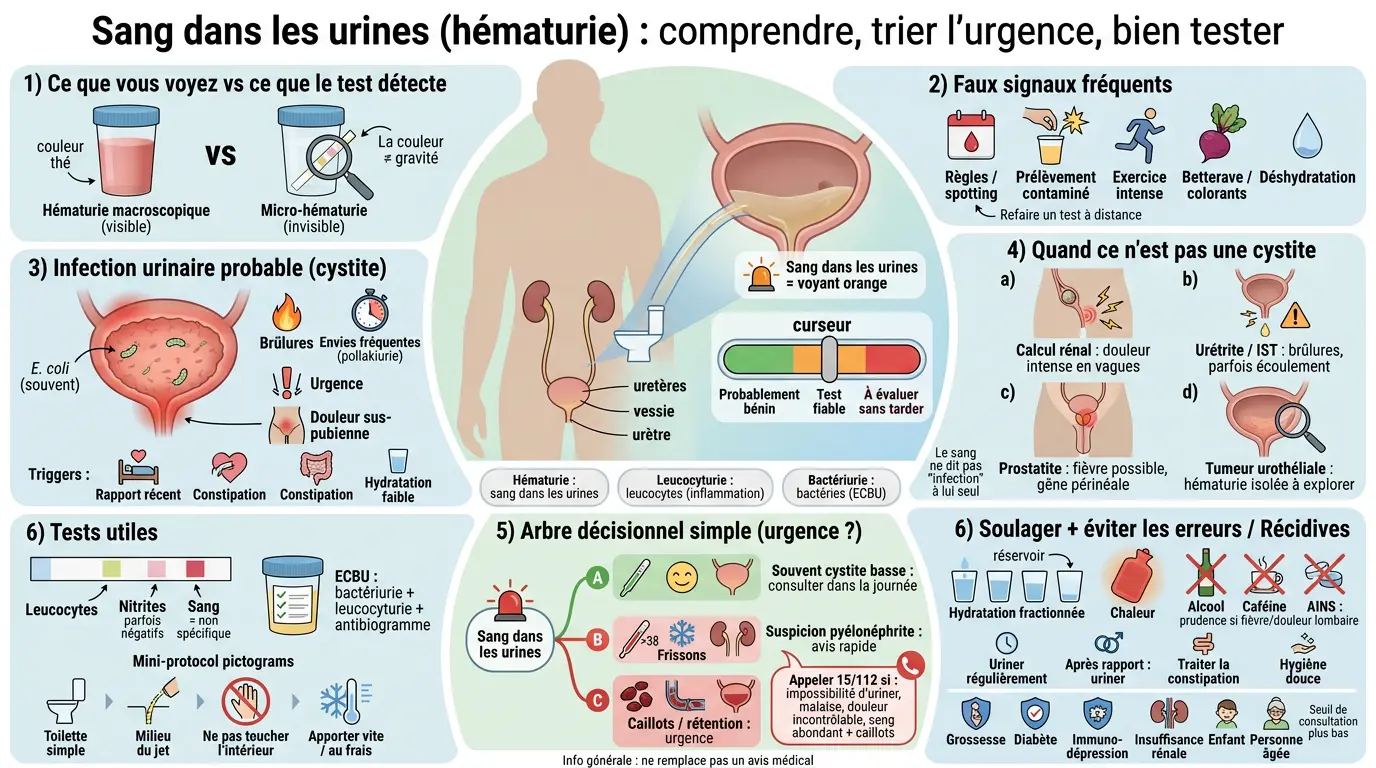
Voir ses urines rosir ou rougir, ça coupe un peu le souffle. On pense vite à une infection urinaire, parfois à pire, et on se demande s’il faut foncer aux urgences ou « attendre demain ». En consultation, je vois souvent ce moment de flottement, surtout quand les symptômes urinaires sont discrets ou quand la bandelette dit une chose et votre ressenti une autre.
On va trier tout ça simplement, comme avec un curseur : ce qui est probablement bénin, ce qui nécessite un test fiable, et ce qui doit être évalué sans tarder.
Sang dans les urines : ce que ce signe raconte (et ce qu’il ne dit pas)
Un même signe peut venir de plusieurs causes. L’objectif, ici, est d’identifier les indices qui orientent vers une infection urinaire… ou vers autre chose.
Différencier hématurie macroscopique et micro-hématurie : ce que vous voyez vs ce que la bandelette détecte
Quand l’urine est visiblement rose, rouge ou « couleur thé », on parle d’hématurie macroscopique. C’est impressionnant, mais la quantité de sang n’est pas toujours énorme : un petit saignement peut teinter beaucoup. Autrement dit, l’intensité de la couleur ne reflète pas forcément la gravité.
À l’inverse, la micro-hématurie correspond à du sang non visible à l’œil nu, détecté à la bandelette urinaire ou au microscope. Vous pouvez vous sentir « comme d’habitude » et pourtant avoir une bandelette positive. C’est fréquent lors de bilans réalisés pour une autre raison.
Dans les deux cas, le sang ne dit pas « c’est forcément une infection ». Il dit plutôt : quelque part entre rein, uretère, vessie et urètre, la muqueuse a été irritée ou un vaisseau a saigné. Ensuite, on cherche le contexte : brûlures mictionnelles, pollakiurie, douleur lombaire… ou rien du tout.
Faux signaux fréquents : règles, contamination du prélèvement, exercice intense, aliments/colorants, déshydratation
La première source de confusion est simple : les règles (ou des pertes sanguines gynécologiques) peuvent contaminer le prélèvement. Même en dehors des règles franches, un spotting suffit à colorer l’urine dans la cuvette. Si c’est possible, refaire un test à distance clarifie souvent la situation.
Deuxième piège classique : un prélèvement mal fait. Un flacon touché par la peau, un recueil au début du jet, ou sans toilette préalable peut donner une bandelette positive « par défaut ». Honnêtement, cela explique beaucoup de résultats incohérents avec les symptômes.
L’exercice intense peut aussi provoquer une micro-hématurie transitoire, surtout après une course longue. Et certains aliments ou colorants (betterave notamment) miment une urine rouge sans sang réel. Enfin, la déshydratation concentre les urines : elles paraissent plus foncées et irritent davantage la vessie.
Infection urinaire avec sang : causes fréquentes et autres diagnostics à garder en tête
Quand il y a du sang avec des symptômes urinaires typiques, l’infection est plausible. Mais garder quelques alternatives en tête évite les erreurs, surtout si le tableau est atypique ou si les tests ne « collent » pas à ce que vous ressentez.
Cystite hémorragique « classique » : inflammation de la vessie, brûlures mictionnelles, pollakiurie, douleur sus-pubienne, rôle d’Escherichia coli
La cause la plus courante est une cystite, c’est-à-dire une infection urinaire basse centrée sur la vessie. On retrouve souvent des brûlures mictionnelles (ça pique en urinant), une pollakiurie (envies très fréquentes), parfois une urgence mictionnelle (envie pressante), et une douleur sus-pubienne (bas-ventre). Le tableau est généralement gênant, mais l’état général reste plutôt conservé.
Le sang apparaît parce que la muqueuse vésicale s’enflamme et devient fragile. Certaines cystites sont dites hémorragiques quand l’hématurie est marquée. C’est impressionnant sur le papier toilette, mais le mécanisme reste souvent celui d’une inflammation locale.
Dans la majorité des cas communautaires chez la femme jeune ou d’âge moyen, le germe en cause est Escherichia coli, provenant du tube digestif. Ce détail compte, car il influence les antibiotiques possibles et les résistances locales. Et si vous vous demandez pourquoi cela revient chez certaines personnes, il existe souvent un déclencheur concret : rapport sexuel récent, constipation, hydratation faible.
Quand ce n’est pas une cystite : calcul rénal/colique néphrétique, urétrite/IST, prostatite, tumeur urothéliale
Une hématurie avec douleur intense sur le côté du dos, qui descend vers l’aine, fait penser au calcul rénal et à la colique néphrétique. La douleur est typiquement en vagues, difficile à calmer. Des envies d’uriner fréquentes peuvent coexister, mais le moteur principal est mécanique.
Autre scénario : brûlures urinaires sans bactériurie significative à l’ECBU, parfois avec écoulement génital. On pense alors à une urétrite, parfois liée à une IST selon le contexte (nouveau partenaire, rapports non protégés). Dans ce cas, le traitement n’est pas celui d’une cystite classique.
Chez l’homme, surtout après 40-50 ans (mais pas uniquement), fièvre possible, douleurs pelviennes et gêne périnéale orientent vers une prostatite. Et si le sang survient isolément, sans brûlures ni fièvre, chez un fumeur ou après 50 ans par exemple, on ne dramatise pas… mais on n’ignore pas non plus l’hypothèse de tumeur urothéliale, qui nécessite un bilan.
Cystite hémorragique non bactérienne : médicaments (ex. anticoagulants/antiagrégants selon contexte), radiothérapie, irritants — quand y penser et pourquoi l’ECBU change la suite
Toutes les cystites hémorragiques ne sont pas bactériennes. Certains traitements favorisent le saignement (anticoagulants ou antiagrégants selon indication) sans provoquer eux-mêmes l’infection ; ils rendent simplement la muqueuse plus susceptible de saigner si elle est irritée. C’est un point à signaler d’emblée lors de la consultation.
On voit aussi des cystites hémorragiques après radiothérapie pelvienne, ou avec certains médicaments spécifiques utilisés en oncologie (cas particulier). Des irritants vésicaux peuvent majorer les symptômes : alcool fort répété sur quelques jours festifs, boissons très caféinées chez certaines personnes sensibles. La vessie devient alors plus « réactive ».
Là où cela change tout, c’est l’ECBU (examen cytobactériologique des urines). S’il n’y a ni bactériurie significative ni leucocyturie compatible avec une infection bactérienne active, on évite d’empiler des antibiotiques « pour voir ». En consultation, beaucoup de « cystites » sont en réalité des prélèvements contaminés ou des douleurs urinaires sans bactériurie franche.
Signes d’alerte : l’arbre décisionnel simple pour savoir si c’est urgent
Le bon réflexe consiste à associer le sang aux autres symptômes. C’est cette combinaison qui aide à choisir entre surveillance organisée, consultation rapide, ou urgence immédiate.
Sang avec brûlures ou pollakiurie, sans fièvre, reste souvent compatible avec une cystite basse. En revanche, sang avec fièvre ou frissons fait monter d’un cran la suspicion d’infection ascendante. Sang avec douleur lombaire intense évoque un calcul rénal, parfois une pyélonéphrite.
La présence de caillots n’est pas anodine : elle augmente le risque d’obstruction. Enfin, si le terrain est fragile (grossesse, immunodépression, etc.), le seuil pour consulter rapidement doit être plus bas.
Cystite ou pyélonéphrite : tableau comparatif (fièvre, nausées, douleur lombaire, altération de l’état général)
La question clé est simple : êtes-vous sur une atteinte basse (vessie) ou haute (rein) ? Une pyélonéphrite nécessite généralement une évaluation rapide et des antibiotiques adaptés, sans trop attendre.
| Signe | Cystite (infection basse) | Pyélonéphrite (infection haute) |
|---|---|---|
| Fièvre | Rare | Fréquente (> 38 °C) |
| Frissons | Non habituel | Fréquents |
| Douleur lombaire | Absente | Souvent présente (un côté) |
| Nausées/vomissements | Plutôt non | Possible |
| État général | Conservé | Altéré (« cassé ») |
Si vous avez du sang dans les urines avec brûlures mictionnelles, mais que vous êtes globalement en forme, cela se gère souvent dans la journée via médecin ou centre de soins, selon l’accès local. Si s’ajoutent fièvre et frissons, on bascule vers quelque chose qui ressemble davantage à un problème « en amont », côté rein.
Caillots, rétention, douleur intense : pourquoi ça peut bloquer « le filtre » (obstruction) et justifie une évaluation rapide
Des caillots visibles dans les urines ne sont pas juste un détail. Ils peuvent former comme un bouchon dans l’urètre et provoquer une rétention aiguë d’urine. Et là, la douleur peut devenir très difficile à supporter.
Pensez au système comme à un filtre et un tuyau : si quelque chose bloque, le réservoir se remplit, mais ne se vide plus correctement. Résultat : tension douloureuse, impossibilité d’uriner malgré une envie pressante, parfois seulement quelques gouttes.
Si vous observez des caillots, si vous n’arrivez plus à vider votre vessie, ou si la douleur devient incontrôlable malgré les antalgiques usuels, c’est une raison légitime de demander un avis médical urgent. Mieux vaut être évalué tôt que rester coincé plusieurs heures.
Populations à risque : grossesse, diabète, immunodépression, insuffisance rénale, enfant, personne âgée — seuil de consultation plus bas
Certaines situations changent complètement le niveau de vigilance. La grossesse augmente le risque d’infection ascendante, parfois silencieuse au départ. Chez le diabétique, certaines infections évoluent plus vite et peuvent être moins typiques.
L’immunodépression (corticoïdes au long cours, chimiothérapie, biothérapies…) complique aussi l’interprétation. Une insuffisance rénale préexistante impose de la prudence, autant sur l’hydratation non contrôlée que sur le choix des antibiotiques.
Chez l’enfant et chez la personne âgée, les signes peuvent être atypiques. Confusion soudaine chez un senior, douleurs abdominales diffuses chez un enfant : on ne retrouve pas toujours le tableau « scolaire ». Si vous prenez déjà plusieurs traitements, notez-les avant de consulter : cela aide à éviter interactions et erreurs posologiques.
Il est essentiel de connaître les antibiotiques naturels qui peuvent aider à traiter les infections urinaires.
Quels examens faire (et comment éviter un prélèvement trompeur)
Les tests urinaires sont utiles, à condition d’en connaître les limites. Et surtout : un bon prélèvement vaut parfois mieux qu’un « mauvais » résultat, qui entraîne anxiété et antibiotiques inutiles.
Bandelette urinaire : interpréter leucocytes, nitrites, sang ; limites (faux négatifs nitrites, sang non spécifique)
La bandelette recherche notamment leucocytes, nitrites et sang. Les leucocytes suggèrent une inflammation, souvent infectieuse ; les nitrites suggèrent certaines bactéries capables de transformer des nitrates en nitrites. Quand tout est cohérent avec les symptômes, cela oriente bien.
Mais attention aux faux négatifs de nitrites. Si vous urinez très fréquemment, si l’infection est récente, ou si le germe ne produit pas ces nitrites, l’infection peut être présente malgré des nitrites négatifs. C’est pour cela qu’on ne lit jamais une bandelette sans le contexte.
Le paramètre « sang » est lui-même peu spécifique. Il détecte hémoglobine ou myoglobine et ne distingue pas calcul, cystite, effort sportif récent ou irritation. C’est un signal utile, mais pas un verdict.
ECBU : prélèvement « milieu de jet », toilette , délais , conservation ; lecture (bactériurie , leucocyturie ) et intérêt de l’antibiogramme
L’ECBU reste l’examen pivot quand il y a doute, récidive, terrain fragile, grossesse, homme concerné, ou symptômes atypiques. Il mesure la leucocyturie, identifie la bactérie, quantifie la bactériurie, puis propose un antibiogramme. C’est ce qui permet de choisir un antibiotique ciblé plutôt que de tâtonner.
Le point critique est technique : prélèvement au milieu du jet après une toilette simple à l’eau et au savon doux, sans toucher l’intérieur du pot. Si l’échantillon reste plusieurs heures à température ambiante, il se dégrade et peut se contaminer, ce qui fausse l’interprétation.
En pratique, une urine du matin ou une urine restée 3 à 4 heures dans la vessie améliore souvent la lecture. L’idéal est un transport rapide au laboratoire, ou une conservation au frais selon les consignes locales. L’antibiogramme est particulièrement précieux dans un contexte de résistances croissantes d’Escherichia coli selon les régions.
Quand l’imagerie ou un avis spécialisé s’impose : récidives , caillots , douleur lombaire persistante , suspicion de calcul/tumeur , hématurie isolée
Si vous avez une hématurie macroscopique isolée et répétée, même sans brûlures, cela mérite une exploration structurée. L’objectif n’est pas d’inquiéter, mais de vérifier qu’il n’existe pas une cause urologique sous-jacente nécessitant un traitement spécifique. On raisonne en probabilité, pas en catastrophisme.
Des douleurs lombaires persistantes peuvent conduire vers une échographie rénale et urinaire, voire un scanner selon la suspicion. Les calculs se voient mieux selon la technique choisie ; votre médecin décidera en fonction de l’intensité de la crise et des signes associés.
Des récidives fréquentes malgré une prise en charge correcte justifient aussi un bilan. On recherche par exemple un résidu post-mictionnel, une obstruction, une anomalie anatomique, ou un facteur gynécologique après la ménopause. Et la présence répétée de caillots pousse plutôt vers un avis urologique rapide.
Traitements et conduite à tenir : soulager , traiter , éviter les erreurs
On vise deux choses : traiter la cause probable quand elle est bien étayée, et limiter les complications pendant l’attente des résultats. La bonne stratégie n’est pas toujours « plus de médicaments », mais « le bon traitement, au bon moment ».
Antibiotiques : pourquoi on ne choisit pas « au hasard », place de l’ECBU/antibiogramme , notion de résistance , cas où le traitement probabiliste se discute
Pour une cystite simple typique chez une femme non enceinte, certains protocoles autorisent un traitement probabiliste basé sur symptômes et bandelette compatible. Mais dès qu’il y a des atypies (y compris un saignement marqué), des récidives rapprochées ou un terrain particulier, l’ECBU prend beaucoup plus de valeur avant de trancher.
Pourquoi cette prudence ? Parce que toutes les bactéries ne répondent pas aux mêmes molécules, et parce que certaines résistances sont fréquentes. L’antibiogramme permet un ajustement fin, plutôt que de multiplier les essais successifs qui perturbent le microbiote intestinal sans régler durablement le problème.
Chez l’homme notamment, on évite souvent les raccourcis. Une infection urinaire masculine évoque plus volontiers un obstacle prostatique ou une prostatite, avec des durées d’antibiotiques différentes et parfois un bilan associé. Si vous avez déjà eu plusieurs cures ces derniers mois, dites-le clairement : cela influence la stratégie.
Douleur et brûlures : hydratation « réservoir », antalgiques adaptés , chaleur , repos ; ce qui peut aggraver
Quand ça brûle, on a tendance soit à boire énormément d’un coup, soit au contraire à se restreindre par peur d’avoir mal en urinant. Le bon compromis ressemble à remplir doucement un réservoir : une hydratation fractionnée tout au long de la journée, pour diluer l’urine sans forcer brutalement.
Pour la douleur ou la gêne sus-pubienne, des antalgiques usuels peuvent aider selon vos contre-indications personnelles. La chaleur locale, type bouillotte, soulage parfois les spasmes vésicaux. Et si la fatigue s’installe, un repos relatif peut faire une vraie différence.
Ce qui aggrave souvent : alcool, boissons très caféinées, sodas acides chez les personnes sensibles. Évitez aussi l’automédication hasardeuse par anti-inflammatoires non stéroïdiens en cas de suspicion de pyélonéphrite ; ils peuvent compliquer la situation rénale chez certains profils. Si vous en prenez déjà régulièrement, mentionnez-le lors de la consultation.
En attendant la consultation : quoi surveiller et quand recontacter
Surveillez trois curseurs simples : la température, la localisation de la douleur et la qualité des mictions. Une fièvre qui dépasse 38 °C ou des frissons doivent accélérer la prise en charge. Une douleur lombaire nouvelle change aussi la lecture.
Notez la fréquence mictionnelle approximative : toutes les 20 minutes, toutes les heures ? Gardez un œil sur la couleur : rouge vif persistant ou apparition de caillots mérite un avis rapide. Et observez l’état général : nausées importantes, incapacité à boire, malaise.
Si un antibiotique a été démarré et que les symptômes empirent après 24 à 48 heures, ou persistent fortement malgré une prise correcte, recontactez. Parfois le germe est résistant, parfois le diagnostic est différent. Ce suivi évite de laisser évoluer vers une complication.
Mention prudente sur compléments/plantes : canneberge,D-mannose,tisanes — intérêt surtout en prévention/appoint et limites
La canneberge, sous forme standardisée, vise surtout la prévention en limitant l’adhésion bactérienne aux parois urinaires chez certaines personnes. Le D-mannose agit sur un mécanisme similaire vis-à-vis d’Escherichia coli. Ce sont des options intéressantes en appoint, ou en prévention ciblée chez des profils récidivants.
Les tisanes augmentent l’hydratation réelle, ce qui peut améliorer le confort lors de symptômes légers. En revanche, elles ne remplacent pas un antibiotique quand le tableau infectieux est net et sévère. Fièvre, frissons, hématurie importante : on sort du registre de l’auto-gestion douce.
Côté sécurité, certains extraits concentrés peuvent interagir avec des anticoagulants ou modifier la tolérance digestive. Selon vos traitements et vos antécédents rénaux ou glycémiques, discutez le choix précis avec un professionnel : c’est là que le bénéfice/risque devient vraiment individuel.
Pour mieux comprendre le rôle des médicaments dans le traitement des infections, consultez notre liste de médicaments et leurs indications.
Après l’épisode : réduire le risque de récidive selon votre profil
Une fois la crise passée, on cherche un facteur déclenchant réaliste, plutôt que de multiplier les interdits inutiles. Les causes sont souvent très concrètes : rapport sexuel récent, constipation chronique, hydratation insuffisante, spermicides ou diaphragme, ménopause avec muqueuses fragilisées.
D’autres situations comptent aussi : sondage ou instrumentation, rétention vésicale (vessie qui se vide mal). Si vous vous reconnaissez dans un de ces contextes, c’est plutôt une bonne nouvelle : cela donne un levier d’action, sans culpabiliser.
Mesures simples et réalistes : mictions régulières,hyratation fractionnée,constipation,hygiene sans excès
Uriner régulièrement évite la stagnation. Pas besoin d’un minutage militaire : l’idée est surtout de ne pas se retenir longtemps quand on peut aller aux toilettes. Après un rapport sexuel, si vous êtes sujette aux cystites, uriner dans l’heure est une mesure simple et souvent raisonnable.
L’hydratation fractionnée est plus efficace que deux grosses bouteilles le soir. Visez des urines jaune clair la majeure partie de la journée, sans chercher la transparence à tout prix. Et prenez la constipation au sérieux : un rectum plein peut comprimer les voies urinaires et favoriser la remontée bactérienne chez certaines personnes.
Côté hygiène intime, le doux et simple gagne presque toujours. Trop décaper est contre-productif : les antiseptiques répétés perturbent la flore locale et irritent les muqueuses. Un savon doux une fois par jour suffit généralement.
Focus hommes : infection urinaire + hématurie,pense prostatite/obstruction ; pourquoi bilan souvent plus systématique
Chez l’homme adulte, l’infection urinaire symptomatique est moins fréquente que chez la femme. Donc, quand elle survient avec du sang dans les urines, les médecins recherchent plus volontiers un facteur sous-jacent, comme une obstruction liée à une hypertrophie de la prostate ou un tableau de prostatite.
Certains indices orientent : pesanteur pelvienne, douleur périnéale, parfois douleur à l’éjaculation, jet faible ou sensation de vidange incomplète. Ce contexte change le choix de l’antibiotique et la durée : les cures courtes utilisées chez la femme ne sont pas toujours adaptées ici.
Si l’hématurie récidive ou persiste après traitement malgré la disparition des brûlures, une exploration complémentaire est souvent proposée. Ce n’est pas de l’alarmisme : c’est une logique de dépistage basée sur des probabilités différentes chez l’homme.
Quand parler prévention ciblée au médecin : récidives(prophylaxie),œstrogènes locaux ménopause,stratégie bénéfices/risques
Si vous avez des récidives fréquentes (par exemple au moins trois par an, ou deux en six mois selon des définitions souvent utilisées), une prévention structurée devient pertinente. Dans des cas très spécifiques, une stratégie d’antibioprophylaxie peut se discuter, avec des critères stricts. Ce n’est pas une première intention, mais cela peut se défendre si la qualité de vie est très impactée.
À la ménopause, un traitement local par œstrogènes peut réduire les infections urinaires récidivantes en améliorant la trophicité des muqueuses et l’écosystème local chez certaines patientes. C’est une prescription médicale, avec des contre-indications à vérifier. Le rapport bénéfice/risque se discute au cas par cas, et peut être très favorable quand sécheresse et récidives coexistent.
La prévention non antibiotique peut aussi inclure des extraits de canneberge standardisés ou des schémas de D-mannose selon le profil et la tolérance. Le point clé est la cohérence dans le temps, plutôt que d’empiler trois produits pendant deux semaines puis d’arrêter.
Le bon réflexe : traiter le symptôme,but surtout comprendre contexte
Le sang dans les urines ressemble à un voyant orange sur un tableau de bord : il signale quelque chose à trier, plutôt qu’à ignorer ou à paniquer. Posez-vous trois questions rapides : fièvre ou frissons ? douleur lombaire ? caillots ou terrain fragile ?
Ensuite, trois actions simples : faire un test fiable (bandelette bien interprétée puis ECBU si indiqué), consulter selon le niveau d’urgence, et surveiller l’évolution (température, couleur, douleur, mictions). Si vous prenez déjà des anticoagulants, des anti-inflammatoires non stéroïdiens, des corticoïdes ou d’autres traitements importants, dites-le systématiquement : cela change la conduite à tenir, notamment en raison des interactions et des risques.
Foire aux questions
Le sang dans les urines signifie-t-il toujours une infection urinaire ?
Pas forcément. La présence de sang peut indiquer une irritation ou un saignement localisé dans les voies urinaires, mais plusieurs autres causes comme un calcul rénal, une tumeur ou une cystite non infectieuse peuvent être en jeu. L’association avec d’autres symptômes guide vers une infection ou un autre diagnostic.
Comment distinguer une cystite hémorragique d’une autre cause de sang dans les urines ?
La cystite hémorragique se manifeste souvent par des brûlures en urinant, des envies fréquentes et une douleur au bas-ventre, avec du sang visible. Si la douleur est intense dans le dos ou si la fièvre est présente, il faut envisager d’autres causes comme une pyélonéphrite ou un calcul. Le contexte clinique et les examens urinaires aident à différencier.
Quels signes doivent pousser à consulter rapidement en cas de sang dans les urines ?
Une fièvre élevée, des frissons, une douleur lombaire intense ou la présence de caillots dans les urines nécessitent une évaluation urgente. De même, si vous ne parvenez plus à uriner ou si vous avez un terrain fragile (grossesse, immunodépression), il faut consulter sans délai pour éviter des complications graves.
Quel rôle joue l’ECBU dans le diagnostic d’une infection urinaire avec sang ?
L’ECBU confirme la présence de bactéries et de globules blancs dans les urines, ce qui oriente vers une infection urinaire. Il permet aussi d’identifier le germe responsable et ses résistances, ce qui est crucial pour choisir un traitement antibiotique adapté et éviter les erreurs thérapeutiques.
Est-il utile de faire un test bandelette si les symptômes urinaires sont discrets mais qu’il y a du sang dans les urines ?
Le test bandelette peut détecter une micro-hématurie même sans symptômes évidents, mais il n’est pas spécifique. Un résultat positif doit toujours être interprété en fonction du contexte clinique et complété par un ECBU si nécessaire pour confirmer ou infirmer une infection.
Comment prévenir les récidives d’infection urinaire avec sang ?
Limiter les facteurs déclenchants comme la déshydratation, la constipation ou les rapports sexuels sans miction après peut réduire les risques. Une hygiène intime douce et une hydratation régulière aident aussi, tandis que certains traitements préventifs peuvent être proposés en cas de récidives fréquentes.

