- Évitez la position assise prolongée et les flexions pour réduire la sciatique.
- Adoptez des postures neutres et variez les positions pour soulager la douleur.
- Utilisez des coussins pour améliorer l’alignement pendant le sommeil.
- La marche douce et régulière aide à calmer l’irritation nerveuse.
Vous avez une douleur qui part du bas du dos, accroche la fesse, puis file dans la jambe ? Et chaque fois que vous restez assis trop longtemps ou que vous vous penchez pour ramasser quelque chose, ça se réveille. On connaît ce scénario. La bonne nouvelle, c’est qu’on peut souvent réduire l’irritation en ajustant quelques positions à éviter et en adoptant des gestes plus neutres, sans rester figé.
L’idée n’est pas de vivre au ralenti ni de tout arrêter. On cherche plutôt à arrêter d’alimenter, jour après jour, ce qui irrite le nerf. Alors, on fait le tri ensemble entre ce qui aggrave la sciatique et ce qui aide vraiment, au quotidien comme la nuit.
Comprendre la sciatique : pourquoi certaines postures réveillent la douleur
Une sciatique n’est pas qu’un « mal de dos ». Elle suit un trajet précis, et c’est justement ce trajet qui explique pourquoi certains angles nous punissent alors que d’autres passent très bien.
Quand la douleur « descend », ce n’est pas un détail. C’est souvent le signe que le problème ne se limite pas à un muscle contracté, mais implique une structure nerveuse plus sensible.
Nerf sciatique, lombaires et racines nerveuses : le trajet qui explique la douleur
Le nerf sciatique est le grand câble nerveux qui descend du bas du dos vers la fesse, puis l’arrière de la cuisse, parfois jusqu’au mollet et au pied. Il naît de plusieurs racines nerveuses qui sortent de la colonne au niveau lombaire et sacré. Quand une racine est irritée, la douleur peut irradier le long de ce trajet.
Les zones souvent en cause se situent entre les vertèbres L4-L5 et L5-S1. À cet endroit, un disque intervertébral peut se bomber, se fissurer ou s’abîmer. Résultat : une compression mécanique ou une irritation chimique liée à l’inflammation autour de la racine.
C’est pour ça que la douleur ne reste pas toujours dans le bas du dos. Elle peut commencer en lombaire, accrocher une douleur dans la fesse, puis filer dans la jambe. Et plus la douleur « descend », plus on suspecte un mécanisme radiculaire plutôt qu’un simple muscle froissé.
Sciatique, cruralgie ou lombalgie : repères simples pour s’y retrouver
On confond facilement trois tableaux. La lombalgie reste surtout centrée sur le bas du dos, avec une raideur locale et une gêne aux mouvements. La sciatique, elle, donne souvent une douleur qui suit l’arrière ou le côté de la jambe, parfois jusqu’au pied.
La cruralgie (atteinte plus haute) irradie plutôt vers l’avant de la cuisse et parfois le genou. Les sensations associées aident aussi : fourmillements, zones d’engourdissement, parfois impression de décharge électrique. Ce ne sont pas des preuves à elles seules, mais ce sont des indices utiles à décrire.
En consultation, un test classique est le signe de Lasègue : on lève doucement la jambe tendue en position allongée pour voir si cela reproduit la douleur irradiant dans le trajet typique. Ce test n’est pas à faire comme un défi à la maison. Mieux vaut l’évoquer avec un professionnel si vos symptômes persistent.
Causes fréquentes et idée clé : bouger oui, mais pas n’importe comment
La cause fréquente numéro un reste la hernie discale, notamment sur L4-L5 ou L5-S1. On retrouve aussi le pincement discal, l’arthrose avec irritation locale, ou encore un canal lombaire étroit quand l’espace pour les nerfs diminue.
Il existe aussi des causes plus fonctionnelles : surmenage musculaire, tensions profondes autour du bassin, ou irritation liée au muscle piriforme chez certaines personnes. Dans la vraie vie, beaucoup de cas mélangent plusieurs facteurs : disque sensible, muscles protecteurs, mouvement maladroit.
Le principe clé tient en une phrase : ce n’est pas « bouger = mal ». C’est plutôt « certains angles = irritants ». On cherche donc les positions qui diminuent la pression sur les disques lombaires et réduisent la traction sur la racine nerveuse.
Sciatique : positions à éviter au quotidien (et comment les rendre plus sûres)
Avant de chercher « le » bon exercice miracle, commençons par limiter les postures qui entretiennent l’irritation tout au long de la journée. C’est souvent là que se joue une grande partie du soulagement.
L’objectif n’est pas d’avoir une posture parfaite, mais une posture « suffisamment neutre » et surtout variable. Le corps tolère mieux l’alternance que l’immobilité.
Les positions les plus irritantes : assise prolongée, flexion et torsions
La première coupable est souvent la position assise prolongée, surtout avachi sur le canapé ou penché vers un ordinateur portable. Le bas du dos part en arrondi et certains disques encaissent davantage. Au bout de 30 à 60 minutes, ça tire déjà chez beaucoup de personnes.
Autre classique : les longues phases dos rond en flexion du tronc, comme quand on se plie en deux pour se laver le visage ou vider le lave-vaisselle. Si on ajoute une charge tenue loin du corps, on augmente encore les contraintes sur L4-L5 et L5-S1.
Les mouvements combinés font souvent pire : flexion + rotation du rachis, typiquement « je me penche et je pivote pour attraper un sac ». Cette combinaison peut majorer un effet de cisaillement sur les structures lombaires sensibles. Et chez certains profils, rester longtemps debout immobile réveille aussi la douleur.
Pourquoi ces gestes aggravent : pression discale et traction nerveuse
Quand on s’arrondit longtemps, on augmente généralement la pression vers l’arrière des disques lombaires. Si un disque est fragilisé ou bombé, cette direction peut augmenter l’irritation près d’une racine nerveuse. Ce n’est pas automatique chez tout le monde, mais c’est fréquent.
Les torsions brusques ajoutent une contrainte rotationnelle que la colonne tolère mal sous charge. Imaginez une éponge déjà comprimée qu’on tord d’un coup sec : ça ne casse pas forcément, mais ça proteste vite. Un rachis sensibilisé réagit souvent de la même manière.
Enfin, il y a l’effet « câble tendu ». Certains gestes mettent davantage en tension toute la chaîne postérieure (dos-fesse-jambe). Chez certaines personnes sciatalgiques, cela accentue les fourmillements ou fait descendre la douleur vers le mollet. Et ce signal-là mérite d’être pris au sérieux.
Ajustements immédiats : rendre chaque geste plus neutre
La stratégie simple consiste à rapprocher tout ce que l’on porte du corps et à bouger depuis les hanches plutôt que depuis le bas du dos. On parle souvent de charnière de hanches : fesses vers l’arrière, dos long, poitrine ouverte juste ce qu’il faut. Sur un geste banal, la différence est immédiate.
Pour tourner sans agresser le rachis lombaire, on pivote avec les pieds plutôt que d’enrouler seulement le tronc. Et quand il faut porter une charge (packs d’eau, sacs de courses), mieux vaut fractionner et faire deux trajets courts plutôt qu’un seul, trop lourd et douloureux.
Enfin, si vous travaillez assis, les micro-pauses font une vraie différence. Se lever 30 secondes toutes les 30 minutes suffit déjà, chez beaucoup, à limiter l’accumulation d’irritation. Ce n’est pas spectaculaire sur le moment, mais c’est redoutablement efficace quand c’est régulier.
Bureau, voiture, canapé : protocoles concrets pour réduire la douleur (checklists)
On gagne souvent plus avec trois réglages ergonomiques bien choisis qu’avec dix étirements mal tolérés. L’idée est de diminuer les contraintes répétées, sans se crisper.
Ce qui compte, c’est la cohérence : un bon réglage, puis de petits changements fréquents. Votre dos préfère une posture correcte « sans effort » qu’une posture parfaite tenue au prix d’une tension permanente.
Réglages mesurables : hauteur d’assise et soutien lombaire
Au bureau comme en voiture, l’objectif est d’avoir des hanches légèrement au-dessus des genoux, ou au moins au même niveau. Un angle proche de 90° à 110° entre le tronc et les cuisses convient souvent mieux qu’une assise basse où tout s’arrondit derrière. Si besoin, un petit coussin ferme sous les fesses peut aider.
Le soutien lombaire compte beaucoup dès que l’on reste assis plus de 20 minutes d’affilée. Il ne doit pas cambrer exagérément, mais simplement remplir le creux naturel du bas du dos pour éviter l’affaissement progressif. Un rouleau de serviette fait très bien l’affaire pour commencer.
Côté écran, placez-le face à vous pour limiter les torsions répétées tête-épaule-bassin désalignés toute la journée. En voiture, évitez d’être trop reculé avec les bras tendus : cette position arrondit automatiquement la colonne et fatigue vite le bas du dos.
| Contexte | Réglage clé | Objectif corporel | Indice que c’est bon | À corriger si… |
|---|---|---|---|---|
| Bureau | Assise assez haute | Bassin stable | Dos « long » sans effort | Douleur dans la fesse augmente |
| Bureau | Soutien lombaire léger | Limiter le dos rond | Respiration facile | Tension devant la hanche |
| Voiture | Volant proche | Épaules relâchées | Coudes fléchis | Picotements dans la jambe |
| Canapé | Assise rehaussée | Hanches moins fléchies | Moins besoin de se tortiller | Douleur descend vers le mollet |
Un réglage correct ne doit pas vous obliger à vous tenir contracté. Si vous devez gainer comme pour une photo, c’est trop exigeant pour tenir longtemps.
Checklists express (2 minutes) selon votre situation
Au travail, avant même d’ouvrir vos messages, posez un cadre simple. Les pieds bien au sol, un soutien derrière les lombaires, puis vous rapprochez clavier et souris pour éviter de partir vers l’avant. Ensuite, une alarme de micro-pause toutes les 30 minutes fait le reste.
En conduite longue distance, la prévention se joue surtout sur la proximité des commandes. Approchez-vous suffisamment des pédales, relevez légèrement l’assise si possible, et ajoutez un petit coussin lombaire. Idéalement, une pause avec marche douce toutes les 60 à 90 minutes évite l’effet « blocage » en sortie de voiture.
Et sur le canapé, c’est souvent là que tout se dégrade sans qu’on s’en rende compte. Évitez l’affaissement en « banane », rehaussez l’assise avec un coussin ferme, et gardez plutôt les deux pieds posés que le tailleur prolongé. Changez d’appui régulièrement, sans forcer : le mouvement doux est votre allié.
La logique gagnante : bouger souvent… sans provoquer
Le fil conducteur tient en trois mots : alterner doucement fréquemment. Passer assis, puis debout, puis marcher deux minutes remet du mouvement sans surcharge répétitive sur les mêmes tissus sensibles. C’est souvent plus rentable qu’une seule grande séance « courageuse » en fin de journée.
Un repère pratique vient des symptômes irradiants eux-mêmes. Si la douleur remonte vers la fesse ou devient plus localisée au bas du dos après ajustement postural et marche douce, c’est souvent bon signe (on parle parfois de « centralisation »). Si elle descend davantage dans la jambe ou devient électrique jusque dans le pied (« périphéralisation »), il faut ajuster rapidement posture, amplitude ou durée.
On ne cherche pas à être immobile sans douleur pendant 12 heures. On cherche à rester dans une zone tolérable où le système nerveux arrête, petit à petit, d’être surprotecteur.
Adopter une bonne hydratation peut également jouer un rôle dans la gestion de la douleur. Découvrez pourquoi l’eau est essentielle pour la santé des reins.
Dormir avec une sciatique : positions à éviter et réglages qui aident vraiment
La nuit devrait être réparatrice. Avec une sciatique active, elle devient parfois un vrai défi, surtout quand on se réveille en position tordue. Heureusement, quelques réglages simples changent franchement l’expérience.
L’objectif est double : réduire la tension mécanique et calmer le système nerveux. Et là, les coussins sont souvent plus efficaces que la volonté.
Sur le ventre / sur le dos / sur le côté : ce que chaque position change
Dormir sur le ventre met souvent la colonne en extension (cambrure) et impose une rotation cervicale, puisque la tête reste tournée d’un côté pendant des heures. Chez certains profils, cela aggrave nettement, surtout si un canal lombaire étroit est suspecté. Cela dit, quelques personnes tolèrent bien une extension légère : il faut tester sans s’acharner.
Sur le dos est parfois mieux toléré, car l’alignement bassin-cage thoracique-tête est plus simple à contrôler. Le piège, c’est une cambrure trop marquée si le matelas laisse tomber le bassin alors que les épaules restent hautes. Dans ce cas, la zone lombaire sensible peut se réveiller, notamment sur L5-S1.
Beaucoup trouvent leur meilleur compromis sur le côté, avec un bon alignement épaules-bassin-chevilles. Et un détail peut tout changer : un coussin entre les genoux diminue les rotations parasites du bassin et réduit souvent certaines douleurs dans la fesse.
Réglages concrets : oreiller(s), coussin(s) et matelas réaliste
Sur le dos, essayez un coussin sous les genoux afin de diminuer légèrement la lordose lombaire. Cette flexion douce soulage souvent quand l’extension augmente les symptômes. Le coussin doit être assez haut pour que le bas du dos se pose mieux, sans empiler des hauteurs excessives.
Sur le côté, choisissez un oreiller adapté : ni trop haut ni trop plat, sinon le cou compense et tout le rachis suit. Placez ensuite le coussin entre les genoux ; idéalement, il comble aussi l’espace entre les chevilles, sinon la hanche tourne encore. Plier légèrement les jambes suffit : inutile de se mettre en boule.
Le matelas, lui, doit rester réaliste : ni planche, ni guimauve. Trop mou, le bassin s’enfonce et la torsion s’installe ; trop dur, les points de pression augmentent et le sommeil se fragmente. Si vous ne pouvez pas changer de literie, un surmatelas ferme à moyen peut déjà améliorer l’alignement.
Flexion vs extension : adapter selon votre profil sans rigidité mentale
Certaines sciatiques sont soulagées quand on est légèrement fléchi : assise correcte, genoux un peu remontés, coussin sous les genoux, et le calme revient. Cela arrive notamment lorsque l’extension augmente les symptômes irradiants. À l’inverse, d’autres personnes respirent enfin lorsqu’elles s’étendent doucement, surtout après une journée passée assise.
Pour repérer votre tendance sans vous enfermer, testez deux positions pendant deux minutes chacune. D’abord allongé sur le dos avec coussin sous les genoux (flexion légère), puis allongé sur le dos sans coussin, ou sur le ventre de façon modifiée si c’est confortable (extension douce). La position qui réduit l’irradiation dans la jambe marque des points.
Gardez en tête que ce repère évolue. En phase aiguë, on cherche surtout le confort immédiat et le sommeil. Ensuite, la tolérance change, parfois d’un jour à l’autre, et c’est normal.
Étirements et exercices : ce qu’il vaut mieux éviter pendant la phase douloureuse, et quoi faire à la place
Quand ça fait mal, le premier réflexe est souvent d’étirer fort pour « détendre ». Avec une sciatique, certaines bonnes intentions entretiennent pourtant l’irritation, surtout si elles augmentent la tension nerveuse.
On ne cherche pas à gagner de la souplesse à tout prix. On cherche d’abord à calmer, puis à reconstruire de la tolérance.
Erreurs fréquentes : étirements agressifs et gainage mal contrôlé
L’étirement intense des ischio-jambiers paraît logique parce que « ça tire derrière ». Mais chez beaucoup, cela met aussi en tension toute la chaîne nerveuse ; résultat : augmentation des fourmillements ou descente de la douleur vers le mollet ou le pied. Oui, l’étirement des ischio-jambiers peut être contre-productif en phase sensible.
Même prudence avec l’étirement profond du piriforme, du type cheville posée sur le genou opposé puis pression forte. Chez certains, cela soulage ; chez d’autres, cela comprime une zone déjà irritée autour fesse-hanche. Le bon critère reste l’irradiation, pas l’intensité locale.
Côté renforcement, le gainage peut aider, mais pas quand il se transforme en apnée, crispation et cambrure excessive. Un gainage mal maîtrisé augmente la pression, tire sur la colonne et peut réveiller la douleur radiculaire. Mieux vaut court, bien aligné, et interrompu dès que l’irradiation apparaît.
Signaux rouges pendant exercice: descente douleur = changer stratégie
Gardez une règle simple : si, pendant un exercice, la douleur descend plus loin dans la jambe, on réduit l’amplitude ou on change de mouvement. Même chose si apparaissent de nouveaux fourmillements, une zone engourdie, ou une sensation de faiblesse type « le genou flanche ». Ces signaux pèsent plus lourd que la motivation.
À l’inverse, si la gêne devient plus centrale (plus proche de la fesse ou du bas du dos) ou diminue après quelques minutes de marche douce, c’est encourageant. On vise une progression régulière, pas une performance immédiate. Et oui, c’est parfois frustrant, mais c’est souvent ce qui marche.
Surveillez aussi le lendemain. Si c’est nettement pire au réveil après une séance, la dose était trop forte ou le mouvement mal choisi. Avec une sciatique, le retour différé compte autant que la sensation sur le moment.
Alternatives douces: marche, mobilité contrôlée et stabilisation simple
La marche est souvent la meilleure alliée. Elle stimule la circulation, mobilise les hanches et aide le système nerveux à sortir du mode alerte sans forcer flexion et rotation. Commencez petit : cinq minutes plusieurs fois par jour valent mieux qu’une seule sortie longue où boiter devient inévitable.
Ajoutez une mobilité contrôlée : bascules pelviennes douces allongé, auto-grandissement debout contre un mur, ou petits mouvements autour d’une zone neutre où le symptôme n’irradie pas. Le but est de redonner confiance aux tissus, pas de chercher l’amplitude maximale tout de suite.
Pour stabiliser, pensez simple : activation abdominale légère avec respiration, pont fessier en petite amplitude, ou exercice type « bird-dog » en version facile (bras seul puis jambe seule) si c’est bien toléré. Zéro compétition : vous devez pouvoir parler normalement pendant l’effort, sans serrer les dents.
Un point pratique qui aide beaucoup : alternez renforcement léger et marche douce. Beaucoup récupèrent mieux ainsi qu’avec une séance unique trop longue. Le corps aime la régularité tranquille, surtout quand l’inflammation joue un rôle.
Reprise progressive: aiguë, subaiguë, retour sport intelligent
En phase aiguë, la priorité est de calmer l’irritation. On limite les gestes déclencheurs, on marche court mais souvent, on améliore le sommeil grâce aux réglages, et on évite charges lourdes et torsions rapides. Ici, « moins mais mieux » gagne presque à tous les coups.
En phase subaiguë, on remet graduellement du mouvement fonctionnel. Charnière de hanches propre, petits squats assistés, gainage doux, rotations contrôlées de faible amplitude : on reconstruit la tolérance autour du disque et de la racine nerveuse sans relancer une réaction inflammatoire.
Pour le retour au sport, on réintroduit des charges légères près du corps, progressivement, avec une technique propre pour ramasser au sol et porter. Le repère majeur reste le lendemain : si les symptômes sont stables ou améliorés après 24 heures, on continue. Sinon, on baisse le volume ou l’intensité, et on repart plus progressivement.
Il est important de savoir quels aliments éviter pour soutenir votre santé. Par exemple, consultez notre article sur les aliments à éviter en cas d’albumine élevée.
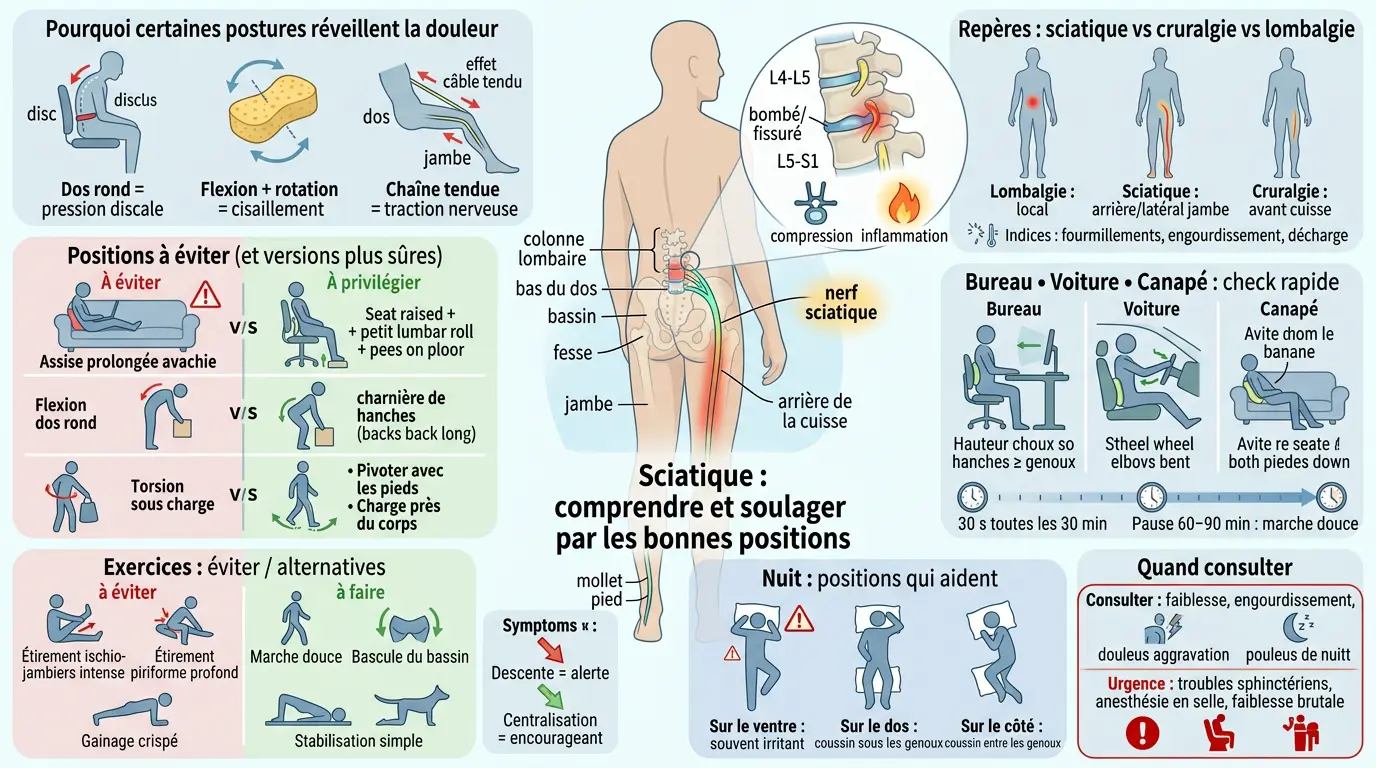
Se protéger et savoir quand consulter : prévention, signaux d’alerte et prochaines étapes
La meilleure prévention tient rarement dans un gadget. Elle repose sur une hygiène simple : alterner les positions (assis, debout, marche), éviter les longues flexions répétées, et renforcer progressivement tronc, fessiers et hanches. Ajoutez une gestion intelligente des charges : porter près du corps, fractionner les sacs, et utiliser la charnière de hanches pour ramasser au sol.
Quand consulter rapidement ? Si la douleur s’aggrave malgré un repos relatif, si vous avez une faiblesse musculaire nette (monter les escaliers devient difficile), des troubles sensitifs marqués (zone engourdie persistante), une douleur nocturne inhabituelle, ou une incapacité à marcher correctement. Ces signes méritent un avis médical ou kinésithérapeutique pour un bilan ciblé.
Urgence absolue : troubles sphinctériens (urines ou selles), anesthésie en « selle », paralysie ou faiblesse importante et soudaine. Là, on évoque une compression sévère possible, qui nécessite une prise en charge immédiate.
Le parcours habituel passe par le médecin traitant pour l’évaluation globale, puis le kinésithérapeute pour une rééducation guidée. L’imagerie n’est proposée que si nécessaire, selon les signes cliniques et l’évolution. Bonne nouvelle : beaucoup de sciatiques évoluent favorablement avec un mouvement adapté, bien dosé, et des habitudes plus respectueuses du dos.
Foire aux questions
Quelles sont les positions à éviter pour soulager la sciatique ?
Évitez de rester assis trop longtemps, surtout en étant affaissé, ainsi que les flexions et torsions du tronc. Ces positions augmentent la pression sur les disques lombaires et peuvent irriter le nerf sciatique. Alterner les positions et prendre des micro-pauses aide à réduire l’irritation.
Comment dormir avec une sciatique ?
Dormir sur le côté avec un coussin entre les genoux peut aider à maintenir un bon alignement et à réduire la douleur. Si vous dormez sur le dos, placez un coussin sous vos genoux pour diminuer la cambrure lombaire. Évitez de dormir sur le ventre, car cela peut aggraver les symptômes.
Quels exercices éviter en cas de sciatique ?
Évitez les étirements agressifs des ischio-jambiers et du piriforme, car ils peuvent augmenter la tension nerveuse. Le gainage doit être léger et contrôlé pour ne pas aggraver la douleur. Privilégiez la marche douce et les mouvements de mobilité contrôlée pour favoriser la récupération.
Quand consulter un professionnel pour une sciatique ?
Consultez rapidement si la douleur s’aggrave, si vous ressentez une faiblesse musculaire, des troubles sensitifs ou des douleurs nocturnes inhabituelles. En cas de troubles sphinctériens ou de paralysie, une prise en charge immédiate est nécessaire. Un médecin ou un kinésithérapeute peut évaluer et guider le traitement.
La sciatique est-elle toujours causée par une hernie discale ?
Non, bien que la hernie discale soit une cause fréquente, d’autres facteurs comme le pincement discal, l’arthrose ou le syndrome du muscle piriforme peuvent aussi provoquer une sciatique. Un diagnostic précis par un professionnel de santé est nécessaire pour déterminer la cause exacte.

