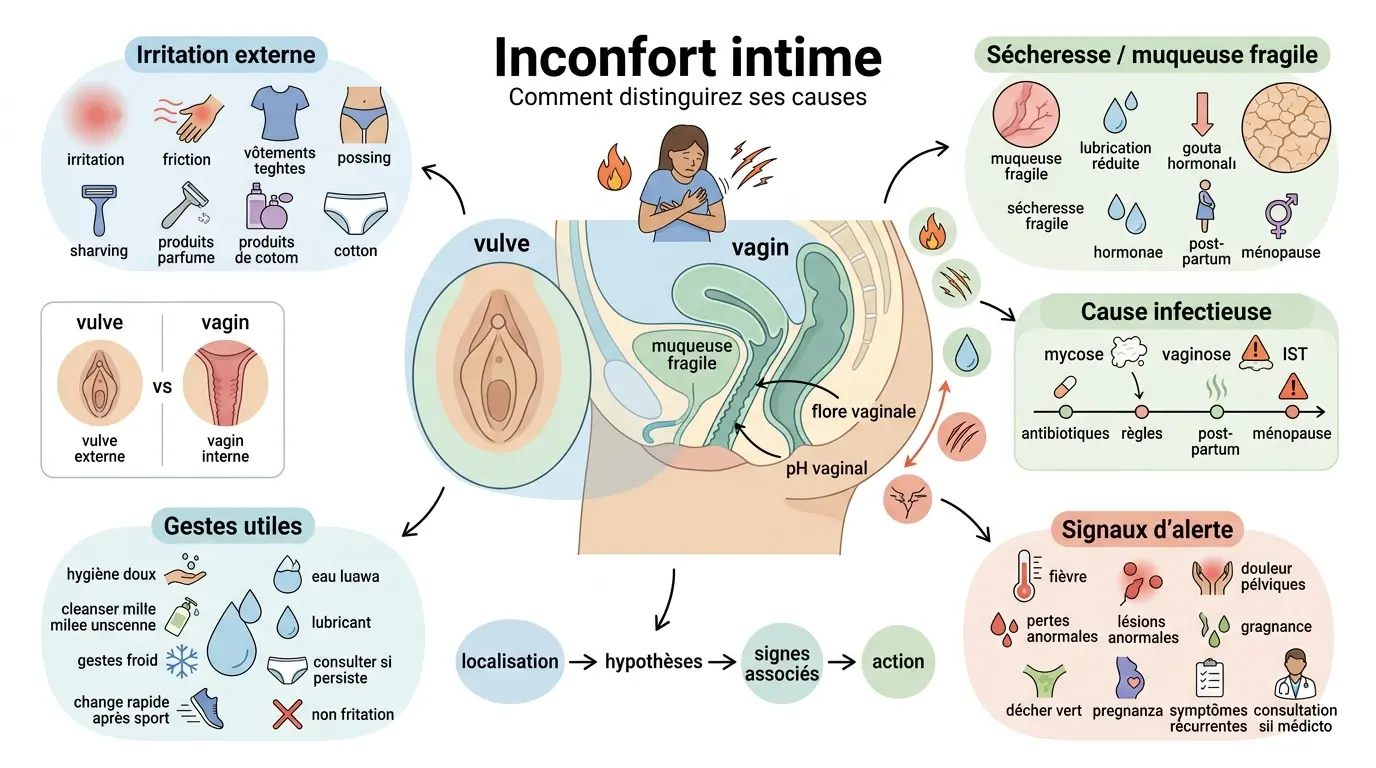
- L’inconfort intime peut venir d’une irritation, d’une sécheresse, d’un déséquilibre de la flore ou d’une infection.
- La localisation des symptômes aide à distinguer une gêne vulvaire externe d’une brûlure vaginale interne.
- Démangeaisons, odeur inhabituelle, pertes anormales ou douleur pendant les rapports orientent vers une cause précise.
- Les produits parfumés, les frottements, les sous-vêtements serrés et les douches vaginales aggravent souvent l’irritation.
- En cas de fièvre, saignements, lésions, récidive ou symptômes persistants, une consultation rapide est nécessaire.
Quand la zone intime brûle, gratte ou tire, on cherche souvent une réponse simple. Pourtant, l’inconfort intime peut venir d’une irritation locale, d’un déséquilibre de la flore vaginale, d’une infection ou d’une muqueuse devenue plus fragile selon le contexte. Vous prenez déjà un antibiotique ? Vous êtes en période de règles, de post-partum ou de ménopause ? Ces détails changent vite la lecture des symptômes, et c’est là que le tri devient utile.
Inconfort intime : de quoi parle-t-on exactement ?
Le premier réflexe consiste à situer la gêne, car la localisation oriente déjà beaucoup l’hypothèse. Une sensation externe ne raconte pas la même chose qu’une brûlure interne, et un tiraillement après un rapport sexuel n’a pas la même logique qu’une démangeaison apparue après un nouveau produit lavant.
Irritation vulvaire, gêne vaginale ou sécheresse : on ne parle pas toujours de la même chose
La vulve correspond à la zone externe, celle qu’on voit et qu’on touche. Le vagin, lui, est la zone interne. Quand la gêne est surtout externe, on pense plus facilement à une irritation vulvaire, à des rougeurs, à des frottements ou à une allergie intime.
À l’inverse, une muqueuse irritée à l’intérieur du vagin donne plutôt des brûlures, une sensation de chaleur, parfois une douleur lors des rapports sexuels. On peut aussi ressentir un tiraillement, comme si le tissu avait perdu de sa souplesse. C’est fréquent quand la lubrification est insuffisante.
La sécheresse vaginale est souvent sous-estimée. En post-partum, à la ménopause ou sous certaines contraceptions, la muqueuse devient plus fine, plus réactive, un peu comme un filtre qui laisse passer trop de frottement. Vous vous demandez pourquoi la gêne apparaît soudain alors qu’il n’y avait rien avant ? C’est souvent là que le curseur hormonal a bougé.
Démangeaisons, brûlures, pertes et odeur : ce que les signes suggèrent
Quand l’inconfort intime s’accompagne de démangeaisons intimes, de brûlures, de rougeurs ou d’un gonflement vulvaire, on cherche les signes associés. Des pertes vaginales inhabituelles, une odeur intime inhabituelle, une douleur vulvaire ou une sensation d’humidité anormale donnent déjà des pistes, sans faire le diagnostic à elles seules.
Un déséquilibre de la flore intime peut modifier le pH vaginal, changer l’aspect des pertes et rendre la muqueuse plus sensible. On peut alors avoir plus de gêne après un rapport sexuel, au moment des règles ou après avoir porté un protège-slip longtemps. Le corps ne dit pas toujours « infection » de façon nette ; il envoie parfois un signal plus flou.
Cela dit, un signe isolé ne suffit pas. Une odeur ne signifie pas toujours une vaginose bactérienne, et des démangeaisons ne veulent pas forcément dire mycose vaginale. En cas de récidive, un examen local ou un prélèvement évite les suppositions à répétition.
Douleur pendant les rapports ou gêne persistante : les formes qu’on explique moins souvent
La douleur lors des rapports sexuels est un signal à prendre au sérieux quand elle s’installe. Elle peut venir d’une sécheresse, d’une irritation mécanique, d’une inflammation locale ou d’une hypersensibilité du vestibule vaginal, cette zone très innervée à l’entrée du vagin.
Certaines causes moins connues méritent d’être gardées en tête, comme la vulvite, le lichen scléreux ou une zone vulvaire très sensible. Ce n’est pas rare que la gêne soit d’abord décrite comme une simple « irritation », alors qu’elle révèle un vrai problème dermatologique ou inflammatoire.
Si la douleur devient un frein, si elle revient à chaque rapport ou si elle dure plusieurs semaines, on ne parle plus d’un petit inconfort passager. On sort du registre du frottement banal. Mieux vaut alors chercher la cause au lieu de multiplier les essais au hasard.
Pourquoi ça brûle, gratte ou tire ? Les causes à comparer
Quand on compare les causes, on raisonne un peu comme avec un curseur. L’aspect des pertes, l’odeur, le contexte hormonal, les produits utilisés et les frottements déplacent l’hypothèse d’un côté ou de l’autre.
Mycose, vaginose, IST : quand une cause infectieuse devient plus probable
Une mycose vaginale donne souvent des démangeaisons marquées, des rougeurs, parfois des pertes épaisses, blanches, un peu grumeleuses. La brûlure peut être nette, surtout après la toilette ou les rapports. Une infection fongique n’a pas exactement le même tableau qu’une infection bactérienne.
La vaginose bactérienne s’accompagne plus volontiers d’une odeur forte, parfois « de poisson », avec des pertes plus fluides. Certaines IST peuvent aussi provoquer des brûlures, des saignements après les rapports ou des douleurs pelviennes. L’infection intime n’a pas toujours une signature unique, ce qui complique l’auto-tri.
| Cause probable | Signes fréquents | Ce qui oriente | À faire |
|---|---|---|---|
| Mycose vaginale | Démangeaisons, rougeurs, pertes épaisses | Après antibiotiques, humidité, récidives | Avis si doute ou récidive |
| Vaginose bactérienne | Odeur intime inhabituelle, pertes fluides | Odeur marquée, pH vaginal modifié | Examen et traitement adapté |
| IST | Douleur, pertes anormales, saignements | Nouveau partenaire, risque sexuel | Dépistage rapide |
| Irritation non infectieuse | Brûlures, tiraillements, absence de pertes | Produits, frottements, sécheresse | Mesures locales et surveillance |
Si vous êtes enceinte, si vous avez de la fièvre, des lésions, des pertes verdâtres ou du sang hors des règles, le délai change. Le raisonnement doit être plus rapide. Un tableau clinique infectieux n’aime pas qu’on traîne trop.
Frottements, produits parfumés, sous-vêtements serrés : les causes non infectieuses
Les irritations mécaniques sont très fréquentes. Sport, vélo, rapport sexuel, rasage, vêtement serré, tissu synthétique, tampon mal toléré, protège-slip porté trop longtemps : la zone finit par s’échauffer. La peau sensible et la muqueuse prennent alors un vrai coup de frottement.
Les produits parfumés font aussi partie des suspects classiques. Lingettes, gels agressifs, lessive très parfumée, antiseptiques répétés, huiles essentielles, latex chez certaines personnes : tout cela peut déclencher une allergie intime ou une sensibilité cutanée. La vulve n’aime pas qu’on la décape.
Quand il n’y a pas de pertes inhabituelles, ni d’odeur forte, ni de fièvre, une cause locale externe devient plus plausible. Le problème peut rester très inconfortable, mais il n’est pas forcément infectieux. On traite parfois trop fort un terrain surtout irrité.
Hormones, antibiotiques, grossesse ou ménopause : quand la flore perd son équilibre
Les œstrogènes aident à maintenir une muqueuse souple et un environnement vaginal stable. Quand ils baissent, comme à la ménopause ou après un accouchement, le vagin devient plus sec, plus fragile, et le pH vaginal peut évoluer. La flore vaginale perd alors un peu de son équilibre habituel.
Les antibiotiques peuvent aussi dérégler la flore intime. Ils ne ciblent pas seulement les bactéries gênantes, ils modifient parfois le terrain et favorisent une mycose ou des irritations secondaires. C’est un peu comme vider un réservoir sans distinguer l’eau utile de l’eau gênante.
Si vous prenez déjà un traitement, le raisonnement change encore. Corticoïdes locaux, immunodépression, diabète, automédication répétée : tout cela peut rendre l’inconfort plus fréquent ou plus persistant. Le terrain compte autant que le symptôme.
Quand une infection est évoquée parmi les causes possibles, notre point sur les antibiotiques naturels contre les infections aide à distinguer pistes prudentes et fausses bonnes idées.
Soulager sans aggraver : les gestes utiles et ceux à éviter
Le but, quand la zone est irritée, est simple. On calme la muqueuse sans l’agresser davantage, et on garde un œil sur ce qui pourrait nécessiter un examen.
À la maison, l’objectif est simple : calmer la muqueuse et limiter les frottements
La toilette intime doit rester minimale. Eau tiède ou gel lavant doux, sans parfum, puis séchage délicat sans friction. Les douches vaginales sont à éviter, car elles modifient la flore vaginale et le pH vaginal au lieu de les aider.
Pour soulager, on peut utiliser des compresses froides quelques minutes, un bain de siège court si cela est bien toléré, ou une crème apaisante externe adaptée. Si les rapports sont douloureux, faire une pause temporaire évite d’entretenir l’inflammation. Vous prenez un soin hydratant vaginal ? Il peut aider quand la sécheresse est au premier plan.
Les mesures concrètes sont souvent simples : sous-vêtements en coton, vêtements moins serrés, changement rapide après le sport, lubrifiant ou soin hydratant en cas de sécheresse, arrêt des produits parfumés sur la zone.
Les erreurs fréquentes qui entretiennent l’irritation au lieu de la calmer
Les savons décapants font souvent plus de mal que de bien. Même logique pour les lingettes parfumées, les antiseptiques répétés et les huiles essentielles appliquées « pour purifier ». La muqueuse n’a pas besoin d’être stérilisée. Elle a besoin d’être respectée.
Les douches vaginales perturbent la flore vaginale et le pH vaginal. Le résultat est souvent l’inverse de l’effet recherché. On peut temporairement masquer une odeur ou un inconfort, tout en renforçant le déséquilibre de fond.
L’automédication répétée contre une supposée mycose pose aussi problème. Si la cause est hormonale, allergique ou dermatologique, on retarde le bon diagnostic. Et plus on traite à côté, plus la zone devient réactive. Ce n’est pas l’idéal.
Pour éviter les récidives, on ajuste l’hygiène intime sans décaper la flore
La prévention des irritations intimes repose surtout sur trois leviers : moins de parfum, moins d’humidité stagnante, moins de frottements inutiles. Cela paraît basique, mais c’est souvent ce qui change le plus les choses sur le long terme. La vulve aime la sobriété.
Les probiotiques sont parfois proposés pour rééquilibrer la flore vaginale. Ils peuvent avoir un intérêt selon le contexte, notamment après récidives ou après antibiotiques, mais ce n’est pas une solution universelle. Le niveau de preuve varie selon les souches et la situation.
Selon votre quotidien, quelques ajustements sont utiles. Pendant les règles, changez régulièrement de protection et de sous-vêtements. Après le sport, retirez rapidement les vêtements humides. En cas de sécheresse, utilisez un lubrifiant adapté ou discutez d’un soin hydratant. Si la peau est sensible, limitez les produits multipliés sur la zone.
Quand il faut demander un avis sans attendre
Si les symptômes persistent, reviennent souvent ou s’accompagnent de signes d’alerte, il faut sortir de l’auto-surveillance. Le bon réflexe, c’est l’examen quand la gêne ne ressemble plus à un épisode banal.
Symptômes persistants, récidive ou cas à risque : quand la consultation change tout
Une douleur importante, une odeur forte, des lésions, de la fièvre, des douleurs pelviennes ou des saignements anormaux justifient une évaluation rapide. Idem si les pertes deviennent verdâtres, sanglantes ou franchement inhabituelles. Là, le corps envoie un message qui mérite mieux qu’un traitement au hasard.
Les situations à risque sont parfois sous-estimées. Grossesse, diabète, immunodépression, première poussée très intense, ménopause avec douleur marquée : le seuil de vigilance baisse. Une IST doit aussi être envisagée en cas de nouveau partenaire ou de rapport non protégé.
Le bon interlocuteur dépend du contexte : médecin, sage-femme ou gynécologue. Un prélèvement, un examen local ou une simple vérification clinique permettent souvent d’éviter des traitements inadaptés. Et cela change tout, parce qu’on ne soigne pas une mycose comme une irritation de contact.
Faire le bon choix sans surtraiter
L’inconfort intime n’a pas une seule cause, donc il n’a pas une seule réponse. Entre infection, irritation, sécheresse et déséquilibre hormonal, on choisit mieux quand on regarde la localisation, le contexte et les signes associés. Vous avez déjà essayé trois produits sans amélioration ? C’est souvent le moment de changer de stratégie, pas d’en ajouter une quatrième.
Le plus utile reste souvent un tri simple, des gestes doux et un avis ciblé si les symptômes persistent. Il faut aussi tenir compte de ce que le corps raconte au-delà de la zone intime, surtout quand la fatigue, les tensions du quotidien ou certains traitements viennent s’ajouter. Si vous prenez déjà un traitement, le raisonnement change un peu, parce que certains produits modifient l’absorption ou la vitesse d’élimination.
Avertissement : Cet article est fourni à titre informatif uniquement et ne constitue pas un avis médical. Consultez toujours un professionnel de santé qualifié pour toute question relative à votre santé.
Si l’inconfort intime s’accompagne de faiblesse ou d’étourdissements, cet article sur fatigue et vertiges, causes fréquentes et signaux d’alerte peut aider à repérer une situation moins banale.
Foire aux questions
Pourquoi un inconfort intime peut-il apparaître soudainement ?
Un inconfort intime peut surgir après un frottement, un produit lavant trop agressif, des règles, un rapport sexuel ou une période de sécheresse hormonale. Quand la gêne apparaît juste après un antibiotique, un nouveau soin ou un changement de contexte, cela oriente souvent vers une irritation ou un déséquilibre de la flore.
Quels signes font penser à un déséquilibre de la flore intime ?
Des pertes vaginales inhabituelles, une odeur différente, des brûlures ou des démangeaisons peuvent évoquer un déséquilibre de la flore vaginale. Selon le tableau, cela peut aussi s’accompagner d’une sensibilité accrue après les rapports ou d’une sensation d’humidité ou d’irritation persistante.
Comment savoir si la gêne vient plutôt d’une irritation que d’une infection ?
L’absence de fièvre, de pertes anormales marquées ou d’odeur forte fait davantage penser à une irritation locale. Les produits parfumés, le rasage, les sous-vêtements serrés ou la sécheresse orientent aussi vers une cause non infectieuse, même si le doute reste possible sans examen.
La sécheresse vaginale peut-elle provoquer un inconfort intime ?
Oui, surtout en post-partum, à la ménopause ou lorsque certains traitements modifient la muqueuse. La sécheresse rend la zone plus fragile, avec des tiraillements, des brûlures et parfois une douleur pendant les rapports.
Quand faut-il consulter pour un inconfort intime ?
Une consultation s’impose si les symptômes durent, reviennent souvent ou s’accompagnent de fièvre, de douleurs pelviennes, de saignements anormaux ou de lésions. Le recours à un professionnel est aussi recommandé en cas de grossesse, de diabète, d’immunodépression ou de suspicion d’IST.

