- L’IRM du genou est idéale pour visualiser les tissus mous comme les ménisques, ligaments et cartilage.
- Elle est pertinente surtout en cas de douleur persistante, blocage ou instabilité après examen clinique.
- L’IRM ne remplace pas l’examen clinique ni le ressenti du patient, elle complète le diagnostic.
- Radiographie, échographie et scanner ont des indications spécifiques, mais l’IRM reste la meilleure pour les lésions internes.
- Un œdème osseux ou un épanchement articulaire visible à l’IRM indique souvent une inflammation ou un traumatisme récent.
- La préparation à l’IRM du genou inclut immobilité et signalement des implants ou claustrophobie pour un examen optimal.
Vous avez mal au genou depuis un pivot au foot, ou ce gonflement qui revient dès que vous montez des escaliers. Et, très vite, la même question tombe : « Est-ce qu’il faut faire une IRM ? » On cherche une image “qui tranche”, comme si le genou était un puzzle et qu’il manquait juste la pièce centrale. En réalité, l’imagerie est un outil, pas un verdict. Je vous propose de comprendre quand l’IRM du genou est vraiment pertinente, comment elle se déroule, ce que le compte-rendu veut dire, et comment avancer ensuite sans tourner en rond.
IRM du genou : à quoi ça sert exactement (et ce que l’examen ne peut pas trancher)
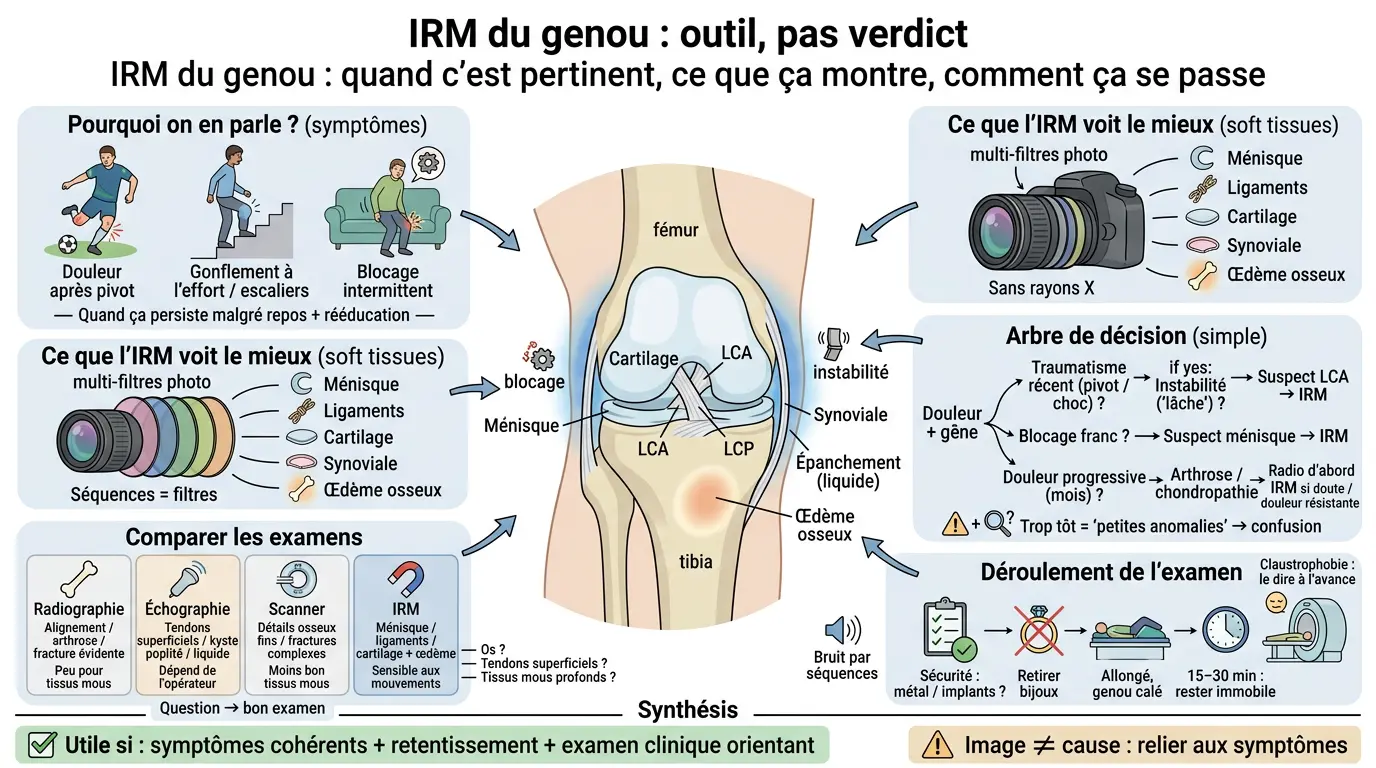
Une IRM du genou répond surtout à une question de tissus mous et de douleur “qui résiste”, mais elle ne remplace ni votre ressenti ni l’examen clinique. Elle apporte des images très précises, à condition qu’on sache ce qu’on cherche et comment les relier à vos symptômes.
Douleur, gonflement, blocage : pourquoi on finit par parler d’IRM
Quand un genou gonfle, bloque ou donne une sensation d’instabilité, on a besoin de comprendre ce qui se passe “à l’intérieur”. Typiquement : douleur interne après un pivot, gêne à la flexion profonde, ou impression que “ça accroche”. Si vous vous reconnaissez, vous n’êtes pas seul : ce sont des motifs très fréquents.
En consultation, je vois souvent des personnes qui décrivent un blocage intermittent : ça va, puis d’un coup ça coince en se relevant du canapé. Ce scénario fait penser à une atteinte méniscale… mais pas toujours. Une douleur diffuse après reprise du sport peut aussi venir d’un cartilage irrité, d’un épanchement qui s’installe, ou d’un contrôle musculaire insuffisant.
L’IRM devient intéressante quand la clinique hésite entre plusieurs pistes (ménisque, cartilage, ligaments), ou quand les symptômes durent malgré repos relatif et rééducation bien menée. Et il faut le dire : faire une imagerie trop tôt peut aussi ajouter de la confusion si on découvre des “petites anomalies” sans lien réel avec votre douleur.
Ce que l’imagerie par résonance magnétique montre mieux que les autres examens
L’IRM du genou est une imagerie par résonance magnétique : elle utilise un champ magnétique et des ondes radio pour produire des images détaillées. Il n’y a pas de rayons X, contrairement à la radiographie ou au scanner. C’est un point rassurant, surtout si vous avez déjà eu plusieurs examens dans votre vie.
Elle visualise finement les tissus mous : ménisques, ligaments (dont le LCA), cartilage, synoviale (membrane qui tapisse l’articulation), et certains tendons péri-articulaires selon les séquences. Elle peut aussi détecter des anomalies osseuses non visibles sur une radio au début, comme l’œdème osseux (une souffrance de l’os spongieux).
Pensez à un filtre photo : la radiographie est très bonne pour l’os “dur”, mais elle laisse passer beaucoup d’informations sur le reste. L’IRM, elle, multiplie les “filtres” (les séquences) pour éclairer chaque tissu différemment et aider le radiologue à interpréter.
Radiographie, échographie ou scanner : lequel selon la question ?
La radiographie répond surtout aux questions d’alignement, d’arthrose visible et de fracture évidente. Elle est souvent demandée en première intention si la douleur est progressive après 45-50 ans, ou s’il y a suspicion d’arthrose. C’est rapide, accessible, et très utile pour un premier tri.
L’échographie regarde bien les structures superficielles : épanchement accessible selon les cas, kyste poplité (kyste de Baker), tendons et bursites autour du genou. Elle dépend davantage de l’opérateur et ne voit pas correctement le ménisque profond ni le cartilage comme l’IRM.
Le scanner sert surtout pour l’os et certaines fractures complexes. Pour les ligaments et les ménisques, il est moins performant que l’IRM dans la plupart des situations courantes. En pratique : si votre médecin cherche une fissure osseuse fine ou prépare une chirurgie osseuse spécifique, le scanner peut être choisi.
| Examen | Ce qu’il montre le mieux | Indications fréquentes | Limites typiques |
|---|---|---|---|
| Radiographie | Os cortical, pincement articulaire | Arthrose suspectée, traumatisme avec suspicion de fracture | Peu informative sur ménisque/ligaments |
| Échographie | Tendons superficiels, liquide | Épanchement, kyste poplité, bursite | Ne “voit” pas tout l’intérieur du genou |
| Scanner | Détails osseux fins | Fracture complexe, bilan osseux ciblé | Moins bon pour les tissus mous |
| IRM | Ménisque, ligaments, cartilage + œdème osseux | Douleur persistante, instabilité, blocage | Sensible aux mouvements |
Dans quels cas votre médecin la demande : un arbre de décision selon vos symptômes
On peut raisonner comme avec un curseur : traumatisme récent versus douleur progressive ; blocage versus simple gêne ; instabilité franche versus inconfort diffus. Cette logique évite de faire une IRM “par défaut” et aide à choisir le bon moment.
Arbre décisionnel simple selon douleur interne/externe, gonflement et instabilité
Si la douleur est interne avec sensation d’accrochage lors des rotations ou flexions profondes (s’accroupir), on pense souvent au ménisque médial. Si elle est plutôt externe, avec gêne après course répétée ou longues descentes en randonnée, on explore aussi d’autres causes mécaniques autour du compartiment externe. Le contexte sportif et le geste déclencheur comptent beaucoup.
Un gonflement net après effort ou traumatisme oriente vers un épanchement articulaire ou une synovite réactionnelle. Ce n’est pas une preuve en soi, plutôt un indice à mettre en face de votre histoire. Si le genou chauffe, notez-le : cette information aide souvent à interpréter plus justement l’examen.
Si vous décrivez une vraie instabilité (“le genou lâche”), surtout après pivot avec parfois un “clac”, on pense davantage au ligament croisé antérieur (LCA). L’IRM aide alors à confirmer rupture partielle ou complète et à rechercher des lésions associées, notamment méniscales.
Trauma récent vs douleur chronique : deux logiques différentes
Après un traumatisme récent (pivot au ski, au foot, au basket), le but est souvent d’évaluer les structures stabilisatrices : LCA/LCP, collatéraux selon le contexte, et l’état du cartilage et des ménisques si la douleur ou un blocage persiste. Un gros gonflement rapide dans les heures qui suivent fait davantage penser à une atteinte intra-articulaire significative.
Pour une douleur chronique progressive (mois ou années), on cherche plutôt des signes de chondropathie (cartilage fragilisé) ou d’arthrose débutante/modérée selon l’âge et les contraintes mécaniques. L’IRM peut objectiver des fissures cartilagineuses ou une inflammation associée, mais il faut rester prudent : une image n’est pas toujours la cause principale.
Dans ces douleurs lentes qui s’installent, je vois souvent des personnes épuisées par les essais successifs : repos total, puis reprise trop brutale, puis nouvelle douleur. L’imagerie peut aider à remettre du cadre, notamment sur ce qu’on peut recharger progressivement et ce qu’on évite provisoirement.
Quand c’est utile… et quand c’est surtout rassurant
Oui, il existe des IRM demandées surtout pour rassurer, notamment quand la douleur inquiète plus que sa gravité objective. Ce n’est pas “mal”, mais il faut savoir ce que ça implique : découvrir une petite fissure méniscale dégénérative chez quelqu’un de 55 ans n’explique pas forcément tout… et n’impose pas automatiquement une chirurgie.
À l’inverse, attendre trop longtemps alors qu’il y a blocage franc ou instabilité majeure peut retarder la prise en charge adaptée. C’est particulièrement vrai chez le sportif qui veut reprendre sans risque inutile. Un bon repère : retentissement fonctionnel réel + symptômes cohérents + examen clinique orientant vers une structure profonde = IRM pertinente.
Vous prenez déjà des anti-inflammatoires depuis deux semaines ? Vous avez stoppé tout sport ? Ces éléments comptent : moins de douleur ne veut pas dire absence de lésion, seulement une baisse temporaire du signal inflammatoire.
Ce que l’examen peut révéler : cartilage, arthrose, ménisque, ligaments et os en pratique
Une IRM du genou décrit souvent plusieurs anomalies. L’enjeu, ensuite, est de relier ces mots à vos symptômes, sans surinterpréter chaque ligne du compte-rendu. Le radiologue décrit ce qu’il voit ; votre médecin, lui, remet ces images dans votre contexte.
Cartilage : chondropathie et arthrose vues en détail
La chondropathie correspond à un cartilage qui se fissure, se ramollit ou s’amincit localement, parfois derrière la rotule ou sur le fémur/tibia selon les zones sollicitées. Mécaniquement, un cartilage abîmé favorise une micro-inflammation : la douleur apparaît surtout lors des charges répétées. Beaucoup de personnes le sentent dans les escaliers, et encore plus en descente.
L’arthrose est plus globale : pincement articulaire parfois visible sur radiographie, puis lésions cartilagineuses et remaniements osseux visibles à l’IRM quand on va plus loin dans le détail. Le piège classique est de voir “arthrose” écrit et d’en conclure que tout est figé. Or, une poussée inflammatoire passagère peut se moduler par la charge, le sommeil et un renforcement musculaire ciblé.
Le radiologue décrit parfois un “grade” selon une classification. C’est utile pour suivre dans le temps, mais cela ne prédit pas à lui seul votre niveau de douleur. Votre quotidien reste le baromètre : distance marchée, escaliers, station debout prolongée, sport possible sans rebond douloureux le lendemain.
Ménisque : lésions aiguës vs dégénératives
Les lésions méniscales peuvent être aiguës après pivot violent, ou dégénératives chez quelqu’un qui accumule des contraintes mécaniques avec l’âge. À l’IRM, on parle souvent de lésion méniscale : fissure horizontale, oblique ou radiaire, parfois associée à une extrusion (ménisque qui déborde).
Une fissure dégénérative n’entraîne pas toujours blocage ni indication chirurgicale immédiate. Beaucoup de situations se gèrent avec une adaptation temporaire, puis une kinésithérapie axée sur le contrôle moteur hanche-genou-cheville et une progression graduelle des charges. À l’inverse, un fragment déplacé responsable d’un vrai blocage mécanique change davantage la stratégie.
Vous vous demandez peut-être pourquoi deux personnes avec “la même fissure” n’ont pas les mêmes douleurs. La douleur dépend aussi du niveau d’inflammation synoviale, du tonus musculaire protecteur et même du sommeil. C’est frustrant, mais c’est une réalité clinique.
Ligaments croisés (LCA/LCP) et autres stabilisateurs
Le ligament croisé antérieur (LCA) revient très souvent dans les demandes : sensation de dérobement après pivot sportif, appréhension lors des changements de direction. L’IRM précise rupture complète ou partielle, état des fibres, et recherche des lésions associées possibles au ménisque et au cartilage.
Le ligament croisé postérieur (LCP) se blesse plutôt lors d’un choc direct tibia vers l’arrière (accident de voiture, chute). C’est moins fréquent, mais important : la stabilité postérieure influence certains choix thérapeutiques. On décrit aussi les ligaments collatéraux médial et latéral selon le contexte clinique.
Une rupture ligamentaire n’équivaut pas automatiquement à une opération. Le curseur dépend de votre niveau sportif, de votre métier, de la stabilité perçue et de vos objectifs concrets (reprendre un sport pivot-contact ou simplement marcher sans appréhension). Ici, imagerie, examen clinique et projet personnel doivent s’emboîter.
Os : œdème osseux et épanchement articulaire
L’œdème osseux ressemble à une “contusion interne” visible uniquement en IRM. Il apparaît après un choc ou un pivot important, parfois associé aux ruptures du LCA. Il peut expliquer des douleurs profondes persistantes même quand les ligaments paraissent stables cliniquement, et il rappelle surtout que le temps biologique de récupération compte.
L’épanchement articulaire correspond à un surplus de liquide dans l’articulation. Il accompagne inflammation, irritation cartilagineuse ou synovite. À lui seul, il ne dit pas pourquoi ça gonfle, mais son volume suit assez bien votre charge mécanique récente. Un petit épanchement chez un sportif en reprise accélérée est courant ; massif, chaud et très douloureux, il impose une vigilance différente.
Bon réflexe : distinguer ce que montre l’image (“il y a”) et ce qu’elle explique (“c’est responsable”). Une anomalie peut être silencieuse ; et, à l’inverse, une IRM peut être peu parlante malgré une vraie douleur fonctionnelle liée à des tissus péri-articulaires ou à un déséquilibre de charge.
Il est essentiel de comprendre les différents facteurs qui influencent la santé articulaire. Notre article sur les meilleurs aliments alcalins pour votre équilibre peut vous aider à choisir une alimentation bénéfique.
Comment se déroule l’examen : préparation
L’IRM du genou est un examen non invasif, mais il demande un minimum d’organisation pour être confortable et obtenir des images de qualité. Le point clé, c’est de limiter les mouvements : plus vous êtes à l’aise, plus c’est simple.
Avant l’examen, on vous posera des questions de sécurité liées au champ magnétique (pacemaker, certains implants, éclats métalliques, etc.). Retirez bijoux et objets métalliques, et signalez tout matériel médical ou antécédent pertinent. Si vous êtes claustrophobe, dites-le dès la prise de rendez-vous : il existe des adaptations possibles selon les centres.
Pendant l’examen, vous êtes allongé, le genou calé, et la machine fait du bruit par séquences. L’examen dure en général entre 15 et 30 minutes selon le protocole. La consigne la plus importante est simple : rester immobile, même si une position vous semble un peu longue.
La préparation à un examen médical est cruciale pour obtenir des résultats fiables. Vous pouvez également vous intéresser à notre article sur l’hydratation et la santé des reins, qui souligne l’importance de l’eau dans votre routine.
Foire aux questions
Quand faut-il envisager une IRM du genou après une douleur ou un traumatisme ?
L’IRM du genou est surtout utile quand la douleur persiste malgré le repos et la rééducation, ou en cas de blocage, gonflement important ou instabilité. Elle permet de différencier les lésions des tissus mous comme les ménisques, ligaments ou cartilage, surtout après un pivot ou un traumatisme sportif.
Quelle différence y a-t-il entre une IRM, une radiographie et une échographie du genou ?
La radiographie est adaptée pour voir l’os dur et détecter fractures ou arthrose, tandis que l’échographie cible les structures superficielles comme les tendons et les épanchements. L’IRM, elle, offre une vue détaillée des tissus mous internes (ménisques, ligaments, cartilage) et détecte des anomalies invisibles aux autres examens.
Que peut révéler une IRM du genou en cas de douleur chronique ?
L’IRM peut montrer des signes de chondropathie, arthrose débutante ou lésions méniscales dégénératives. Ces images aident à comprendre la cause des douleurs, mais ne sont pas toujours synonymes de gravité ; la corrélation avec les symptômes et l’examen clinique reste primordiale.
Comment se passe concrètement une IRM du genou ?
L’examen dure généralement entre 15 et 30 minutes, avec le genou immobilisé dans un appareil. Il n’y a pas de rayons X, mais un champ magnétique et des ondes radio sont utilisés, ce qui est sans douleur. Rester immobile est crucial pour obtenir des images nettes.
Une IRM peut-elle détecter une rupture du ligament croisé antérieur ?
Oui, l’IRM est l’examen de référence pour confirmer une rupture partielle ou complète du ligament croisé antérieur. Elle permet aussi d’évaluer les lésions associées aux ménisques ou au cartilage, ce qui guide la prise en charge adaptée selon le niveau d’activité et la stabilité ressentie.
Pourquoi une IRM peut-elle parfois ne pas expliquer toute la douleur au genou ?
Certaines anomalies visibles à l’IRM, comme des fissures méniscales dégénératives, ne provoquent pas toujours de symptômes. La douleur dépend aussi de facteurs inflammatoires, musculaires ou mécaniques, ce qui explique que l’image ne soit pas toujours le reflet exact de la gêne ressentie.