- Un bouton sur la langue correspond souvent à une papille enflammée ou une irritation bénigne qui guérit en 48–72 h.
- Évitez les irritants comme les aliments acides, épicés, l’alcool et les dentifrices contenant du SLS pour favoriser la cicatrisation.
- Les signes d’alerte incluent une lésion persistante plus de deux semaines, douleur intense, saignements ou ganglions sensibles.
- Une candidose ou un herpès buccal nécessitent un avis médical pour un traitement adapté.
- Le terrain (stress, reflux, carences) influence souvent l’apparition et la persistance des boutons sur la langue.
- Consultez un professionnel si l’évolution ne s’améliore pas après 3 jours ou en cas de symptômes graves.
Un bouton sur la langue, ça arrive souvent au mauvais moment. Vous mangez, vous parlez, et d’un coup ça pique, ça brûle, ça gêne. Le cerveau part vite sur des scénarios anxiogènes : infection, mycose, « et si c’était grave ? ». Sauf que l’aspect de la langue trompe facilement.
Une papille gonflée peut ressembler à une lésion, et une simple irritation peut mimer un début d’aphte. On va donc faire simple : observer, trier, agir sur 48–72 h, puis savoir quand consulter.
Boutons sur la langue : de quoi parle-t-on vraiment ?
Une même sensation de « bouton » peut recouvrir des réalités très différentes. Ça va de la papille irritée à l’ulcération buccale, avec des niveaux d’urgence qui n’ont rien à voir. Avant de conclure, il faut donc préciser ce que vous voyez (et où).
Papilles vs vraies lésions : repères visuels simples
La langue est tapissée de papilles gustatives, comme un tapis à petits reliefs. Quand certaines s’enflamment, elles gonflent et deviennent sensibles au frottement ou au chaud. Résultat : ce fameux « bouton », souvent rouge ou rosé, et surtout en relief.
À côté, on rencontre de « vraies » lésions : aphte (petit cratère douloureux), vésicule (petite cloque), plaque blanche (dépôt ou mycose), ou rougeur diffuse (glossite). Le vocabulaire aide parce qu’il oblige à regarder plutôt qu’à deviner.
Un repère simple : une papille enflammée reste un relief. Un aphte est plutôt une ulcération buccale, donc un creux, parfois entouré d’un halo rouge. Une vésicule, elle, ressemble davantage à une petite bulle fragile qui peut se rompre.
En consultation, je vois souvent des personnes persuadées d’avoir « plein de boutons » alors qu’elles découvrent juste leurs papilles parce qu’elles les scrutent pour la première fois. Honnêtement, c’est humain.
Où est le “bouton” ? Ce que suggère la localisation
Au bout de la langue, on pense souvent à une papillite ou à un petit traumatisme. C’est la zone qui prend les chocs : morsure, frottement contre les dents, aliments trop chauds. Le bout est un peu le pare-chocs.
Sur les bords latéraux, le frottement joue beaucoup aussi : dents légèrement coupantes, appareil dentaire, bruxisme nocturne. Vous serrez les mâchoires la nuit ? Parfois la langue paie l’addition au réveil.
Sous la langue ou près du frein lingual, on surveille davantage, car certaines lésions y sont moins « banales ». Ça ne veut pas dire grave automatiquement. En revanche, si ça persiste ou si ça durcit au toucher, on ne traîne pas.
Près du fond de gorge et des amygdales, on peut confondre avec des éléments ORL (angine virale par exemple) ou du reflux. La localisation oriente, mais ne tranche jamais à elle seule.
Reconnaître le type de lésion : le mini-triage qui évite les fausses pistes
Quelques critères concrets suffisent souvent pour passer du « je panique » à « je comprends ce que je regarde ». L’idée est d’avancer par étapes : irritations, puis inflammation, et enfin infection possible selon les signes.
Douleur, brûlure, picotements, saignement : les signaux qui orientent
Imaginez un curseur. Au début, il y a l’irritation : ça pique surtout au contact. Ensuite vient l’inflammation, avec une douleur plus constante. On suspecte davantage une infection quand s’ajoutent une fièvre, une extension rapide ou des ganglions sensibles.
La douleur « en point », très localisée, évoque souvent une papille enflammée ou une petite morsure. La brûlure diffuse fait plutôt penser à une sécheresse buccale (xérostomie), à un reflux gastro-œsophagien ou à une glossite selon le terrain.
Le saignement franc n’est pas typique d’une simple papillite. Il arrive après un brossage agressif ou quand on gratte trop… ce qui arrive plus souvent qu’on ne le croit quand on s’observe longuement dans le miroir.
Vous vous demandez peut-être : « Et si ça fait mal mais que je ne vois rien ? » C’est fréquent dans les glossodynies et les sécheresses buccales. Dans ce cas, le contexte global compte plus que la chasse au « bouton ».
Plaque blanche, rougeur diffuse, vésicules, ulcération : ce que chaque aspect évoque
Une langue blanche peut n’être qu’un dépôt lié à une hydratation insuffisante ou à une hygiène buccale perfectible, surtout le matin. Mais si c’est épais, associé à une brûlure et à un goût altéré, on pense davantage à une candidose buccale.
Une rougeur diffuse avec une langue plus lisse (« dépapillée ») fait évoquer une glossite. On explore alors volontiers le fer, la vitamine B12 et les folates selon votre profil et vos symptômes associés, comme une fatigue marquée.
Des vésicules groupées, rapidement douloureuses puis érodées, font penser à un herpès buccal chez certaines personnes déjà porteuses du virus. La contagiosité entre en jeu et change la conduite au quotidien.
Enfin, l’aphte typique ressemble à un petit cratère blanchâtre ou jaunâtre entouré d’un halo rouge, très sensible aux aliments acides. Un aphte isolé n’a rien d’extraordinaire, sauf en cas de récidives nombreuses ou de contexte particulier.
Tableau comparatif : papillite vs aphte vs candidose vs herpès vs lésion suspecte
| Situation | Durée habituelle | Contagiosité | Douleur | Aspect typique | Conduite |
|---|---|---|---|---|---|
| Papillite linguale transitoire | 1 à 4 jours | Non | Modérée au contact | Papille rouge/rosée en relief | Mesures locales douces 48–72 h |
| Aphte | 7 à 14 jours | Non | Vive surtout en mangeant | Ulcération ronde/ovale avec halo rouge | Protection locale + éviter irritants |
| Candidose buccale / mycose de la langue | Jours à semaines sans traitement | Faible (souvent opportuniste) | Brûlure + gêne diffuse | Dépôts blancs parfois détachables + rougeur dessous | Avis médical si suspicion |
| Herpès buccal | 7 à 10 jours | Oui (contact muqueux) | Souvent importante au début | Vésicules puis érosions groupées | Précautions + avis médical selon sévérité |
| Lésion suspecte (persistante) | Plus de 2 semaines | Non applicable | Variable, parfois faible | Plaque/ulcération indurée + saignement possible | Consultation dentiste/médecin/ORL |
Un tableau aide, mais gardez en tête qu’on coche rarement toutes les cases. Votre bouche n’a pas lu les définitions.
Les causes les plus courantes (et souvent bénignes) au quotidien
Dans la majorité des cas chez l’adulte en bonne santé globale, on retrouve soit une papillite transitoire, soit un traumatisme léger entretenu par nos habitudes. La bonne nouvelle, c’est que ces situations s’améliorent souvent vite si on arrête d’irriter la zone.
Papillite linguale transitoire : pourquoi ça arrive
La papillite linguale transitoire correspond souvent à une micro-inflammation localisée des papilles gustatives. Elle apparaît parfois sans raison évidente : petit épisode inflammatoire, puis disparition spontanée en quelques jours.
Certains facteurs semblent la favoriser : frottements répétés (langue contre dents), période de stress ou de sommeil court, où l’on serre davantage la mâchoire. Vous dormez mal depuis quelques nuits ? Ça compte plus qu’on ne le pense.
Les aliments acides et épicés entretiennent la douleur parce qu’ils stimulent des terminaisons nerveuses déjà à vif. Ce n’est pas « dangereux », mais c’est franchement pénible.
Dans ces cas-là, on vise surtout le confort et on laisse passer l’épisode. Inutile de transformer votre bouche en laboratoire en testant dix produits différents en 24 heures.
Irritation et traumatisme : morsure, brûlure alimentaire, frottements
La morsure est un grand classique : vous mangez vite ou vous parlez en mâchant, et voilà un bord latéral entaillé. La zone s’enflamme ensuite et reste douloureuse plusieurs jours, même si on a oublié le moment exact où tout a commencé.
Les brûlures alimentaires arrivent aussi très vite, avec une boisson trop chaude ou un plat dont le cœur sort brûlant du micro-ondes. Sur le moment, on n’y pense pas toujours, puis une petite ulcération superficielle apparaît et cicatrise seule.
Si vous portez un appareil orthodontique ou une prothèse mal ajustée, le frottement entretient l’inflammation. C’est comme frotter le même endroit tous les jours : la muqueuse finit par s’échauffer, puis se fragilise encore davantage.
Et il y a le bruxisme nocturne (grincement ou serrage des dents), qui rend parfois la langue douloureuse au réveil avec des marques dentaires sur les côtés (« langue festonnée »). Parfois, agir sur ce facteur mécanique soulage autant qu’un gel local.
Déclencheurs alimentaires et produits : acide/épicé et dentifrice SLS
Les aliments acides (agrumes, vinaigre), épicés, alcoolisés ou très salés sont des accélérateurs d’inconfort quand une irritation existe déjà. Ils font monter le signal douleur, comme si vous appuyiez sur une zone déjà sensible.
Côté hygiène orale, certains bains de bouche alcoolisés irritent nettement chez les personnes sensibles. Même logique pour certains dentifrices contenant du SLS (laurylsulfate de sodium) : beaucoup les tolèrent très bien, mais chez certains, ils favorisent des aphtes ou des irritations récidivantes.
Vous avez changé récemment de dentifrice ? Ou commencé un bain de bouche quotidien « pour assainir » ? En consultation, je vois régulièrement des récidives liées uniquement à ce changement, surtout quand il existe déjà une sécheresse buccale.
Enfin, les allergies alimentaires existent, mais elles sont moins fréquentes qu’on ne l’imagine. Une allergie donne plutôt des démangeaisons diffuses, un gonflement des lèvres ou de la langue, une urticaire, voire une gêne respiratoire. Là, on change clairement de niveau d’alerte.
Il est également intéressant de se pencher sur les remèdes naturels pour les aphtes, qui peuvent parfois être confondus avec des boutons sur la langue. Découvrez des solutions efficaces dans notre article sur les remèdes aphtes de mamies.
Quand un “bouton” peut être infectieux : mycose, virus et autres scénarios
On bascule vers l’hypothèse infectieuse quand il existe une extension rapide, une atteinte étendue, des signes généraux, des facteurs favorisants connus, ou un aspect très typique (dépôts blanchâtres persistants, vésicules groupées). L’objectif n’est pas de s’alarmer, mais d’éviter de passer à côté d’un tableau qui nécessite un traitement.
Candidose : dépôts blanchâtres et facteurs favorisants
La candidose buccale correspond généralement à une prolifération opportuniste d’un champignon déjà présent chez beaucoup de personnes. On parle parfois de mycose de la langue. Cela survient quand l’équilibre local est perturbé.
Les signes fréquents : dépôts blanchâtres adhérents, sensation de brûlure, goût modifié, et gêne diffuse plus que douleur ponctuelle. Parfois, cela touche aussi les commissures des lèvres (perlèche).
Côté facteurs favorisants, pensez à un antibiotique récent, un inhalateur corticoïde sans rinçage après usage, un diabète mal équilibré, une immunodépression ou une xérostomie importante. Vous utilisez un spray pour l’asthme ? Rincer soigneusement après chaque prise change vraiment la donne.
Si vous cochez plusieurs facteurs et que l’aspect est compatible, mieux vaut consulter pour confirmer et traiter correctement. Multiplier les bains de bouche antiseptiques « au cas où » irrite souvent plus que ça n’aide.
Herpès buccal : vésicules et précautions
L’herpès buccal se manifeste classiquement par de petites vésicules regroupées autour des lèvres, mais il peut aussi toucher les muqueuses buccales selon les personnes. La sensation précoce typique est celle de picotements, puis la douleur s’installe.
Quand les vésicules se rompent, elles deviennent de petites érosions très sensibles. La contagiosité est réelle pendant les poussées, donc prudence avec les baisers, le partage de couverts ou de verres, et les contacts peau-muqueuse.
Certaines situations déclenchantes reviennent souvent : fatigue intense, exposition solaire forte chez certains, épisodes fébriles. Si votre « bouton » est apparu après deux nuits trop courtes, ce n’est pas rare.
Si vous êtes sujet à des poussées sévères, ou si la douleur empêche de manger et de boire correctement, un avis médical est utile pour discuter une prise en charge adaptée.
Quand penser infection plutôt qu’irritation simple
Une irritation locale reste généralement limitée et régresse assez vite si on supprime ce qui frotte ou ce qui brûle. À l’inverse, on pense davantage à une infection devant une extension rapide, des atteintes multiples dans toute la bouche, ou une fièvre associée.
Des ganglions sensibles sous la mâchoire peuvent accompagner des infections virales ou bactériennes ORL, surtout si des maux de gorge sont présents. Une mauvaise haleine marquée avec des plaques diffuses oriente aussi plus vers une atteinte infectieuse que vers une papille isolée.
Une gêne importante pour avaler, parler ou ouvrir la bouche doit alerter. Non pas parce que c’est forcément grave, mais parce qu’on sort du scénario bénin et auto-résolutif habituel.
Beaucoup aggravent involontairement leur situation en testant successivement citron, bains antiseptiques forts et grattage mécanique dans la même journée. Résultat : la muqueuse devient encore plus inflammatoire.
Terrain et causes générales : reflux, médicaments et micronutriments à vérifier
Quand les épisodes se répètent, ou quand toute la langue devient douloureuse sans cause locale évidente, on gagne du temps en regardant le terrain. Reflux, traitements, sécheresse et statut micronutritionnel peuvent expliquer une partie du tableau, même si le « bouton » semble très local.
Carences en fer B12 folates : signes compatibles et logique réservoir
Une glossite par carence peut donner une langue plus rouge et douloureuse, parfois plus lisse parce que certaines papilles s’atrophient. On peut aussi voir des fissures aux commissures, des aphtes récidivants, et une fatigue persistante.
Je raisonne souvent comme avec un réservoir. Le niveau dépend des apports, mais aussi de l’absorption intestinale et des pertes (règles abondantes, saignements digestifs). Pour le fer, une ferritine basse signifie une réserve basse, parfois avant même une anémie visible.
Pour la vitamine B12 et les folates, la logique est similaire : apports (produits animaux pour la B12), absorption (estomac et intestin), médicaments (IPP notamment), ou contexte (régime végétalien non supplémenté). Si vous prenez déjà un IPP, ça mérite parfois discussion, car l’acidité gastrique participe indirectement aux étapes d’assimilation.
On ne supplémente pas « au hasard ». Mais s’il existe des signes compatibles et un terrain propice, demander ferritine, B12 et folates devient rationnel, surtout si les épisodes durent depuis des semaines ou des mois.
Reflux gastro-œsophagien et sécheresse buccale
Le reflux gastro-œsophagien peut irriter l’arrière-gorge et les muqueuses orales via des remontées acides nocturnes. Certains décrivent un goût acide au réveil, une voix rauque ou une toux sèche. La langue devient alors sensible, sans vrai bouton unique évident.
La xérostomie (sécheresse) joue aussi comme amplificateur. La salive est un film protecteur : moins il y en a, plus chaque aliment devient abrasif. Causes fréquentes : hydratation insuffisante, respiration bouche ouverte, tabac, stress, et certains médicaments.
Le sommeil intervient directement. Quand on dort mal, bouche ouverte, la salive diminue et le reflux augmente parfois. Résultat : muqueuse échauffée au matin, et douleurs plus faciles à déclencher.
Dans ces cas-là, traiter uniquement le symptôme local soulage peu si la cause continue chaque nuit. Ajuster le dîner, la position de sommeil et l’hydratation fait partie du plan concret.
Médicaments et contexte médical : quand le raisonnement change
Des antibiotiques récents favorisent des candidoses chez certaines personnes. Les corticoïdes inhalés augmentent le risque local si le rinçage est insuffisant. Les IPP modifient l’acidité gastrique et peuvent influencer indirectement certains statuts micronutritionnels selon la durée, la dose et le contexte médical.
Certains traitements diminuent la salivation (antidépresseurs, antihistaminiques, anticholinergiques), ce qui rend la muqueuse plus fragile. Et l’immunodépression (par exemple sous traitements immunosuppresseurs) change complètement le seuil de vigilance face à des infections inhabituelles.
C’est là que mon repère clinique reste simple : même symptôme apparent, raisonnement différent selon le contexte. Un dépôt blanc après antibiotiques n’a pas la même probabilité qu’une douleur apparue juste après une morsure nette.
Enfin, attention aux automédications répétées avec des antiseptiques type chlorhexidine hors indication claire. Cela peut modifier la flore orale et irriter chez certaines personnes. L’objectif reste le confort et la cicatrisation, pas une « stérilisation » permanente.
Pistes d’orientation pour bilan biologique ciblé
Un bilan se discute surtout si les douleurs ou l’inflammation de la langue reviennent régulièrement, ou s’accompagnent de fatigue inexpliquée, essoufflement, teint pâle, chute de cheveux, règles abondantes, ou troubles neurologiques légers (fourmillements) compatibles avec une carence en B12.
Dans ces situations, ferritine, NFS, vitamine B12 et folates sont classiquement discutables selon le profil. Parfois, le zinc se discute aussi, mais moins systématiquement : mieux vaut partir du duo symptômes-terrain plutôt que d’une liste infinie.
Si vous suivez un régime végétalien ou avez fortement réduit les produits animaux, la B12 devient centrale. Si vous avez des règles abondantes, le fer redevient prioritaire. Et en cas de troubles digestifs chroniques (diarrhées, impression de malabsorption), un avis médical est utile, car il n’y a pas de correction durable sans traiter la cause.
En parallèle, il est essentiel de vérifier l’apport en micronutriments, car un déséquilibre peut avoir des conséquences sur la santé buccale. Pour approfondir ce sujet, consultez notre liste des aliments riches en potassium.
Que faire sur 48–72 h : soulager sans se tromper (et sans irriter davantage)
Sur trois jours courts, on vise deux choses : calmer l’inflammation locale et observer l’évolution. Cette trajectoire dit souvent plus que la photo prise en gros plan. Si ça régresse nettement, on est le plus souvent dans un scénario bénin.
Protocole J1 J2 J3 : gestes maison concrets
Jour 1 : mettez sur pause les irritants. Évitez aliments acides, épicés, alcool, et boissons très chaudes. Faites des rinçages doux à l’eau tiède légèrement salée, deux fois par jour, brièvement, puis stop.
Jour 2 : maintenez une alimentation « douce ». Si la douleur gêne, un glaçon laissé fondre lentement peut anesthésier brièvement. Un gel protecteur oral de type filmogène aide certaines personnes ; sinon, un gel anesthésiant léger, ponctuellement avant le repas, peut suffire.
Jour 3 : évaluez objectivement. Est-ce plus petit ? Moins douloureux ? Si oui, continuez encore 24 à 48 h, puis reprenez progressivement une alimentation normale. Si aucune amélioration nette, reconsidérez les hypothèses : infection, traumatisme persistant, ou terrain.
Notez deux détails utiles : la taille approximative en millimètres et la localisation exacte. C’est simple, mais très efficace si vous devez consulter ensuite.
Ce qu’il vaut mieux éviter absolument
Évitez de gratter ou de percer. Même un geste « léger » entretient le micro-traumatisme, et la cicatrisation repart de zéro chaque jour. La muqueuse orale cicatrise vite, à condition de la laisser tranquille.
Limitez les bains de bouche forts au quotidien. La chlorhexidine a une place précise (gingivites, indications ciblées), mais utilisée sans raison elle peut assécher, irriter et perturber l’équilibre microbien oral. Deux jours « intensifs » ne compensent pas dix jours d’irritation continue.
Évitez l’alcool pur en mode « désinfection maison ». Ça brûle littéralement des tissus déjà fragilisés. Même logique pour le citron appliqué directement sur un aphte : anesthésie brève, puis rebond douloureux fréquent.
Enfin, méfiance avec le dentifrice SLS si vous avez une tendance aux aphtes ou irritations répétées. Tester une version sans SLS pendant 3 à 4 semaines donne souvent une information claire, sans risque majeur.
Quand traitement médical devient pertinent
Si la suspicion de candidose est réaliste (dépôts blancs persistants, brûlure, facteur favorisant), un traitement antifongique prescrit a du sens. Sinon, l’épisode peut traîner des semaines, et les rinçages seuls suffisent rarement.
Si le tableau évoque un herpès sévère et précoce (vésicules multiples, très douloureuses), un antiviral peut être discuté selon le délai depuis le début des symptômes et le profil de la personne. Plus l’évaluation est précoce, plus la prise en charge est ciblable.
Pour un aphte unique très douloureux, médecin ou dentiste peut proposer des topiques anti-inflammatoires locaux adaptés. L’objectif est simple : pouvoir manger, boire et dormir correctement pendant la cicatrisation naturelle.
Et si la cause mécanique est évidente (appareil blessant, dent fracturée, bord tranchant), la correction locale traite la cause à la racine, bien mieux que des gels répétés.
Repères pratiques timing fréquence choix produits
Les rinçages doux se font idéalement après les repas. En cas d’ulcération sensible, attendez 30 minutes avant le brossage ; sinon, un brossage normal et doux suffit. Ne dépassez pas 2 à 3 rinçages par jour, sauf recommandation médicale spécifique.
Reprenez épices et acides quand la douleur a clairement diminué pendant deux jours consécutifs. Sinon, vous relancez l’inflammation au moment même où le tissu réparait tranquillement.
Pour choisir un dentifrice sans SLS, cherchez la mention « sans laurylsulfate ». La texture mousse moins : c’est normal. Si la sensibilité persiste, un goût neutre ou un menthol doux est souvent mieux toléré que des arômes très puissants.
Le gel anesthésiant peut aider ponctuellement avant un repas. Évitez en revanche les applications toutes les heures : cela masque l’évolution réelle et peut retarder la décision de consulter quand il le faudrait.
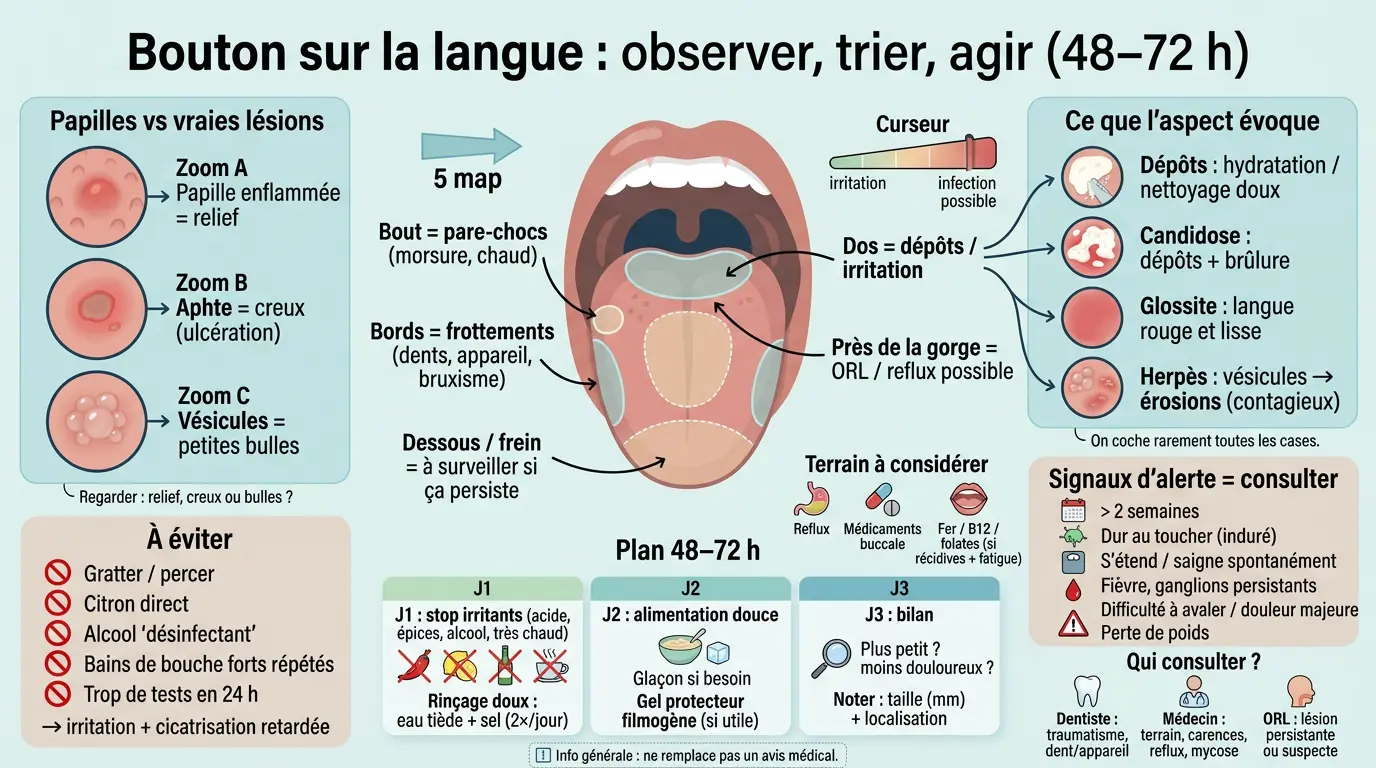
Les signaux d’alerte et le bon interlocuteur pour avancer sereinement
On garde la tête froide avec un trio : aspect, durée, terrain. Dès qu’un critère sort du cadre habituel bénin et auto-limité, mieux vaut un avis professionnel ciblé plutôt que d’attendre des semaines.
Une durée de plus de deux semaines justifie une consultation. Même chose pour une lésion dure (indurée), une ulcération qui s’étend malgré des mesures douces, ou des saignements spontanés répétés. Des ganglions persistants, une perte de poids, une difficulté à avaler, ou une voix modifiée durable doivent aussi faire consulter.
Une douleur majeure qui empêche de boire ou de manger mérite une consultation rapide. Ce n’est pas forcément grave, mais l’hydratation et l’alimentation ne doivent pas être compromises. Et, plus rarement, une lésion persistante atypique impose d’exclure un cancer de la bouche : c’est peu fréquent, mais c’est précisément la persistance qui doit faire vérifier.
Qui voir ? Le dentiste est le bon interlocuteur si vous suspectez un traumatisme (appareil, prothèse, bord tranchant) ou des ulcérations clairement liées aux dents. Le médecin généraliste est adapté si le terrain est en cause (médicaments, suspicion de carence, reflux, candidose, besoin de bilan sanguin). L’ORL est indiqué si la lésion est persistante ou suspecte, si elle siège dans des zones difficiles d’accès, ou si un examen approfondi (voire une biopsie) est nécessaire.
Dans certains contextes, la prudence doit être renforcée. Chez l’enfant, l’évolution peut être rapide et la déshydratation arrive vite. Pendant la grossesse, l’immunité et les muqueuses changent, et certains traitements sont contre-indiqués. En cas de diabète, d’immunodépression ou de corticothérapie prolongée, le risque infectieux augmente et l’autodiagnostic « maison » coûte plus cher.
Retenir une logique simple aide à reprendre la main. Regardez l’aspect réel, interrogez la durée, comparez l’évolution jour après jour, et tenez compte du terrain (reflux, médicaments, sécheresse). Si ça s’améliore clairement en trois jours, c’est le plus souvent bénin ; si ça persiste, durcit ou s’étend, consulter est la ligne la plus sûre.
Enfin, il est crucial de savoir quels signes d’alerte peuvent nécessiter une consultation médicale. Pour mieux comprendre les médicaments qui peuvent influencer votre santé, jetez un œil à notre liste de médicaments.
Foire aux questions
Comment différencier un bouton sur la langue d’une simple papille enflammée ?
Un bouton sur la langue peut être une papille gustative gonflée, qui forme un relief rouge ou rosé, ou une vraie lésion comme un aphte, qui est une ulcération creuse entourée d’un halo rouge. Observer la forme (relief vs creux) et la douleur permet souvent de faire la distinction.
Quels sont les gestes à adopter en cas de bouton sur la langue qui apparaît soudainement ?
Il faut éviter les irritants comme les aliments acides, épicés ou très chauds, et pratiquer des rinçages doux à l’eau tiède salée. Le repos de la muqueuse pendant 48 à 72 heures permet souvent une amélioration spontanée sans surcharger la zone avec trop de produits.
Quand faut-il consulter un professionnel de santé pour un bouton sur la langue ?
Si la lésion persiste plus de deux semaines, s’étend, devient dure ou saigne, ou si la douleur empêche de manger et de boire, une consultation est recommandée. De même, la présence de ganglions sensibles ou de signes généraux comme la fièvre justifie un avis médical.
Quels facteurs favorisent l’apparition de boutons sur la langue ?
Le stress, le bruxisme nocturne, les morsures accidentelles, et certains produits comme les dentifrices contenant du laurylsulfate de sodium peuvent irriter la langue. Les aliments acides ou épicés aggravent souvent la sensation douloureuse.
Une mycose peut-elle se manifester par des boutons sur la langue ?
La candidose buccale se traduit plutôt par des dépôts blancs adhérents et une brûlure diffuse plutôt qu’un bouton isolé. Elle survient souvent après un traitement antibiotique ou chez les personnes avec un système immunitaire affaibli. Un traitement antifongique peut être nécessaire si les symptômes persistent.

