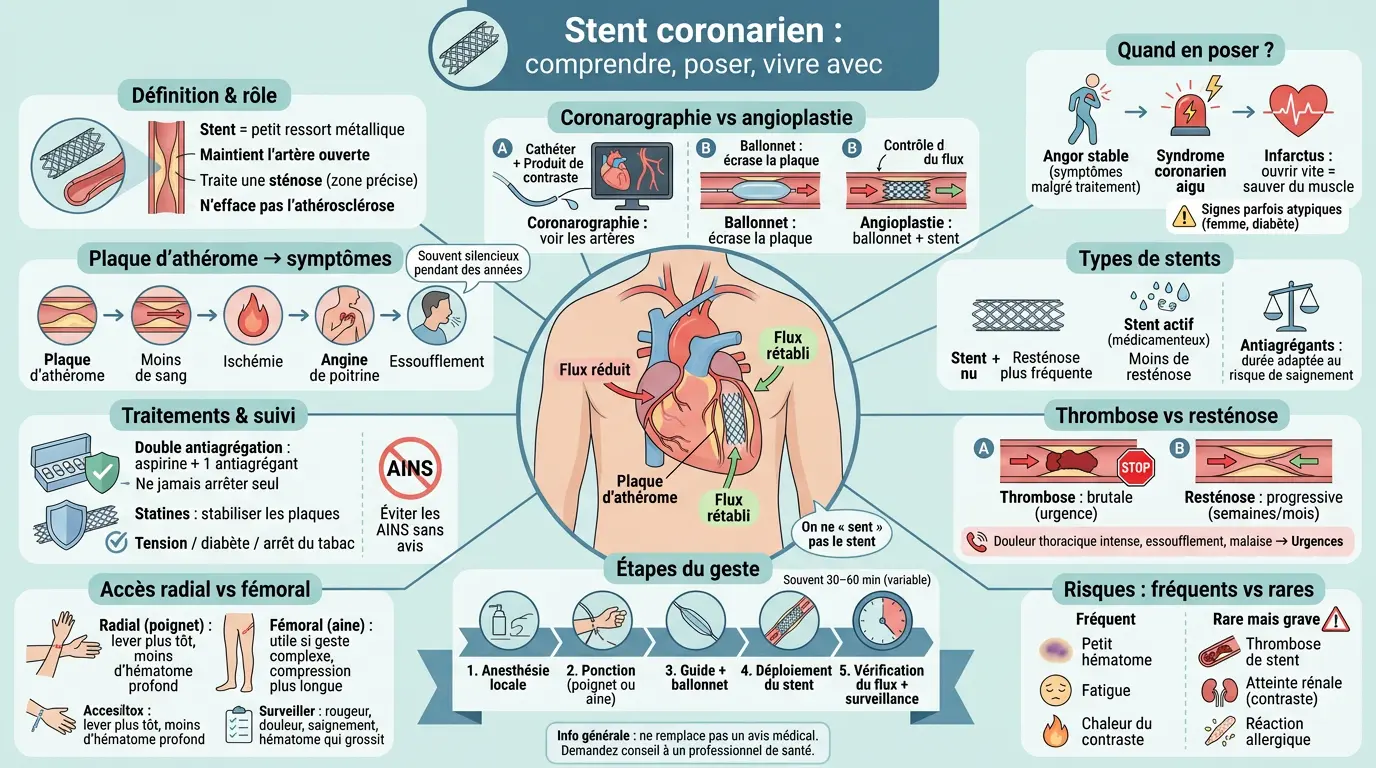
- Un stent cœur maintient l’artère ouverte pour améliorer la circulation sanguine.
- La coronarographie et l’angioplastie sont essentielles pour poser un stent coronarien.
- Les stents actifs réduisent le risque de resténose grâce à un médicament local.
- La double antiagrégation plaquettaire est cruciale après la pose d’un stent.
Quand on nous annonce la pose d’un stent au cœur, on pense tout de suite à l’urgence, au risque… et à une foule de questions. Est-ce que ça fait mal ? Est-ce qu’on va « sentir » le stent ? Et après, on vit comment ? Ici, on remet les choses à plat avec des mots simples et des repères concrets. L’objectif : comprendre à quoi sert un stent coronarien, comment se déroule l’angioplastie, quels sont les risques réels, et surtout ce qui change (ou pas) dans le suivi au quotidien.
Stent cœur : définition simple, rôle et types (nu ou actif)
Quelques notions bien posées suffisent pour comprendre pourquoi un stent peut soulager et protéger le cœur. Et aussi pourquoi tous les stents ne se valent pas, même s’ils se ressemblent beaucoup sur le papier.
Qu’est-ce qu’un stent coronarien et pourquoi il aide en cas de plaque d’athérome
Un stent coronarien est une petite endoprothèse métallique en forme de ressort. Il est placé à l’intérieur d’une artère coronaire, ces vaisseaux qui apportent l’oxygène au muscle cardiaque. Son rôle est simple : maintenir l’artère ouverte.
Quand une artère se rétrécit à cause d’une plaque d’athérome (dépôts de graisses, cholestérol, cellules inflammatoires), le sang circule moins bien. Cela peut provoquer une angine de poitrine, une douleur thoracique à l’effort, ou de l’essoufflement. Et si vous avez l’impression que cela survient « d’un coup », c’est souvent parce que la plaque évoluait en silence depuis des années.
Le stent ne supprime pas la maladie de fond (l’athérosclérose). Il traite une zone précise de sténose, c’est-à-dire un rétrécissement significatif. On y a recours quand ce rétrécissement provoque des symptômes ou met le cœur en danger, notamment dans un contexte aigu.
Coronarographie, angioplastie et pose du stent : qui fait quoi et quand intervient le ballonnet
La coronarographie est l’examen qui permet de voir les artères coronaires. On injecte un produit de contraste via un cathéter très fin, ce qui rend visibles les zones rétrécies sur écran. C’est souvent l’étape qui clarifie tout : localisation, sévérité, nombre d’artères concernées.
L’angioplastie coronaire est le geste thérapeutique, parfois réalisé dans la foulée. Le cardiologue interventionnel avance un petit ballonnet jusqu’à la zone rétrécie, puis le gonfle brièvement. Le ballonnet écrase la plaque contre la paroi et réouvre le passage.
Le stent est ensuite déployé pour stabiliser le résultat. Il agit comme un tuteur interne afin que l’artère ne se referme pas trop vite. Beaucoup de personnes sont d’ailleurs surprises par la taille minuscule du matériel au regard de l’enjeu.
Stent nu ou stent actif : différences pratiques et impact sur la resténose
On distingue deux grandes familles : le stent nu (métallique simple) et le stent actif, aussi appelé stent médicamenteux. Ce dernier libère localement une substance qui limite la prolifération cellulaire excessive, responsable du re-rétrécissement.
Avec un stent nu, le risque principal à moyen terme est plus élevé : la resténose, liée à une cicatrisation trop abondante dans le stent. Avec un stent actif, ce risque diminue nettement dans de nombreuses situations, notamment pour les lésions longues ou chez les personnes diabétiques.
En contrepartie, selon votre situation (notamment le risque hémorragique), la durée recommandée de double antiagrégation peut varier. C’est là que le cardiologue ajuste finement : trouver le bon équilibre entre prévention d’une thrombose de stent et limitation des saignements.
| Type de stent | Principe | Avantage principal | Limite principale | Usage fréquent |
|---|---|---|---|---|
| Stent nu | Métal seul | Simple, parfois utile si un traitement antiagrégant court est nécessaire | Resténose plus fréquente | Cas sélectionnés |
| Stent actif (médicamenteux) | Métal + médicament local | Moins de resténose dans beaucoup de cas | Nécessite une stratégie antiagrégante adaptée | Très courant aujourd’hui |
Un point rassurant : quel que soit le type choisi, vous n’avez pas à décider seul. Le choix dépend de votre terrain, du type de lésion et des traitements possibles ensuite.
Dans quels cas on en pose un : angor, infarctus et sténose coronarienne
La décision ne repose pas uniquement sur une image d’artère « abîmée ». Elle dépend aussi des symptômes, du degré d’urgence et de ce que montrent les examens sur l’impact réel de la lésion.
Les grandes indications : angor stable, syndrome coronarien aigu et infarctus
En cas d’angor stable (douleur thoracique prévisible à l’effort), on discute la pose d’un stent si une sténose serrée symptomatique persiste malgré les traitements, ou si elle concerne une zone importante du cœur. L’objectif est alors surtout d’améliorer les symptômes et la qualité de vie.
Dans un syndrome coronarien aigu, l’enjeu change d’échelle. Il peut s’agir d’un angor instable ou d’un infarctus du myocarde, quand une artère se bouche brutalement par un caillot sur une plaque fissurée. Dans ce contexte, ouvrir rapidement avec angioplastie et stent peut sauver du muscle cardiaque.
À noter : certains infarctus sont atypiques, notamment chez la femme ou chez les personnes diabétiques. La douleur peut être moins marquée, remplacée par un essoufflement, un malaise ou une fatigue inhabituelle, ce qui justifie de ne pas banaliser ces signes.
Comment on pèse bénéfice/risque selon votre terrain
La pose d’un stent n’est pas « juste » un geste technique. Elle implique ensuite des médicaments antiagrégants plaquettaires pendant une durée définie, ce qui compte beaucoup si vous avez déjà eu des saignements digestifs ou si une opération est prévue prochainement.
L’âge avancé n’empêche pas automatiquement l’intervention, mais il peut modifier les priorités. On tient aussi compte du diabète (athérosclérose souvent plus diffuse), d’une insuffisance rénale (sensibilité au produit de contraste), ou d’antécédents cardiovasculaires comme un AVC ou un pontage.
Le fil conducteur reste le même : maximiser la protection contre une récidive d’infarctus tout en minimisant les complications, notamment hémorragiques ou rénales. Ce raisonnement est toujours individualisé, même si l’on aimerait parfois une réponse immédiate en « oui/non ».
Examens utiles avant décision : ECG, effort, imagerie et mesure fonctionnelle
En urgence comme en consultation programmée, l’électrocardiogramme est un examen clé pour repérer une souffrance du muscle cardiaque ou des troubles du rythme associés. On complète souvent par une prise de sang avec dosage des troponines si un infarctus est suspecté.
Pour explorer un angor stable : test d’effort sur vélo ou tapis roulant quand c’est possible, échographie cardiaque pour évaluer la contraction du cœur et les valves. Selon les cas, une scintigraphie myocardique ou un scanner coronaire peuvent aussi aider à cartographier les lésions avant une coronarographie invasive.
Pendant la coronarographie, on peut parfois mesurer la sévérité fonctionnelle d’une lésion au-delà du simple « pourcentage » de rétrécissement. Cela évite de poser un stent sur une plaque impressionnante à l’image, mais peu gênante pour le flux sanguin.
La pose par angioplastie : étapes, durée, hospitalisation et retour à la maison
Une fois l’indication posée, le geste suit un déroulé très codifié. La surveillance avant et après l’intervention fait partie intégrante de la sécurité, au même titre que la technique elle-même.
Déroulé pas à pas : anesthésie locale, cathéter, ballonnet puis contrôle final
L’intervention se fait généralement sous anesthésie locale au point de ponction, avec un patient éveillé mais détendu. On introduit un cathéter dans une artère, puis on remonte jusqu’au cœur sous contrôle radiologique, grâce à de petites injections de produit de contraste.
Une fois la zone ciblée atteinte, on passe un guide puis on gonfle brièvement un ballonnet pour dilater la zone rétrécie. Le stent, monté sur ballonnet, est ensuite déployé exactement au bon endroit afin d’appuyer contre la paroi interne.
À la fin, l’équipe vérifie immédiatement que le flux sanguin est bon dans l’artère traitée et qu’il n’y a pas de complication visible (par exemple une dissection importante ou un caillot résiduel significatif). Beaucoup décrivent surtout une sensation inhabituelle lors de certaines injections, plus qu’une douleur persistante.
Durée typique ressentis possibles surveillance post-procédure
La durée varie selon la complexité, mais beaucoup d’angioplasties durent environ 30 minutes à 1 heure, hors installation et surveillance. Si plusieurs artères sont traitées ou si les lésions sont très calcifiées, cela peut être plus long, sans que ce soit anormal.
Côté sensations, une chaleur liée au produit de contraste est assez classique. Une gêne thoracique brève peut aussi survenir lors du gonflage du ballonnet, car le flux est temporairement réduit localement. Il faut la signaler : cela aide l’équipe à adapter le rythme, la pression et, si besoin, des antalgiques légers.
Après la procédure, la surveillance porte sur la tension, le pouls, l’ECG, la douleur, le point de ponction et l’éventuel saignement. L’hydratation est souvent encouragée, surtout chez les personnes à risque rénal. En situation stable, la sortie peut être rapide ; après un syndrome coronarien aigu, l’hospitalisation est souvent plus longue.
Accès radial vs accès fémoral confort risques précautions
Deux voies principales existent : l’accès radial au poignet et l’accès fémoral au pli de l’aine. L’accès radial est très utilisé, car il permet souvent de se lever plus tôt et réduit le risque d’hématome profond important chez certains profils. Il est aussi, en pratique, plus confortable après le geste.
Avec l’accès radial, la compression est généralement plus simple, ce qui limite la durée d’alitement. En revanche, il faut que l’anatomie s’y prête et que l’artère radiale soit suffisamment perméable. Si ce n’est pas le cas, l’équipe bascule vers une autre voie, sans que cela soit inquiétant.
Avec l’accès fémoral, le trajet est parfois plus direct et utile pour des gestes complexes ou du matériel spécifique. Le revers est un risque différent de saignement local, avec une compression plus prolongée et des consignes strictes sur la flexion de la hanche et le port de charges pendant quelques jours, selon le protocole du centre.
Les soins locaux comptent : surveiller rougeur, chaleur, douleur anormale, saignement ou hématome qui grossit. Un petit bleu stable est fréquent. En revanche, un hématome qui s’étend rapidement ou une douleur pulsatile inhabituelle justifient un avis sans attendre.
Risques complications et effets secondaires: fréquents rares et quand s’inquiéter
Comme toute procédure invasive, l’angioplastie comporte des risques. Ils ne sont pas tous de même fréquence, ni de même gravité, et ils ne surviennent pas tous au même moment.
Effets attendus vs complications liées au geste au contraste
Après l’intervention, beaucoup ressentent une fatigue transitoire : stress, nuit d’hôpital, médicaments, émotion. Une gêne locale au poignet ou à l’aine, ainsi qu’un petit hématome superficiel, sont fréquents dans les premiers jours.
Parmi les complications possibles figurent des saignements plus importants au point de ponction, une baisse de tension, un malaise vagal ou des troubles du rythme transitoires. Ces événements sont justement surveillés de près dans les heures qui suivent, ce qui explique le monitoring en unité post-interventionnelle.
Le produit de contraste peut, plus rarement, provoquer une réaction allergique (urticaire, gêne respiratoire, hypotension). Il peut aussi aggraver la fonction rénale chez les personnes fragiles ; d’où l’importance de l’hydratation, du suivi de la créatinine et de l’adaptation des doses de contraste.
Thrombose de stent: pourquoi ça arrive comment prévenir quels symptômes
La thrombose de stent correspond à la formation brutale d’un caillot dans l’endoprothèse, entraînant une obstruction soudaine de l’artère traitée. C’est rare, mais potentiellement grave, car cela peut déclencher un syndrome coronarien aigu, voire un infarctus important.
Les causes principales sont l’arrêt prématuré du traitement antiagrégant, des interactions médicamenteuses, des oublis répétés ou une mauvaise absorption. Plus rarement, un contexte technique initial complexe peut jouer. C’est pour cela que la double antiagrégation n’est pas un « détail » : elle protège directement le stent.
Les symptômes ressemblent à ceux d’une crise cardiaque : douleur thoracique intense, oppression, irradiation vers le bras ou la mâchoire, sueurs, nausées, essoufflement brutal, malaise. Si cela survient, il faut appeler les urgences immédiatement, sans attendre « pour voir ».
Un exemple très concret : oublier un antiagrégant pendant un week-end faute de renouvellement peut suffire chez certaines personnes. Anticiper les ordonnances et garder une marge de comprimés, c’est déjà une prévention efficace.
Resténose: mécanisme délais typiques signes révélateurs
La resténose correspond à un re-rétrécissement progressif dans la zone traitée, généralement dans les semaines ou les mois qui suivent. Elle peut être liée à une cicatrisation excessive à l’intérieur du stent, ou à la progression de l’athérosclérose autour de la lésion initiale malgré le traitement.
Avec les stents actifs, cette situation est devenue moins fréquente, mais elle n’a pas disparu. Elle reste plus probable en cas de diabète, de lésions longues, de petit calibre artériel ou de calcifications sévères. Le plus souvent, elle se manifeste par le retour des symptômes : angine de poitrine à l’effort, essoufflement, baisse de tolérance à l’activité.
Le diagnostic repose sur des examens non invasifs, puis parfois sur une nouvelle coronarographie si la suspicion est forte. Le traitement peut aller d’une nouvelle angioplastie à d’autres dispositifs, voire à une chirurgie selon l’anatomie et le contexte général.
Signes d’alerte urgents: quand appeler sans hésiter
Certains signaux doivent conduire à demander un avis urgent : douleur thoracique persistante plusieurs minutes malgré le repos, malaise, perte de connaissance, essoufflement aigu, difficulté à parler, lèvres bleutées, confusion brutale. Mieux vaut une alerte « pour rien » qu’un retard de prise en charge.
Au niveau du point de ponction, appelez rapidement si un saignement abondant ne cède pas à une compression simple, si un hématome grossit vite, ou si apparaissent une douleur violente, une froideur du membre, ou un engourdissement durable du côté concerné.
Enfin, une fièvre élevée inexpliquée, des frissons importants, une éruption cutanée diffuse ou un gonflement du visage et de la gorge peuvent évoquer une complication infectieuse ou une réaction allergique tardive (rare). En cas de doute, contactez le service de cardiologie ou le numéro donné à la sortie plutôt que d’attendre le lendemain.
La gestion des effets secondaires est cruciale pour une bonne récupération. En parallèle, il est utile de connaître les aliments à éviter pour maintenir une santé optimale, comme expliqué dans notre article sur l’albumine élevée et l’alimentation.
Traitements et suivi après intervention: antiagrégants statines et réadaptation
Le vrai travail commence souvent après la sortie. Les médicaments, les objectifs biologiques et la reprise progressive de l’activité forment un ensemble cohérent, pensé pour réduire le risque de récidive.
Double antiagrégation plaquettaire: aspirine + clopidogrel/prasugrel/ticagrelor
Après la pose, il existe une période où les plaquettes peuvent adhérer au métal et former un caillot. D’où la prescription d’une double antiagrégation plaquettaire (DAPT), associant aspirine et un autre antiagrégant comme le clopidogrel, le prasugrel ou le ticagrelor, selon le profil et le contexte (stable ou syndrome coronarien aigu).
La durée dépend du type de stent, du risque de thrombose et du risque de saignement, en lien avec les recommandations actualisées et l’avis du cardiologue. Ce n’est jamais décidé au hasard, et cela peut évoluer si votre situation change.
Ce traitement demande une régularité stricte, surtout au début. Si vous craignez les oublis, un pilulier, une alarme sur téléphone et un renouvellement anticipé à la pharmacie font une vraie différence. Et si des effets indésirables apparaissent (bleus, saignements de gencives, épistaxis), il faut en parler plutôt que d’arrêter seul.
Gestion pratique: oubli saignements AINS IPP anticoagulants dents chirurgie programmée
En cas d’oubli ponctuel, la conduite à tenir dépend du médicament et du délai. Le bon réflexe est de contacter votre pharmacien ou votre cardiologue, plutôt que de doubler une dose sans avis. Gardez aussi une liste de vos traitements sur vous, particulièrement utile en cas d’urgence loin de chez vous.
Évitez l’automédication par anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène, sauf avis médical, car ils augmentent le risque de saignement et peuvent perturber les reins ou la tension. Pour les douleurs courantes, le paracétamol est souvent privilégié, mais votre médecin adapte selon votre dossier.
Beaucoup de patients reçoivent aussi un inhibiteur de la pompe à protons (IPP) pour protéger l’estomac, surtout en cas de risque digestif. Si un anticoagulant est déjà prescrit (par exemple pour une fibrillation auriculaire), la coordination devient essentielle, car l’association de plusieurs traitements augmente le risque hémorragique.
Soins dentaires, extraction, chirurgie programmée, endoscopie : ne stoppez jamais un antiagrégant de votre propre initiative. Dentiste, anesthésiste, médecin traitant et cardiologue doivent se coordonner pour choisir le bon moment et les bonnes mesures d’hémostase, ou reporter si nécessaire.
| Situation courante | Réflexe utile | Pourquoi |
|---|---|---|
| Oubli d’une prise | Appeler le pharmacien ou le cardiologue selon le délai | Éviter un sous-dosage prolongé ou un surdosage |
| Bleus/hématomes légers | Surveiller et noter dates et tailles | Souvent attendu sous double antiagrégation |
| Saignements répétés (nez/gencives) | Contacter un médecin rapidement | Adapter la stratégie sans arrêter seul |
| Douleur et envie de prendre un AINS (ex. ibuprofène) | Demander une alternative médicale | Les AINS augmentent le risque hémorragique |
| Extraction dentaire / chirurgie prévue | Coordination entre soignants avant tout arrêt éventuel | Prévenir thrombose et saignement |
Après ce tableau, retenez une idée simple : quand un stent et des traitements antithrombotiques sont en jeu, la communication entre soignants n’est pas un luxe. C’est une sécurité.
Autres piliers: statines tension diabète tabac bilans réguliers
Le stent corrige une conséquence locale, mais la maladie globale persiste si l’on n’agit pas en amont. Les statines sont donc très souvent prescrites après un événement, car elles réduisent le LDL-cholestérol, stabilisent les plaques et diminuent l’inflammation de la paroi artérielle, même si le cholestérol n’était pas « très élevé » au départ.
On ajoute parfois des traitements de la tension (bêtabloquants, IEC ou ARA2, selon la situation), notamment après infarctus ou en cas d’hypertension. Si un diabète est présent, l’équilibre glycémique devient central, car l’hyperglycémie accélère l’athérosclérose et fragilise aussi la microcirculation.
L’arrêt du tabac est l’un des leviers les plus puissants pour le pronostic. Les bénéfices commencent vite, en quelques semaines, sur l’oxygénation, le tonus vasculaire et la coagulation. Si l’arrêt est difficile, les substituts nicotiniques, l’accompagnement et les consultations de tabacologie augmentent nettement les chances de réussite.
Le suivi comprend des bilans réguliers (lipides, créatinine, parfois enzymes hépatiques selon les traitements), ainsi qu’une surveillance de la tension, du poids et des symptômes. Cette routine, bien menée, devient un filet de sécurité au long cours.
Réadaptation cardiaque: objectifs déroulé bénéfices accès prise en charge
La réadaptation cardiaque ressemble souvent à une « école pratique » après l’événement. Elle combine un entraînement physique progressif et sécurisé, de l’éducation thérapeutique, des conseils nutritionnels, une aide à l’arrêt du tabac et, si besoin, un soutien psychologique. L’anxiété après un infarctus est fréquente, même quand tout semble « réparé ».
Concrètement, les séances sont encadrées (vélo, tapis, renforcement doux) avec surveillance de l’ECG, de la tension et des symptômes. On apprend à doser l’effort, à respirer, à s’échauffer et à récupérer, puis à transférer ces repères dans la vie quotidienne : escaliers, courses, reprise d’activités.
Les bénéfices dépassent le simple confort : meilleure capacité cardio-respiratoire, baisse du risque de récidive, meilleure observance des traitements, qualité de vie améliorée et reprise du travail plus fluide pour beaucoup. Et surtout, elle aide à retrouver confiance, ce qui compte énormément après une hospitalisation.
L’accès dépend des régions et des structures (hôpital, centre spécialisé, parfois programmes à domicile encadrés). En France, ces programmes sont souvent pris en charge sur prescription ; mieux vaut en parler tôt, car il peut y avoir des délais.
Vivre avec un stent: pronostic alternatives pontage reprise activités
L’objectif final n’est pas seulement de passer l’épisode aigu. Il s’agit de retrouver une vie aussi normale que possible, avec les bons réflexes et un suivi adapté, sans vivre dans la peur.
Le pronostic dépend beaucoup du contexte initial, de l’état général et de l’adhésion aux traitements, pas uniquement du « petit ressort » dans l’artère. En syndrome coronarien aigu, la revascularisation rapide améliore la survie et réduit la taille de l’infarctus. Dans l’angor stable, le bénéfice est souvent surtout symptomatique : moins de douleurs, plus d’aisance à l’effort.
Vous vous demandez si vous allez « sentir » votre stent ? Non : il est dans la paroi du vaisseau, sans sensation directe. En revanche, ce que l’on peut ressentir plus tard, ce sont des symptômes d’ischémie si une autre lésion apparaît ailleurs, ou si une resténose survient.
Un stent est conçu pour rester en place durablement, intégré progressivement à la paroi. Il n’a pas de « date de péremption » à proprement parler ; le vrai sujet, c’est l’évolution de l’athérosclérose sur l’ensemble du réseau coronarien. D’où l’intérêt d’un suivi au long cours, même quand tout va bien.
Si une douleur thoracique réapparaît des mois plus tard, ne l’attribuez pas d’emblée au stress ou à une douleur musculaire. Parfois ce n’est rien de grave, mais il faut vérifier : cela peut correspondre à une resténose ou à une nouvelle sténose sur une autre artère.
Pontage coronarien et angioplastie avec stents ne s’opposent pas : ce sont deux stratégies, choisies selon l’anatomie, le nombre de vaisseaux atteints, l’atteinte du tronc commun, le diabète, la diffusion de la maladie et la fonction du ventricule gauche. Dans certaines maladies coronaires diffuses, notamment chez les diabétiques avec atteinte de plusieurs vaisseaux, le pontage peut offrir de meilleurs résultats à long terme.
À l’inverse, pour une sténose focalisée sur un seul vaisseau, une angioplastie avec stent actif est souvent une solution efficace, avec une récupération plus rapide. Dans les cas complexes, la décision peut être discutée en équipe médico-chirurgicale, surtout hors urgence. En situation d’infarctus, l’angioplastie primaire reste la référence quand elle est réalisable rapidement.
La reprise des activités dépend du contexte, du point de ponction, de la fonction cardiaque et du programme de réadaptation. La conduite et le retour au travail se font souvent par étapes, en tenant compte des règles et de l’avis médical. Pour le sport, la marche, le vélo doux ou la natation sont généralement encouragés après cicatrisation, tandis que le port de charges lourdes est limité au début, surtout après un abord fémoral.
La vie sexuelle peut le plus souvent reprendre quand vous pouvez monter deux étages sans symptôme, repère clinique fréquemment utilisé. Les voyages sont possibles aussi : prévoyez vos traitements en quantité suffisante, gardez ordonnances et compte rendu sur vous, et évitez toute interruption de la double antiagrégation.
Concernant l’IRM, la plupart des stents coronaires modernes sont compatibles sous conditions, souvent après un certain délai. Dans tous les cas, signalez toujours la présence d’un stent, avec la date de pose et, si possible, les informations figurant sur votre lettre de sortie.
Adopter un mode de vie sain est essentiel pour vivre avec un stent. Notre article sur l’hydratation et la santé des reins souligne l’importance de l’eau dans le maintien de la santé cardiovasculaire.
Reprendre la main durablement sur sa santé cardiovasculaire
Un stent ouvre une artère, mais la suite repose sur une responsabilité partagée : traiter la cause profonde, l’athérosclérose, grâce aux médicaments et à des habitudes solides. Avec une double antiagrégation bien suivie, des statines ajustées et une réadaptation cardiaque, beaucoup de personnes reprennent une vie active, avec des projets, du sport et des voyages, sans peur permanente.
Le conseil le plus utile reste simple : ne modifiez jamais vos traitements seul, et signalez tôt tout symptôme nouveau. S’il ne fallait retenir qu’une idée, ce serait celle-ci : sur le long terme, le suivi compte autant que le geste initial, parfois même davantage.
Foire aux questions
Est-ce que la pose d’un stent au cœur est douloureuse ?
La pose d’un stent se fait généralement sous anesthésie locale, donc la douleur est minimale. Les patients peuvent ressentir une gêne ou une sensation de chaleur lors de l’injection du produit de contraste, mais ces sensations sont généralement brèves et bien tolérées.
Peut-on ressentir le stent après sa pose ?
Non, le stent est placé à l’intérieur de l’artère et ne provoque aucune sensation directe. Si des symptômes tels que des douleurs thoraciques apparaissent plus tard, il est important de consulter un médecin pour évaluer la situation.
Quels sont les risques associés à la pose d’un stent ?
Les risques incluent des saignements au point de ponction, une réaction au produit de contraste ou, plus rarement, une thrombose de stent. Une surveillance post-procédure est essentielle pour détecter rapidement toute complication potentielle.
Quelle est la différence entre un stent nu et un stent actif ?
Un stent nu est une simple structure métallique, tandis qu’un stent actif libère un médicament pour réduire le risque de resténose. Le choix entre les deux dépend de facteurs individuels, tels que le risque de resténose et la nécessité d’une double antiagrégation prolongée.
Comment se déroule le suivi après la pose d’un stent ?
Le suivi inclut la prise de médicaments antiagrégants pour prévenir la formation de caillots, ainsi que des bilans réguliers pour surveiller la santé cardiovasculaire. La réadaptation cardiaque est souvent recommandée pour améliorer la capacité physique et réduire le risque de récidive.

